Очень часто молодую маму может озадачить невинный вопрос врача-неонатолога, наблюдающего ребенка в роддоме по поводу прививок. Вся сложность заключается в том, что нужно принять правильное решение, от которого зависит будущее здоровье малыша. Причем принять это решение обдуманно, опираясь на рекомендации ВОЗ, советы курирующего ребенка врача, а не «девочки-соседки», подружки, передачи на ТВ.
К сожалению, сейчас модно отказываться от вакцинации, мотивируя это тем, что это бесполезно, что вакцинация не защищает на 100% от инфекции, что она «подрывает» иммунитет ребенка, способствует возникновению хронических заболеваний и многое-многое другое. Давайте же вместе попробуем разобраться, решить и понять, что же это такое, эта «таинственная» вакцинация, для чего она нужна, от чего защищает.
Ребенок, появляясь на свет, обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер.
Вакцинация (прививка, иммунизация) — создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы), которые являются частью микроорганизмов, вызывающих болезни. Микроорганизмами могут быть вирусы или бактерии.
Вакцинация — одно из самых лучших средств защиты детей против инфекций, которые вызывали серьезные болезни, прежде чем прививки стали доступны. Необоснованная критика вакцинации в прессе была вызвана стремлением журналистов к раздуванию сенсаций из отдельных случаев послевакцинальных осложнений. Да, существуют побочные эффекты свойственны всем лекарственным препаратам, в том числе и вакцинам. Но риск получить осложнение от прививки гораздо ниже, чем риск от последствий инфекционной болезни у детей, не прошедших вакцинацию.
Вакцины стимулируют такой ответ иммунной системы, который имел бы место при реальной инфекции. Иммунная система борется с инфекцией и запоминает микроорганизм, который ее вызвал. Если микроб вновь попадает в организм, выработанный иммунитет эффективно борется с ним. В настоящее время существуют виды вакцин: живые и инактивированные.
Инактивированные вакцины, в свою очередь, делят на:
- Корпускулярные
Представляют собой бактерии или вирусы, инактивированные химическим или физическим воздействием. Примеры: коклюшная (как компонент АКДС и Тетракок), антирабическая, лептоспирозная, гриппозные цельновирионные, вакцины против энцефалита, против гепатита А (Аваксим), инактивированная полиовакцина (Имовакс Полио, или как компонент вакцины Тетракок).
- Химические
Создаются из антигенных компонентов, извлеченных из микробной клетки.. К таким вакцинам относятся: полисахаридные вакцины (Менинго А+С, Акт-ХИБ, Пневмо 23, Тифим Ви), ацеллюлярные коклюшные вакцины.
- Рекомбинантные
Для производства этих вакцин применяют рекомбинантную технологию, встраивая генетический материал микроорганизма в дрожжевые клетки, продуцирующие антиген. После культивирования дрожжей из них выделяют нужный антиген, очищают и готовят вакцину. Примером таких вакцин может служить вакцина против гепатита В (Эувакс В).
- Живые
Живые вакцины изготовляют на основе ослабленных штаммов микроорганизма со стойко закрепленной авирулентностью (безвредностью). Вакцинный штамм, после введения, размножается в организме привитого и вызывает вакцинальный инфекционный процесс и приводит к формированию, как правило, стойкого иммунитета. Примером живых вакцин могут служить вакцины для профилактики краснухи (Рудивакс), кори (Рувакс), полиомиелита (Полио Сэбин Веро), туберкулеза, паротита (Имовакс Орейон).
- Анатоксины
Эти препараты представляют собой бактериальные токсины, обезвреженные воздействием формалина при повышенной температуре с последующей очисткой и концентрацией.
Доктор, ведущий Вашего ребенка, объяснит и расскажет Вам о том, прививки проводятся детям в рамках национального календаря прививок, который выглядит следующим образом:
| Возраст | Наименование прививки |
| 12 часов | Первая вакцинация — гепатит В |
| 3-7 день | Вакцинация — туберкулез |
| 1 месяц | Вторая вакцинация — гепатит В |
| 3 месяца | Первая вакцинация — дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция* |
| 4,5 месяца | Вторая вакцинация — дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция |
| 6 месяцев | Третья вакцинация — дифтерия, коклюш, столбняк, полиомиелит,гемофильная инфекция. Третья вакцинация — гепатит В |
| 12 месяцев | Вакцинация — корь, паротит, краснуха |
| 18 месяцев | Первая ревакцинация — дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция |
| 20 месяцев | Вторая ревакцинация — полиомиелит |
| 6 лет | Вторая вакцинация — корь, паротит, краснуха |
| 6-7 лет (1 класс) | Первая ревакцинация — туберкулез |
| 7-8 лет (2 класс) | Вторая ревакцинация против дифтерии, столбняка |
| 13 лет | Вакцинация против гепатита В (ранее не привитых). Вакцинация против краснухи (девочки) |
| 14-15 лет (9 класс) | Третья ревакцинация — дифтерия и столбняк, полиомиелит. Вторая ревакцинация — туберкулез. |
| 15-16 лет (10 класс) | Ревакцинация против кори, паротита однократно привитых |
Если же ребенок в силу определенных причин начинает прививаться отступя от этого графика, то ему в обязательном порядке курирующим его педиатром создается ИНДИВИДУАЛЬНЫЙ план вакцинации.
Отдельно хочется отметить тот факт, что родители должны знать, что, ни одна из применяющихся в настоящее время вакцин не может гарантировать отсутствие побочных реакций. Поэтому чрезвычайно важны меры профилактики поствакцинальных осложнений.
- К основным мерам профилактики относятся: строгое выполнение техники вакцинации;
- соблюдение противопоказаний;
- точное исполнение инструкций по транспортировке и хранению вакцин;
- соблюдение интервалов между прививками.
- К факторам, располагающим к поствакцинальным осложнениям относятся: Наличие у ребенка поражения нервной системы, особенно таких, как повышенное внутричерепное давление, гидроцефальный и судорожный синдромы.
- Любые формы аллергических проявлений.
- Частота, длительность, характер острых заболеваний, особенности течения хронических заболеваний.
- Наличие в прошлом ненормальных реакций на предшествующие прививки.
- При вакцинации необходимо соблюдать следующие положения: Минимальный интервал между проведением прививки и предшествующим острым или обострением хронического заболевания должен быть не менее 1 мес. Однако, при легко протекающих острых заболеваниях (например, насморке), интервал может быть сокращен до 1недели. Прививки против гриппа инактивированными вакцинами можно делать сразу после нормализации температуры.
- В близком окружении ребенка не должно быть больных острыми респираторными заболеваниями.
- В случаях, когда врач по какой-либо причине опасается вакцинировать ребенка амбулаторно, прививка может быть проведена в стационаре (например, в случаях тяжелых аллергических реакций в прошлом).
Рекомендации
- Перед тем как начать делать прививки:
- посетите детских врачей, в том числе невропатолога;
- Необходима дополнительная консультация специалиста, если:
у ребенка есть какое-либо заболевание, родовая травма, диатез;
o ребенок принимает какие-либо лекарственные препараты;
- o на предыдущее введение вакцины была тяжелая реакция;
- есть аллергия на что-либо;
- ребенок получал гаммаглобулин или переливание крови за последние три месяца;
- ребенок или кто-либо из членов семьи страдают иммунодефицитом, раком, СПИДом или другими иммунными заболеваниями;
- ребенок или кто-либо из членов семьи принимает стероидные препараты, получает лучевую и химиотерапию
- внимательно изучите общие противопоказания к вакцинации и противопоказания к конкретной прививке — убедитесь в том, что они не относятся к Вашему ребенку.
- не менее чем за неделю перестаньте вводить новые виды пищи (актуально для детей с аллергией);
- посоветуйтесь с врачом педиатром о способе предотвращения и смягчения аллергических реакций на вакцину;
- сдайте анализы крови и мочи, получите результаты и убедитесь в том, что они позволяют делать прививку;
- следует избегать приема антибиотиков и сульфаниламидов за 1-2 дня до вакцинации живыми вакцинами;
- Подготовка к прививкам
- чем меньше времени пройдет между получением результата анализов и собственно прививкой, тем лучше;
начните давать ребенку профилактический препарат, если он назначен врачом;
- узнайте у своего врача, через какое время после прививки можно ожидать каких-либо побочных реакций (и какие они).
- Непосредственно перед прививкой
- оцените состояние ребенка;
измерьте температуру;
- если есть сомнения, свяжитесь с врачом;
- перед прививкой ребенка должен осмотреть врач;
- вы имеете право ознакомиться с инструкцией к вакцине и проверить срок годности препарата.
- После прививки
- проведите 20-30 минут после прививки в помещении поликлиники — это позволит Вам получить быструю квалифицированную помощь в случае тяжелых аллергических реакций;
по назначению врача дайте ребенку профилактический препарат;
- если поднялась температура, то давайте ребенку больше пить и делайте обтирания теплой водой;
- если у ребенка наблюдаются местные реакции: прикладывайте к больному месту прохладную мочалку из махровой ткани. Недопустимо самостоятельно накладывать компрессы и мази на место укола! Если через 24 часа не наступит улучшение, позвоните врачу;
- внимательно следите за малейшими изменениями физического и психического состояния ребенка, особенно если не применяете профилактику;
- сообщите врачу обо всем, что покажется необычным, это пригодится при подготовке к следующей вакцинации;
- при малейших признаках удушья вызывайте «неотложку». Обязательно проинформируйте прибывших врачей о том, что сегодня была сделана прививка (против какого заболевания и какой вакциной).
- Далее:
- продолжайте давать профилактический препарат столько дней, сколько назначено врачом;
- наблюдайте за состояния ребенка столько дней, сколько может длиться реакция;
- следует избегать приема антибиотиков и сульфаниламидов на протяжении 7 недель после вакцинации живыми вакцинами;
- если все сроки прошли, а какие-то остаточные явления остались (ребенок нервный, на месте введения вакцины — воспаление, др.), свяжитесь с врачом;
- некоторое время не вводите ребенку новые виды пищи.
Что же касается противопоказаний для вакцинации, как показывает практика, это один из наиболее волнующих родителей вопросов. Поэтому хочется кратко пояснить, что же к ним относится.
Противопоказания к прививкам подразделяются на следующие категории: постоянные (абсолютные) и временные (относительные); а также истинные и ложные.
Постоянные (абсолютные) противопоказания:
Постоянные противопоказания встречаются достаточно редко и их частота не превышает 1% от общего числа детей.
- Сильная реакция или осложнение на предыдущую дозу.
- Сильной реакцией является наличие температуры выше 40 градусов, в месте введения вакцины — отек, гиперемия > 8 см в диаметре. К осложнениям относятся: реакция анафилактического шока, коллапс, энцефалит и энцефалопатия, нефебрильные судороги.
Противопоказана вакцина, вызвавшая тяжелую реакцию. При тяжелых системных аллергических реакциях на коревую прививку не вводят также и паротитную вакцину. Живая полиомиелитная вакцина противопоказана для последующих введений детям, перенесших вакцинассоциированный полиомиелит. Однако, им можно вводить инактивированную полиомиелитную вакцину.
- Иммунодефицитное состояние (первичное). Противопоказаны вакцины: БЦЖ, ОПВ, коревая, паротитная, краснушная.
- Злокачественные новообразования. Противопоказаны вакцины: БЦЖ, ОПВ, АКДС, коревая, паротитная, краснушная.
- Беременность. Противопоказаны все живые вакцины Запрет на введение живых вакцин связан не столько с опасностью их тератогенного влияния (предполагаемого лишь теоретически), сколько с возможностью связать с вакцинацией, например, врожденные дефекты новорожденного. Поэтому противопоказания в этой части надо рассматривать, в первую очередь, как средство защиты медицинского работника, проводящего вакцинацию, от возможных обвинений.
Относительные (временные) противопоказания:
- Острое заболевание. Наиболее распространены ситуации, где дети, которым должна быть сделана плановая прививка, страдают в этот момент острым заболеванием. Общие рекомендации на этот счет говорят, что вакцины должны вводиться через 2 недели после выздоровления. В отдельных случаях интервал может быть укорочен до 1 недели или удлинен в случае тяжелых заболеваний до 4-6 недель. В некоторых случаях, наличие у ребенка легкого заболевания (например, легкий насморк без температуры) не является противопоказанием к применению вакцин, особенно если ребенок часто страдает от инфекций верхних дыхательных путей или аллергическим ринитом. Повышенная температура сама по себе не является противопоказанием к иммунизации.
Однако, если лихорадка или другие проявления указывают на наличие средней тяжести или тяжелого заболевания, ребенка нельзя прививать до полного выздоровления.
В любом случае заключение о тяжести заболевания и возможности вакцинации должен давать врач.
При наличии эпидпоказаний, детей прививают и в момент острого заболевания. Исследования показали, что при таком подходе число реакций и осложнений не повышается. Однако введение вакцины таким детям чревато тем, что возникшее осложнение основного заболевания или его неблагоприятный исход могут быть истолкованы как результат проведенной вакцинации.
- Обострение хронического заболевания. После обострения хронического заболевания необходимо дождаться полной или частичной ремиссии (через 2-4 недели со специали).
- Введение иммуноглобулинов, переливание плазмы, крови. Инактивированные вакцины не взаимодействуют с циркулирующими антителами и поэтому могут применяться одновременно. Обычно одновременно используются антитела и вакцина против гепатита В, бешенства и столбняка.
- Живые вакцины содержат цельные живые вирусы, которые для образования иммунитета должны разножаться в организме. Антитела могут мешать этому процессу. Поэтому при совместном использовании иммуноглобулинов (или препаратов крови) и вакцин нужно соблюдать следующие правила: после введения вакцины нужно выждать минимум 2 недели перед введением иммуноглобулина;
после введения иммуноглобулина необходим перерыв минимум 6 недель (желательно 3 месяца) до введения вакцины. Именно это время требуется для разрушения антител. Исключение составляют вакцины против полиомиелита и желтой лихорадки. В случае применения этих вакцин соблюдение каких-либо интервалов между введением иммуноглобулинов или препаратов крови не требуется.
О каких симптомах после вакцинации нужно обязательно сообщать врачу?
«Любая вакцинация – это маленькая болезнь, – подчеркнул Александр Полетаев. – В организм вводится антиген возбудителя заболевания – вируса, бактерии. Неважно, синтетический это антиген (в рекомбинантной вакцине), или естественный (в инактивированной вакцине), все равно мы не можем предсказать безопасность на 100%.
Ведь иммунный ответ начинается с молекул главного комплекса гистосовместимости (комплекс генов, кодирующих белки MHC, ответственные за представление антигенов и запуск иммунного ответа). А вариантов МНС – больше миллиона!
И у каждого человека эти молекулы будут представлять клеткам иммунной системы разные фрагменты антигена, соответственно, индуцированный ими иммунный ответ тоже будет отличаться.
Очень редко, но бывает, что у кого-то для иммунного ответа презентуется такой кусочек антигена, с которого начинается, например, развитие лимфопролиферативных заболеваний, то есть рака крови, или диабета, или рассеянного склероза и т.д.
Риски серьезных, инвалидизирующих осложнений после прививок составляют примерно 1:10000. Мы пока еще в принципе не научились предсказывать, как человек будет отвечать на ту или иную вакцину, в зависимости от своего индивидуального MHC.
Даже успешная прививка – это серьезное вмешательство, которое надолго изменяет параметры организма человека. Профессор Иегуда Шоенфельд, всемирно известный иммунолог, обследовал американских рейнджеров, которых вакцинировали перед проводившейся в Ираке операцией «Буря в пустыне». Он оценивал их иммунный статус в течение трех лет с интервалом в несколько месяцев. За три года к исходному состоянию иммунной системы не вернулся ни один из них».
По словам Александра Полетаева, о любых симптомах, появившихся после прививки, необходимо сообщать врачу, чтобы предотвратить развитие тяжелых осложнений.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз «дисбактериоз» не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от «нормы» не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия — собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления — являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
Итак, какие именно прививки нужны взрослому человеку?
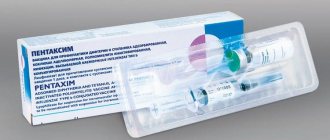
- Дифтерия и столбняк (вакцина АДС-м) или дифтерия, столбняк и коклюш (например, вакцина Пентаксим или другие подобные вакцины). Ревакцинация проводится раз в десять лет. Особенно рекомендуют прививать коклюш беременным, чтобы защитить новорожденного.
- Корь, краснуха, паротит. От кори делается вакцинация однократно, а вот краснуху и паротит стоит повторять каждые десять лет. Особенно краснуху, особенно женщинам, планирующим иметь детей, так как краснуха, перенесенная во время беременности, может погубить плод.
- Ветрянка. Если вы ею не болели, стоит сделать прививку, так как у взрослых эта болезнь протекает очень тяжело и может остаться в виде опоясывающего лишая. Иммунитет после прививки сохраняется в течение 30 лет. После 50 лет рекомендуется сделать повторную вакцинацию (для тех, кто болел ветрянкой — первую), так как опоясывающий лишай часто поражает пожилых. Также рекомендуется прививка от ветрянки не болевшим людям, контактировавшим с больным, в первые 72 часа после контакта.
- Хиб-инфекция, пневмококковая инфекция. Рекомендуется прививка людям в группе риска: взрослым старше 65 лет, тем, кто работает с детьми, людям с хроническими заболеваниями печени, органов дыхания и с сахарным диабетом, а также страдающим иммунодефицитами.
- Полиомиелит. Только тем, кто не был привит в детстве.
- Папилломавирус человека. Вакцинация рекомендуется девочкам и женщинам от 9 до 26 лет, не зараженным данным вирусом (желательно до первого сексуального контакта). Прививку можно сделать до 45 лет.