Д
вадцать шестого октября 1930 года в Лозанне скончался
Владимир Хавкин
. Выдающийся бактериолог, родившейся в Одессе и много лет проработавший в Британской Индии. К его заслугам принадлежит создание вакцин от холеры и чумы. Их судьба сложилась по-разному. Одна была признана успешной. Отношение к другой было более сдержанным. История создания антихолерной вакцины — наиболее выстраданного детища Хавкина — позволяет понять все сложности, с которыми с самого начала становления этой науки сталкивались и еще могут столкнуться вакцинологи.
Владимир Аронович Хавкин родился 15 марта 1860 года. Он рано проявил наклонности к биологическим знаниям и после окончания гимназии поступил на естественное отделение физико-математического факультета Новороссийского университета в Одессе. В это время в Новороссийском университете преподавал Илья Мечников
, один из основоположников развития бактериологии в Российской империи. Владимир Хавкин стал его учеником и скоро продемонстрировал выдающиеся успехи. Сама бактериология как наука делала тогда лишь первые шаги и находилось в «романтическом» периоде охоты за микробами, при этом обнаружение предполагаемых возбудителей той или иной болезни вовсе не означало быстрого открытия путей борьбы с инфекцией. В середине 1880-х стало знаменитым имя
Луи Пастера
, который совместно со своими помощниками сумел создать способ защиты от прежде неизлечимого бешенства.
Один из основоположников развития бактериологии в Российской империи Илья Мечников
ok.ru
Укрощение бешенства
Выпускник парижской Эколь Нормаль и химик по образованию Луи Пастер увлекся вопросом о природе брожения и гниения и вскоре установил роль микроорганизмов в этих природных процессах. Это, а также выработка практических рекомендаций нагрева питательных жидкостей для их сохранности (позже названного пастеризацией) на всю жизнь определило интересы Пастера к исследованию микроорганизмов и открытию новых способов борьбы с болезнями. Пастер предложил вакцины против сибирской язвы, куриной холеры и краснухи свиней, выработал рекомендации по борьбе с болезнями шелковичных червей. К этому времени в лаборатории Пастера работали выдающиеся исследователи Эмиль Ру, Шарль Шамбернар, Луи Дюкло и другие. Вместе с ними он занялся проблемой бешенства. Само решение заняться именно бешенством отчасти объяснялось прежней специализацией лаборатории Пастера на болезнях животных и достигнутых в этом успехах: он выбрал болезнь, которая опасна для людей, но болеют которой прежде всего животные.
Методы, которыми Луи Пастер и его помощники пытались найти средства предотвращения бешенства, сейчас, возможно, вызвали бы недоумение и серьезное беспокойство у многих ученых. Исследуя сибирскую язву и куриную холеру, Пастер действительно придерживался собственного метода разработки вакцины, который предполагал получение культуры бацилл пониженной и стабильной вирулентности. Это достигалось экспериментами с выделением и изоляцией бацилл определенных болезней и выращиванием их в тех или иных средах (например, с пониженным или повышенным доступом кислорода) или воздействием на выращенные культуры каким-либо агрессивным веществом (например, карболовой кислотой). В итоге определялось, в какой среде можно получить ослабленные бациллы, из которых изготовлялась вакцина.
Методы, которыми Луи Пастер и его помощники пытались найти средства предотвращения бешенства, сейчас, возможно, вызвали бы недоумение и серьезное беспокойство у многих ученых
Однако бешенство вызывается вирусом, то есть агентом, выявить и выделить который в то время было технически невозможно. Это уже направляло Пастера в область экспериментов, которые, строго говоря, противоречили основам выбранного им же метода. На протяжении долгого времени Пастер с помощниками занимались методичным заражением бешенством различных животных, стараясь найти механизм ослабления болезни (эти опыты, а также постоянно применяемые вивисекции, о которых широко сообщалось в печати, одно время сделали Пастера антигероем движения в защиту прав животных). Это должно было открыть дорогу к изготовлению вакцины из препаратов нервной ткани (уровня медицинских знаний того времени хватало для понимания, что невидимый возбудитель болезни поражает нервную систему и мозг). Наконец, после многочисленных неудачных опытов специалисты лаборатории установили, что препарат костного мозга умершего от бешенства кролика теряет вирулентность по мере высушивания на воздухе. А последовательное введение этих препаратов разной степени высушивания защищает животное от дальнейшего заражения бешенством.
Именно в этот момент Пастер подошел к самому опасному и этически сложному этапу исследований. До сих пор все его вакцины предназначались для профилактики ветеринарных болезней. Теперь же он должен был создать средство, которое предназначено для спасения людей, а значит, его следует проверить на человеке. Когда стало известно, что Пастер экспериментирует с лечением бешенства, в лабораторию начали обращаться жертвы укусов бешеных собак, которым грозила неминуемая смерть. Пастер долго не мог решиться применять непроверенное средство с не до конца ясными свойствами. И все же в 1885 году уступил просьбам родителей эльзасского мальчика Жозефа Мейстера (Йозефа Майстера), сильно искусанного бешеным псом. К этому времени Пастер имел подтвержденные данные лишь того, что собаки, получившие вакцину из костного мозга кролика, защищены от дальнейших заражений. Однако данных о том, помогает ли курс таких прививок, если животное уже заразилось, у ученого, судя по всему, не было. Более того, у ряда подопытных собак не прошел контрольный срок опыта. Решаться лечить человека, имея на руках такие данные, даже по меркам научной этики XIX было отчаянным и сомнительным шагом. Как бы то ни было, опыт Пастера завершился полным успехом. Мейстер исцелился. Стоит отметить, что часть современных ученых до сих пор не вполне уверена, была ли покусавшая Мейстера собака действительно бешеной (заключение было сделано лишь по наличию в желудке собаки сена и других посторонних предметов, по неясной причине других проб для подтверждения диагноза делать не стали). Впрочем, все серьезные вопросы к решениям, принимаемым в лаборатории Пастера, не дают повода отрицать, что он действительно нашел средство защиты от бешенства. А вакцинация бешенства по методу Пастера вскоре стала применяться во Франции и в других странах мира с очевидным успехом. Пастер стал национальным героем Франции и вскоре получил в свое распоряжение институт, который был назван его именем. Он должен был заняться изучением возбудителей болезней и поискам средств спасения от них. Институт привлекал амбициозных ученых из разных стран, которым по разным причинам было сложно вести исследования на родине или они хотели оказаться в ведущем бактериологическом центре мира. Вскоре свою судьбу свяжет с Институтом Пастера и Владимир Хавкин.

Луи Пастер — французский химик и микробиолог, член Французской академии
britannica.com
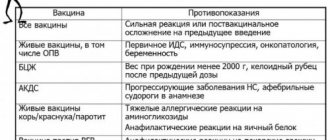
Противопоказания к применению
Иммунопрофилактика холеры имеет определенные ограничения для введения прививки.

К вакцинации не допускаются следующие группы людей:
- лица, которые имеют в обостренной форме инфекционные или воспалительные заболевания;
- если наблюдается дисфункция желудочно-кишечного тракта. Вакцинация допускается только после нормализации состояния;
- люди, имеющие опухоли различных локализаций;
- пациенты, которые имеют врожденный или приобретенный иммунодефицит.
Беременным женщинам препарат не вводится, так как не исследовалось его воздействие на ребенка и организм будущей матери.
Путь к Пастеру
Решение уехать из России Хавкин принимал не вполне по своей воле. Существующие на тот момент гласные и негласные правила общественно-политической и академической системы в Российской империи не давали ему возможности свободно делать ученую карьеру. И дело было даже не в революционных увлечениях, которые рушили жизни многим российским студентам тех лет. Хавкин действительно был близок к народническим кружкам, однако движение, по-видимому, не захватило его. Кроме того, он был убежденным противником террористической борьбы, к которой склонялись южные народники. Хавкин также входил в отряды еврейской самообороны, которые пытались организовать защиту мирных жителей от погрома, прокатившегося по Одессе весной 1881 года: тогда пошли слухи, что после смерти Александра II имущество евреев лишено охраны закона. Однако, несмотря на временный арест (власти задерживали принимавших участие в столкновениях с обеих сторон), это не создавало непреодолимых препятствий для дальнейшей научной работы — тем более в свободолюбивом и нестоличном Новороссийском университете.
Успех в идентификации холерного вибриона и установлении связи между болезнью и присутствием вибриона в кишечнике и отправлениях больных принадлежал Роберту Коху — великому немецкому бактериологу и многолетнему сопернику Пастера
Проблема заключалась в другом: условием занятия преподавательской должности для талантливого выпускника было поставлено принятие крещения. Хавкин, для которого вера отцов оставалась важным вопросом, отказался креститься и поступил на работу в Одесский зоологический музей, а затем уехал в Швейцарию. Вскоре учитель Хавкина Илья Мечников посчитал, что свои бактериологические исследования он сможет наиболее эффективно продолжать в Институте Пастера, и в 1887 году переехал в Париж, где сразу получил лабораторию. Он не забыл про своего ученика и написал ему в Швейцарию, предложив перебраться во французскую столицу. Однако все должности в лаборатории Мечникова были уже расписаны. В Институте имелась единственная незанятая вакансия библиотекаря. Хавкин, боготворивший Пастера, готов был на любые условия. В свободное от обязанностей библиотекаря время Хавкин мог работать в мечниковской лаборатории над своими исследованиями. Фактически это означало работу на износ в пустой лаборатории по ночам. Сам Хавкин вспоминал, как, обнаружив какой-то странный эффект своих опытов, он вынужден был будить проживавшего в Институте коллегу Александра Йерсена
(будущего первооткрывателя чумной бациллы), который покорно соглашался идти в лабораторию и фиксировать наблюдаемое явление. В 1890 году Александр Йерсен получил должность судового врача в Индокитае, и Хавкину предложили его место в институте — помощника (
preparateur
) в лаборатории
Эмиля Ру
, многолетнего соратника Пастера и одного из создателей методики лечения дифтерии. Место в лаборатории у ученого, уже признанного великим, было предложением, которое Хавкин принял не раздумывая. Должность лаборанта у Ру предполагала довольно большой объем работы: он должен был помогать ученому в подготовке материалов для его знаменитого учебного курса по бактериологии —
Cours de microbie technique
. Впрочем, эта же подготовка означала необходимость постоянного изучения ведущих научных журналов, что помогало знакомиться с актуальными открытиями. Именно здесь Хавкин смог приступить к своему амбициозному исследованию — разработке вакцины от холеры.

Институт Пастера в Париже
pasteur.fr
Вперед, на холеру!
Разработка надежного средства от холеры было действительно грандиозной задачей. Хотя вакцина от бешенства принесла Пастеру всемирную славу и сделала его олицетворением научного прогресса, стоит признать, что как болезнь бешенство не представляло тяжелой социальной проблемы. Оно не передавалось от человека к человеку (точнее, хотя такое возможно, подобных случаев не зафиксировано). Заразиться бешенством можно было лишь случайно — после встречи с бешеным животным. Причем укус такого животного тоже не означает автоматического заражения (многое зависит от глубины и места укуса). Известно, что на момент появления вакцины Пастера во Франции ежегодно фиксировалось не более 30 случаев заболевания и смерти от бешенства. Скорее именно страх, связанный как с тяжелым протеканием неизлечимой болезни, так и с тревожным, длящимся многие недели ожиданием, обнаружатся ли после укуса грозные признаки заражения, создавали бешенству совершенно особенную репутацию. И победа Пастера над этим страхом была сочтена триумфом.
В течение нескольких лет Хавкин методично менял условия среды для выращивания вибриона, то пытаясь приучить его к кислотной среде, то экспериментируя с анаэробными условиями, то регулируя давление. Все эти опыты терпели неудачу
Эпидемии же холеры после проникновения этой болезни в Европу в начале XIX века регулярно уносили десятки и сотни тысяч жизней. Обнаружение средства, способного надежно предотвратить подобные эпидемии, могло принести разработчику вакцины действительную славу спасителя человечества. В свое время сам Пастер занимался исследованием холеры, стремясь обнаружить ее возбудителя, однако не добился результата. Успех в идентификации холерного вибриона и установлении связи между болезнью и присутствием вибриона в кишечнике и отправлениях больных принадлежал Роберту Коху
— великому немецкому бактериологу и многолетнему сопернику Пастера. Он совершил свое открытие в 1884 году. После Франко-прусской войны француз Луи Пастер возненавидел все, что было связано с Германией, и никогда не скрывал своих чувств. Его соперничество с Кохом приобрело острый личный характер, поэтому создание в институте вакцины от болезни, возбудителя которой открыл Кох, безусловно, было бы эффектным ходом. Тем не менее вряд ли удивительно и то, что исследованиями в столь важной области занимался лишь одиночка-лаборант, еврейский эмигрант из России. То, что было известно о холере и холерном вибрионе, а также то, что казалось сомнительным и вызывало споры, заставило бы любого исследователя трижды подумать, прежде чем приступать к такой работе.

Вакцинация от холеры
pikabu.ru
Холера
Холера (cholera) — острая кишечная антропонозная инфекция с фекально-оральным механизмом передачи возбудителя, для которой характерно развитие острого гастроэнтерита с нарушением водно-электролитного баланса с быстрым развитием обезвоживания. Относится к особо опасным конвенционным болезням.
История и распространение. Холера существует с древнейших времен. До начала XIX в. заболевание регистрировалось в пределах полуострова Индостан и не проникало в другие регионы. Но с развитием торгово-транспортных отношений и туризма с середины XIX столетия холера стала выходить за пределы своего исторического очага. С 1817 по 1925 г. зарегистрировано шесть пандемий холеры. В 1872 г. возбудитель холеры Vibriocholerae был открыт Э. Недзвецким, но не был им получен в чистой культуре. В 1883 г. Р. Кох описал возбудителя болезни и выделил его в чистой культуре. С 1926 по 1960 г. холера регистрировалась в Индии и Пакистане и редко распространялась в другие регионы. С 1961 г. отмечено начало седьмой пандемии холеры, что связано с появлением нового возбудителя Vibrioeltor, который был выделен Ф. Готшлихом на карантинной станции Эль-Тор у паломников в 1905 г. С 1961 г. ВОЗ стала рассматривать холеру, вызываемую вибрионом Эль-Тор, как заболевание, которое не отличается по клинико-эпидемиологическим данным от классической холеры. В 90-е годы некоторыми исследователями прогнозировалась возможность начала 8-й пандемии холеры, что связано с регистрацией крупных эпидемий и вспышек, вызванных холерным вибрионом серогруппы О139 (синоним Бенгал, указывающий на его первое выделение на прибрежных территориях Бенгальского залива), в странах Южной и Юго-Восточной Азии. Однако эксперты ВОЗ высказали точку зрения, что угроза распространения инфекции маловероятна. После первых публикаций о холере Бенгал в Индии вибрион был выделен в ряде государств Азии: Бангладеш, Китае, Гонконге, Малайзии, Бирме, Непале, Сингапуре и Таиланде. Зарегистрировано 3487 случаев холеры, вызванной указанным возбудителем, больших вспышек в дальнейшем не наблюдалось. Регистрировались завозы холеры Бенгал без дальнейшего распространения в США, Германию, Англию, Данию, Эстонию, Россию, Японию, Кыргызстан, Узбекистан, Казахстан и Китай. Прогнозировать дальнейшее развитие распространения заболеваемости затруднительно, но известно, что эпидемические вспышки холеры Бенгал имеют место в Индии и Бангладеш.
Заболеваемость, смертность. С 1961 по 1992 г., по данным ВОЗ, в мире было зарегистрировано 2 826 276 случаев заболевания холерой, которые в большинстве вызывались вибрионом Эль-Тор. В том числе 48,1% случаев было отмечено в странах Азии, 25,7% — Америки, 26,8% — Африки, 0,2% — в Австралии, 0,2% случаев — в странах Европы. Летальность при холере в мире (1989–1998) была от 1,8% до 4,7%, с максимальными показателями в Азии — 5,7%, в Африке — 9,1%, в Америке — 2,1% и в Европе — 1,7%.
По данным ВОЗ, ежегодно отмечается 3–5 млн случаев заболевания холерой и 100 000–120 000 случаев смерти от холеры. Заболеваемость за период 2004–2008 гг. возросла на 24% по сравнению с 2000–2004 годами. В 2008 г. в 56 странах зарегистрировано 190 130 случаев заболевания, из них 5 143 со смертельными исходами. Однако многие случаи болезни остаются неучтенными из-за ограниченных возможностей эпиднадзора и опасений запрета на поездки и торговлю. Количество заболевших холерой оценивается ежегодно в 3–5 млн случаев заболевания и 100 000–120 000 случаев смерти.
Риск возникновения эпидемий холеры возрастает во время стихийных бедствий и катастроф, которые возникают в результате деятельности человека, а также в условиях переполненных лагерей для беженцев. В таких условиях часто возникают взрывные вспышки болезней с высокой летальностью. Так, например, в 1994 г. в лагерях для беженцев в Гоме, Конго, в течение одного месяца было отмечено 48 000 случаев заболевания холерой и 23 800 случаев смерти. Заболеваемость холерой такого масштаба отмечается редко, но она остается проблемой общественного здравоохранения и приводит к значительным экономическим и жизненным потерям. В 2001 г. ВОЗ и ее партнерами из Глобальной сети оповещения о вспышках болезней зарегистрирована 41 вспышка холеры в 28 странах.
Вспышки холеры продолжаются и сейчас. Классическая холера регистрируется в Индии, Пакистане, Бангладеш, холера Эль-Тор — в Таиланде, Индонезии и других странах Юго-Восточной Азии. Так, в 2010 г. в Гаити выявлено 60 240 случаев заболевания, из них с летальным исходом — 1415. Пакистан сообщил в октябре 2010 года о 99 случаях заболевания холерой, вызванных Vibrio choleraе 01. В настоящее время (2011 г.) в Гаити с симптомами холеры обратились — 426 785 человек, погибли — 6169, госпитальная летальность 1,7%. В Доминиканской республике число заболевших холерой — 15,8 тыс. человек, летальные исходы у 109. На Украине зарегистрировано 33 случая заболевания холерой и 24 случая вибриононосительства. У всех больных выделен вибрион 01 Эль-Тор Огава. Заболевания холерой зарегистрированы в 2011 году в Венесуэле, Пакистане, Непале, Индии, Иране, Нигерии, Сомали, Камеруне, Уганде, Демократической Республике Конго, Афганистане, Нигере.
В России отмечается стабилизация эпидемического процесса с 1988 г. и заболевания холерой носят в основном завозной и спорадический характер. За последние 20 лет выявлено более 100 случаев завоза в семь регионов страны. Тяжелой была эпидемия холеры в Дагестане в 1994 г., когда в результате заноса заболевания паломниками, которые совершали хадж в Саудовскую Аравию, заболело 2359 человек.
Этиология. Возбудитель холеры Vibrio cholerae — относится к роду Vibrio, семейства Vibrionaceae, серогруппа 01 биоваров cholerae (классический и eltor). В последние годы до 80% всех случаев холеры были вызваны вибрионом Эль-Тор. По антигенной структуре вибрионы холеры подразделяются на три серовара: Инаба, Огава и Гикошима. Холерный вибрион имеет форму запятой, благодаря наличию жгутика обладает хорошей подвижностью, аэроб, спор не образует, грамотрицателен, способен к очень быстрому размножению, оптимальная температура роста 37 °C. Хорошо растет на питательных средах, имеющих слабощелочную реакцию, разжижает желатин, разлагает крахмал, образует индол, восстанавливает нитраты в нитриты, лизируется специфическими фагами. Из факторов патогенности наибольшее значение имеет экзотоксин — холероген. Возбудитель содержит также эндотоксин, имеющий ведущую роль в развитии постинфекционного иммунитета. Вибрион погибает при кипячении, хорошо переносит низкие температуры и замораживание. Под влиянием света, воздуха и при высушивании холерные вибрионы гибнут в течение нескольких дней. Холерный вибрион чувствителен к хлорсодержащим дезинфицирующим средствам. В воде поверхностных водоемов, иле и в opганизме некоторых гидробионтов возбудитель не только длительно сохраняется, но и размножается. Штаммы, которые циркулируют во внешней среде, слабо вирулентны. На пищевых продуктах вибрионы сохраняются в течение 2–5 дней, на помидорах и арбузах под действием солнечного света вибрионы погибают через 8 ч. Заражение возможно при употреблении рыбы, раков, креветок, устриц, выловленных в загрязненных водоемах и не подвергшихся термической обработке. Вибрионы длительно сохраняются в открытых водоемах, в которые стекают канализационные воды и когда вода прогревается более 17 °С.
В последние годы регистрируются вспышки диарейных заболеваний, которые вызываются холерными вибрионами не О1, а О139 серогруппы. Течение заболевания по своим клинико-эпидемиологическим особенностям не отличается от холеры. Эксперты ВОЗ полагают, что распространение заболеваний, вызванных холерным вибрионом О139, становится реальной угрозой, идентичной той, что произошла с вибрионом Эль-Тор в 1961 г. Вибрионы по отношению к холерным фагам подразделяются на пять основных фаготипов. Отмечаются вибрионы, которые не агглютинируются поливалентной холерной сывороткой О, так называемые НАГ-вибрионы, которые по морфологическим и культуральным признакам, а также по ферментативной активности не отличаются от холерных вибрионов, имеют одинаковый с ними Н-антиген, но относящийся к другим О-группам. В настоящее время установлено свыше 60 серологических О-групп НАГ-вибрионов. Эти вибрионы могут вызывать холероподобные заболевания.
Эпидемиология. Источником инфекции являются больные типичной или стертой формой холеры, вибриононосители (реконвалесцентные, острые, хронические). Возбудитель выделяется в окружающую среду с испражнениями, особенно лицами с типичной формой болезни в первые 4–5 суток. Больные стертыми, атипичными формами болезни опасны благодаря активному образу жизни и контактам с окружающими. В этом же состоит и эпидемическая опасность вибриононосителей, однако хроническое носительство формируется крайне редко.
Механизм передачи — фекально-оральный, основной путь передачи — водный, реже пищевой и контактно-бытовой. Имеет значение не только употребление контаминированной возбудителем воды, но и использование ее для мытья посуды, овощей, фруктов, купание в загрязненных водоемах. Холера имеет склонность к эпидемическому распространению. Вспышки чаще возникают в теплое время года.
Восприимчивость человека к холере высокая. Чаще подвержены заболеванию лица с пониженной кислотностью желудочного сока, некоторыми формами анемии, глистными инвазиями и алкоголизмом. После перенесенного заболевания формируется типоспецифический антимикробный и антитоксический иммунитет, который сохраняется в течение одного года.
Патогенез и патоморфология. Возбудитель проникает в организм человека с инфицированной пищей или водой, преодолевает кислотный барьер, чему способствуют заболевания желудка, которые сопровождаются пониженной кислотностью. Наиболее тяжело протекает холера у лиц, злоупотребляющих алкоголем или перенесших резекцию желудка. В слабощелочной среде тонкой кишки вибрион адгезируется на кайме эпителиоцитов и размножается. Адгезируясь на энтероцитах, холерные вибрионы используют ферментные звенья последних для генерирования энергии синтеза собственных структур. До сих пор остается спорным вопрос, приводит ли сама по себе адгезия к кишечной секреции. Исследования с рекомбинантными, аттенуированными штаммами холерного вибриона, разработанными с целью получения оральных вакцин, показали, что эти штаммы хорошо адгезируются, но не вызывают диареи. Холерные вибрионы размножаются и выделяют холерный токсин. Различают три токсические субстанции: 1) эндотоксин (липополисахарид); 2) экзотоксин (холероген); 3) фактор проницаемости. Описаны также другие токсины холерного вибриона: zot, оказывающий влияние на плотные соединения клеток и регулирующих их проницаемость, а также добавочный токсин ace, вызывающий увеличение тока короткого замыкания в камере Юссинга. Вероятно, это токсин-блокатор натриевого насоса, о котором сообщал Филлипс еще в 60-х годах. Выявлено расположение генов этих токсинов на фрагменте хромосомы. В основе клинических проявлений холеры лежит синдром электролитной диареи. Развитие диареи заключается в гиперсекреторных процессах, которые обусловлены активацией фермента аденилатциклазы в эпителиальных клетках тонкой кишки под действием холерогена и накоплением цАМФ, приводящего к повышенной секреции воды и электролитов в просвет кишки. В исследованиях (D. Powelletal., 1994; CSeurs. G. Kaper., 1996) подробно описаны биохимические свойства и биологическое действие холерного токсина. Через систему циклических нуклеотидов он стимулирует секрецию хлора, тормозит абсорбцию эпителиоцитами электронейтрального хлористого натрия и модулирует их цитоскелет (микротрубочки), вызывает накопление внутриклеточного кальция. Это, в свою очередь, определяет повышение секреторного ответа, так как кальций стимулирует образование циклических нуклеотидов. Кальций и белок кальмодулин активируют фосфолипазу, которая вызывает фосфорилирование протеинов с увеличением проницаемости апикальных мембран энтероцитов крипт, что приводит к гиперсекреции воды и электролитов. На увеличение синтеза циклических нуклеотидов влияют брадикинин, каллидин, вазоактивный интестинальный пептид. Доказано, что диарея возникает также за счет высвобождения серотонина, который в свою очередь стимулирует образование простагландина Е2. Роль серотонина в качестве важнейшего медиатора гиперсекреции в тонкой кишке при действии холерного токсина доказывается успешным применением антогонистов серотониновых рецепторов. При холере имеет место изотоническое обезвоживание. По современным представлениям, холерная диарея обусловлена усилением секреции кишечного сока (ионов натрия, бикарбоната, калия хлора воды), ускорением физиологической десквамации энтероцитов, повышением проницаемости мембран, а также замедлением обратного всасывания ионов натрия, хлора и воды. У больных отмечаются: тяжелый метаболический ацидоз, сгущение крови, повышение ее удельного веса, ухудшение реологических свойств крови, гипокалиемия, повышение содержания белка и др. Потери жидкости с испражнениями и рвотными массами за короткий срок могут достигать объемов, которые не встречаются при диареях другой этиологии. Как следствие дегидратации развиваются значительная гемоконцентрация, гиповолемия, гипоксия, тромбогеморрагический синдром и острая почечная недостаточность. Включаются дополнительные механизмы защиты от обезвоживания и потери электролитов:
а) снижение температуры тела — это приводит к уменьшению естественной перспирации (в сутки теряется около 1,5 литров пота вместе с натрием, калием и другими электролитами); б) появляется сухость слизистых оболочек рта, глаз, мочеполовых органов (снижена секреция всех желез); в) развивается олигурия вплоть до анурии.
Однако эти механизмы защиты не спасают, так как коварство холерного вибриона в том, что его токсин (холероген), соединившись с рецепторами эпителиоцитов, вызывает продолжительную гиперсекрецию жидкости и электролитов из крипт тонкого кишечника в течение 18–24 часов. За этот период организм без лечения (регидратации) погибает.
У умерших часто выявляется «лицо Гиппократа»: запавшие глаза, черты лица заострены, землистый цвет кожи с синюшным оттенком. Часто наблюдаются «поза борца или боксера» и «рука прачки». Трупные пятна багрово-фиолетового цвета. Кровь имеет дегтеобразную консистенцию, которая напоминает смородиновое желе. Выявляются перераспределение крови и скопление ее в крупных венах, запустевание капиллярной сети. Почки уменьшаются в размерах, клубочки переполнены кровью, отмечается дистрофия извитых и проксимальных канальцев. Кишечник переполнен жидкостью. На всем протяжении пищеварительного тракта наблюдается экссудативный процесс, но признаков воспаления не наблюдается. В печени и миокарде дистрофические изменения.
Методом оптической и электронной микроскопии выявлены функциональные изменения в структурах сердца, почек, надпочечников, гипоталамических ядер и гипофиза. Однако все эти изменения являются вторичными, регуляторными, защитными и направлены на восстановление водно-солевого гомеостаза. Эти нарушения при холере никак не связаны с прямым токсическим влиянием на структуры внутренних органов, а обусловлены дегидратацией.
Именно такой подход к пониманию патогенеза холеры — признание первичности дегидратации и дисбаланса электролитов — позволил разработать патогенетическую регидратационную терапию, которая направлена на устранение основной причины патологии.
Клиническая картина. Инкубационный период длится от нескольких часов до 5 дней, чаще всего равен 1–3 суткам. Болезнь начинается остро среди полного здоровья, чаще в ночное время с появлением урчания, метеоризма и жидкого стула. Температура тела чаще нормальная, у части больных субфебрильная. Испражнения водянистые, представляют собой мутновато-белую жидкость с плавающими хлопьями и по внешнему виду напоминают «рисовый отвар» или типа «мясных помоев». Акт дефекации безболезненный. Затем присоединяется рвота желудочным содержимым, вскоре она становится водянистой и тоже напоминает рисовый отвар. Для холеры характерны обезвоживание, обессоливание и метаболический ацидоз, отсутствуют симптомы интоксикации. В регионах с жарким климатом, где происходит значительная потеря жидкости и электролитов с потом, а также когда снижено потребление воды из-за повреждений источников водоснабжения, холера протекает тяжело вследствие развития смешанного механизма дегидратации, который возникает из-за сочетания внеклеточного (изотонического) обезвоживания с внутриклеточной (гипертонической) дегидратацией. В таких случаях частота стула не всегда соответствует тяжести болезни. Клинические симптомы обезвоживания развиваются при не частых дефекациях, и в короткое время развивается значительная степень дегидратации, которая угрожает жизни больного.
У 80% людей холера протекает в легкой или умеренной форме. У 10–20% людей развивается тяжелая водянистая диарея с признаками дегидратации. В соответствии с классификацией холеры В. И. Покровского различают четыре степени обезвоживания: I степень предполагает потерю жидкости до 3% от массы тела, II степень — 4–6%, III степень — 7–9%, IV степень (декомпенсированное обезвоживание) — 10% и более.
Обезвоживание I степени выявляется наиболее часто, при этом многие симптомы болезни не выражены и заболевание носит абортивный характер. У некоторых больных отмечается продромальный период продолжительностью около суток, для которого характерны головокружение, недомогание, слабость, тошнота. Первым симптомом болезни является нарушение стула, который у 2/3 больных бывает водянистым и у 1/3 — кашицеобразным. У 5% больных стул может быть оформленным. Частота диареи от 5 до 10 раз в сутки. Длительность заболевания не более 3 суток. Испражнения не обильные. Рвота может быть примерно у половины заболевших. Кожа влажная, тургор сохранен. У 2/3 больных выявляется сухость слизистой оболочки рта. Нарушений гемодинамики нет.
Обезвоживание II степени регистрируется примерно у 20% больных. В большинстве случаев заболевания продромальный период либо не выражен, либо кратковременный. Заболевание характеризуется появлением жидкого стула, который быстро становится водянистым и у половины больных напоминает рисовый отвар. Рвота присоединяется в первые часы болезни, частота ее достигает до 10 раз в сутки. Общая потеря жидкости при II степени дегидратации в среднем составляет 5–6 л. Симптомы обезвоживания развиваются быстро. Характерны слабость, головокружение, обмороки, сухость во рту, жажда, осиплость голоса, снижение тургора кожи. У четверти больных отмечаются цианоз и акроцианоз. Температура тела нормальная либо субнормальная. Повышение температуры тела выявляется редко. Язык сухой. У половины больных отмечается тахикардия, у четверти — артериальная гипотония, в отдельных случаях олигурия. У некоторых больных появляются судороги икроножных мышц, кистей и стоп. При исследовании крови признаки гемоконцентрации минимальные (Ht = 0,46–0,50) вследствие компенсаторного разжижения крови. Электролитные изменения носят компенсированный характер. Чаще всего отмечаются компенсированный или субкомпенсированный метаболический ацидоз (рН 7,36–7,40; BE = -2,0–5,0 ммоль/л), гипокалиемия, гипохлоремия.
Обезвоживание III степени выявляется у 10% больных холерой во время вспышек. Начало заболевание острое, и симптомы дегидратации развиваются быстро — через 10–12 ч. Частота стула до 20 раз в сутки, испражнения имеют вид рисового отвара. Рвота обильная, более 20 раз в сутки, рвотные массы напоминают рисовый отвар. У больных нарастающая слабость, сухость во рту, жажда, возбуждение, раздражительность, судороги мышц конечностей (чаще всего икроножных). У трети больных температура тела субнормальная. Кожа сухая, бледная. Черты лица заострены, глазные яблоки запавшие, наблюдается симптом «темных очков». Снижение тургора кожи выявляется у подавляющего большинства больных.
Голос изменен, осипший и ослаблен, характерна речь шепотом. Тоны сердца глухие, отмечаются тахикардия и артериальная гипотония. В 3/4 случаев имеет место олигурия, в 1/4 — анурия. Умеренно выражена гемоконцентрация (Ht = 0,50–0,55), отмечаются декомпенсированный метаболический ацидоз (рН 7,30–7,36; BE = -0,5–10,0 ммоль/л), гипокалиемия, гипохлоремия. Состояние больных при отсутствии интенсивной терапии ухудшается и может привести к летальному исходу.
Обезвоживание IV степени — наиболее тяжелая форма холеры, которую называют алгидной. Такую форму течения заболевания более целесообразно называть декомпенсированным обезвоживанием, так как организм не способен самостоятельно поддерживать водно-солевой баланс и деятельность функциональных систем. Заболевание характеризуется бурным течением, непрерывным обильным стулом и рвотой, с развитием гиповолемического шока, который является одним из проявлений болезни. Иногда с развитием пареза кишечника диарея и рвота могут прекращаться и жидкость скапливается в просвете кишечника. У больных состояние прострации, сознание сохранено. Судороги, общий цианоз, снижение тургора кожи, сухость слизистых оболочек выявляются у всех больных. Отмечаются гипотермия, отсутствие периферического пульса и артериального давления, тахипноэ, анурия и афония. Кожа холодная, липкая на ощупь. Цианоз приобретает фиолетово-черную окраску. Черты лица больного заострены, глаза запавшие, синюшные круги под глазами (симптом «темных очков»), глазные яблоки обращены вверх, щеки вваливаются. Нос, скулы и подбородок резко выступают вперед — faсies cholerica. Лицо и облик больного выражают страдание. Судороги мышц становятся частыми, периоды расслабления почти не выражены. При судорогах пальцев кистей наблюдается спазм в виде «руки акушера». У некоторых больных выявляется «конская стопа» или стопа застывает в резко разогнутом положении. Судороги мышц диафрагмы вызывают мучительную икоту.
У больных гипотермия, температура тела снижается до 34,5 °C, кожа теряет эластичность — «руки прачки». Исход болезни определяют гемодинамические нарушения. Пульс нитевидный или не определяется, тоны сердца едва слышны, сердечные сокращения аритмичные. Дыхание учащено, поверхностное, аритмичное, 40–60 в минуту. В ряде случаев наблюдается дыхание типа Куссмауля. Анурия выявляется у всех больных. Для дегидратации IV степени характерны гемоконцентрация (Ht > 0,55), декомпенсированный метаболический ацидоз (рН < 7,30; BE превышает -10 ммоль/л), гипокалиемия (до 2,5 ммоль/л). При исследовании системы гемостаза выявляются усиление I и II фаз свертывания, повышение фибринолиза, тромбоцитопения. Для периферической крови характерны эритроцитоз (до 7 × 106 в 1 мкл), лейкоцитоз (до 30–60 × 103 в 1 мкл с нейтрофилезом и сдвигом лейкоцитарной формулы влево). Повышается уровень мочевины и креатинина. На ЭКГ выявляются признаки легочной гипертензии с диастолической перегрузкой правых отделов сердца и тахикардией.
Иногда возможно еще более быстрое развитие дегидратации. В этих случаях дегидратационный шок развивается в течение нескольких часов (одних суток), и такую форму заболевания называют молниеносной.
Сухая холера протекает без диареи и рвоты, но с признаками быстрого развития гиповолемического шока — резким падением артериального давления, развитием тахипноэ, одышки, судорог, афонии, анурии.
Наиболее тяжелое течение холеры наблюдается у детей до 3 лет. Дети хуже переносят обезвоживание, и у них возникает вторичное поражение центральной нервной системы (заторможенность, клонические судороги, конвульсии, нарушение сознания вплоть до развития комы). У детей трудно определить первоначальную степень дегидратации. Нельзя ориентироваться на относительную плотность плазмы вследствие относительно большого внеклеточного объема жидкости. Поэтому целесообразно при поступлении взвешивать детей для наиболее достоверного определения у них степени обезвоживания. Течение холеры у детей имеет некоторые особенности: частое повышение температуры тела, более выраженные апатия, адинамия, склонность к эпилептиформным припадкам, так как быстро развивается гипокалиемия. Заболевание длится от 3 до 10 дней, последующие проявления его зависят от адекватности регидратационной терапии. При возмещении потерь жидкости и электролитов нормализация физиологических функций происходит достаточно быстро и летальные исходы встречаются редко. Основные причины смерти при неадекватном лечении больных — это дегидратационный шок, метаболический ацидоз и уремия в результате острого некроза канальцев.
Наряду с тяжелым течением заболевания возможны стертые и субклинические формы болезни, которые выявляются при детальном обследовании носителей. В анамнезе у таких больных кратковременная диарея, стул 1–2 раза в сутки. Больных с субклинической формой заболевания выявляют в очагах холеры при обнаружении возбудителя в испражнениях, клинических симптомов заболевания у них нет, но при исследовании крови выявляется нарастание титра вибриоидных антител.
Осложнения. Среди осложнений, обусловленных нарушениями кровообращения регионарного характера: инфаркт миокарда, тромбоз мезентериальных сосудов, острое нарушение мозгового кровообращения. Частым осложнением является пневмония, очаговая или сегментарная, у лиц старческого возраста — гипостатическая. К осложнениям надо отнести острую почечную недостаточность с преобладанием преренальной формы. Эксикоз способствует развитию абсцессов, флегмон и рожи. Флебиты и тромбофлебиты обусловлены длительной внутривенной регидратационной терапией.
Диагностика. В типично протекающих случаях заболевания в эндемичных очагах холеры диагноз не вызывает трудности. Диагностика становится сложной, когда холера регистрируется в местности, где ее раньше не было, и должна быть обязательно подтверждена бактериологически. В очагах, где уже зарегистрированы случаи холеры, больные холерой и острыми кишечными заболеваниями должны выявляться активно на всех этапах оказания медицинской помощи, а также путем подворных обходов медицинскими работниками и санитарными уполномоченными. При выявлении больного с симптомами поражения желудочно-кишечного тракта принимаются срочные меры для его госпитализации.
Основным методом лабораторной диагностики холеры является бактериологическое исследование испражнений и рвотных масс с целью выделения возбудителя. Если невозможно доставить материал в лабораторию в первые 3 ч после взятия, то используют среды-консерванты (щелочная 1% пептонная вода и др.). Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги. Выделения (10–20 мл) с помощью металлических ложек собирают в стерильные стеклянные банки или пробирки, закрывающиеся плотной пробкой. У больных гастроэнтеритом можно брать материал из прямой кишки при помощи резинового катетера. Для активного взятия материала используют ректальные ватные тампоны, трубки.
При обследовании реконвалесцентов и здоровых лиц, контактировавших с источниками инфекции, предварительно дают солевое слабительное (20–30 г магния сульфата). Все пробы для исследования доставляют в стерильной герметизированной посуде с сопровождающим. Каждый образец сопровождается направлением, в котором указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. Ориентировочным тестом является микроскопия фиксированных окрашенных мазков испражнений и рвотных масс. Скопления вибрионов имеют вид стаек рыб. Ускоренными методами исследования являются иммунофлуоресцентная микроскопия, метод раздавленной капли. Материалом исследования служат испражнения, рвотные массы, порции В и С желчи, секционный материал, вода, пища и другие объекты внешней среды. Для выделения и идентификации чистой культуры используют среды обогащения, элективные и дифференциально-диагностические среды. Результаты экспресс-исследования получают через 2–6 ч (ориентировочный ответ), ускоренного анализа через 8–22 ч (предварительный ответ), полного анализа через 36 ч (окончательный ответ). Используются в качестве ускоренных методов диагностики иммобилизация и микроагглютинация вибрионов холерной сывороткой, ответ получают через несколько минут. Все эти исследования проводятся комплексно. Применяются серологические исследования крови (реакция нейтрализации, иммуноферментный анализ) у больных с типичной клинической картиной холеры, если холерный вибрион из кала и рвотных масс не выделяется. Определяют титры агглютининов, вибриоцидных антител и антитоксинов. При наличии титров антител (агглютининов 1:40, вибриоцидных антител 10–4, антиэнтеротоксинов — 30 антитоксических ед., антимембранотоксинов — 50 антитоксических ед.) следует заподозрить холеру. Положительным является результат при нарастании титров антител в парных сыворотках в 4 раза. Серологические методы исследования являются второстепенными и используются для ретроспективной диагностики.
Наличие Vibrio cholerae в кале подтверждается с помощью проведения лабораторных исследований. Применение нового диагностического экспресс-теста (ДЭТ) позволяет быстро тестировать пациентов. ДЭТ в настоящее время находится в процессе утверждения ВОЗ с целью его включения в перечень предварительно квалифицированных продуктов. В то же время, в случае положительных результатов ДЭТ, ВОЗ предлагает проводить повторное тестирование всех образцов, используя классические лабораторные методы исследования для подтверждения. Если вспышка болезни подтверждена, то достаточно проводить клиническое диагностирование на основе стандартного определения случая заболевания ВОЗ с дополнительным проведением тестирования в отдельных случаях заболевания с регулярными интервалами.
Окончание статьи («Лечение») читайте в следующем номере.
Г. К. Аликеева, кандидат медицинских наук Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН Н. Х. Сафиуллина, кандидат медицинских наук А. В. Сундуков, доктор медицинских наук, профессор Г. М. Кожевникова, доктор медицинских наук, профессор
МГМСУ, Москва
Контактная информация об авторах для переписки
Доброе слово Старца
Возбудитель холеры, несмотря на грозные последствия вызываемой им болезни, крайне уязвим при воздействии самых разных внешних факторов. Он мгновенно погибает в кипящей воде, гибнет под прямыми солнечными лучами, не выносит кислую среду, крайне чувствителен к различным дезинфицирующим воду средствам. Собственно, если человек выпьет содержащую вибрионы воду (основное место обитания бактерии) или съест продукты, на поверхности которых они оказались, то с большой вероятностью вибрионы погибнут в соляной кислоте желудка. Однако, проникнув в кишечник (это возможно, если вибрионов очень много или если кислотность желудка у человека понижена) с его щелочной средой, вибрион начинает быстро размножаться, вызывая тяжелейшие последствия для организм: неостановимую диарею и высокую вероятность смерти от обезвоживания. Поэтому, чтобы начать работать с возбудителем холеры, следовало обеспечить вибриону подходящие условия среды, а кроме того, вакцина требовала испытаний на животных. Однако, как показывал опыт, к холерному вибриону восприимчив только человек. Боготворивший Пастера Хавкин собирался добиться изготовления вакцины классическим пастеровским методом — получением культуры бактерий контролируемой вирулентности, экспериментируя с воздействием разных сред и затем прививая эти культуры лабораторным животным. Провести подобную работу с крайне чувствительной бактерией, которая, как было известно, не способна заразить ни одно лабораторное животное, означало обречь себя на титанический и, возможно, сизифов труд.
Хавкин решил пойти по наиболее прямому и «героическому» пути, вполне соответствовавшему научной этике эпохи: он сделал себе подкожную инъекцию ослабленной культуры холерного вибриона
В течение нескольких лет Хавкин методично менял условия среды для выращивания вибриона, то пытаясь приучить его к кислотной среде, то экспериментируя с анаэробными условиями, то регулируя давление. Все эти опыты терпели неудачу. Он попробовал выращивать вибрионы в кровяной сыворотке — что ему в итоге удалось, — а затем вводить эту сыворотку кроликам. Вскоре после инъекции кролики действительно умирали, однако симптомы их заболевания совершенно не напоминали холеру, а кишечник умерших кроликов был свободен от вибрионов. Только после внимательного изучения препарированных трупов животных, которые продолжали умирать от вводимой сыворотки, Хавкин неожиданно обнаружил, что вибрионы поселились в печени и желчном пузыре, а потому характер проявления болезни был совершенно другой. Это привело к серии новых опытов по выращиванию холерных вибрионов в желчи. Хавкин при этом пробовал вводить вибрионы из печени умерших кроликов другим животным, однако это не приводило ни к какому эффекту — кролики не заболевали. Хавкин представил результаты исследований самому Пастеру (Старцу, как называл его Хавкин в своем дневнике) — тот находил их любопытными, хотя и малопонятными, и даже предложил сделать публикацию об опытах, однако Хавкин посчитал, что, пока он не получит культуру вибриона со стабильной вирулентностью, о публикации лучше не думать. Пастер полагал, что работу можно продолжать, и тем самым поддерживал молодого исследователя. Впрочем, для обожавшего Пастера и ловившего каждое его слово Хавкина поддержкой было любое внимание со стороны научного светила. В своих воспоминаниях он, в частности, привел пример того, как в первые годы его работы в институте, когда Хавкин проводил в лаборатории бессонные ночи, он был крайне воодушевлен после того, как Пастер, знакомя очередную делегацию с работой института, остановился у лабораторного стола Хавкина. Стол был завален кипами записей о бесконечных экспериментах. Пастер сообщил гостям, что этот работник делает достаточно интересное исследование и, когда оно будет завершено, хотя до этого еще очень далеко, то, вероятно, о нем будет сделана публикация «на полстраницы».
Пьер Поль Эмиль Ру — французский бактериолог. Член Парижской академии наук, иностранный член Лондонского королевского общества, иностранный почётный член Российской академии наук
Wikipedia
Когда делают прививку от холеры?
Из-за частых вспышек холеры и большого количества летальных исходов уровень заболеваемости контролируется ВОЗ, а также местными системами здравоохранения. В качестве профилактики прививка проводится два раза с интервалом в 7-10 дней взрослым, а также детям в возрасте от двух лет.
Инъекция помогает выработать иммунитет в 95% случаях. Если для вакцинации имеются эпидемические показания, то через 3 месяца допускается повторная вакцинация. Активные вещества прививки против холеры действуют на протяжении 6 месяцев. Иммунизацию рекомендуется проходить один раз в год.
Также вакцинации подлежат лица, выезжающие в страны, которые являются неблагополучными по холере. При этом они должны быть иммунизированы холерной моновакциной за 6 дней до планируемой даты выезда.
Все необходимые мероприятия, направленные на предупреждение заноса из-за границы опасных инфекций, предусмотрены специальными правилами по санитарной охране границ.
Лаборант и его начальник
И все же и на этот раз поддержка Пастера ограничилась лишь добрым словом: Хавкин надеялся, что руководитель института пойдет ему навстречу и освободит от обязанностей готовить материалы для курса Эмиля Ру. Но, судя по всему, Пастер не захотел открывать для этого дополнительную вакансию в лаборатории. Ру, похоже, был настроен по поводу перспективности продолжавшихся почти два года опытов Хавкина гораздо более скептически. Сам Хавкин, впрочем, подозревал, что скептические высказывания Ру объясняются лишь тем, что тот не хочет терять ассистента на своем учебном курсе. Этими обязанностями Хавкин все более тяготился, хотя продолжал добросовестно их исполнять. В его дневнике того времени есть записи о том, как он представляет себе сцену демонстрации перед Старцем уже готовой холерной вакцины, где обязательно скажет, что «некоторые господа» не хотели освободить его от рутинной работы. Тягостная необходимость работы на Ру надолго определила отношение впечатлительного и амбициозного Хавкина к великому французскому исследователю. Стоит отметить, что, хотя Хавкин и подозревал Ру в низменных мотивах, именно тот в итоге направил своего лаборанта на перспективный для разработки вакцины путь. Он сообщил ему об опытах немецкого бактериолога Рихарда Пфайффера
по выращиванию холерных вибрионов в брюшной полости морских свинок и посоветовал повторить этот метод.
Мечников в 1893 году решил выпить стакан воды с холерными вибрионами. Более того, своим авторитетом он убедил присоединиться к эксперименту нескольких добровольцев, уверяя, что им ничего не грозит
Позже Хавкин, учитывая сформировавшуюся неприязнь к Ру, всячески обходил стороной этот момент и старался минимизировать его роль в создании вакцины. Впрочем, в любом случае Хавкин самостоятельно проделал всю необходимую огромную работу по проведению опытов. Внутрибрюшные инъекции вибриона морским свинкам довольно быстро подтвердили свою эффективность. Свинки заражались и умирали. Хотя характер болезни не был похож на человеческий, тем не менее в результате экспериментов можно было наконец получить культуры вибриона с контролируемой вирулентностью — как повышенной, так и пониженной. Они вызывали необходимые и ожидаемые эффекты у морских свинок и других лабораторных животных. В 1892 году Хавкин вышел на прямую дорогу к созданию вакцины. Вскоре он установил, что подкожное введение сначала ослабленной, а затем особо вирулентной культуры вибриона морским свинкам делает их невосприимчивыми к вибрионам различных штаммов. Этот опыт был проведен лишь на небольшом количестве животных и не во всех случаях предохранил свинок от смерти, но Хавкин спешил сообщить о своем открытии и уже летом 1892 года сделал доклад о полученных эффектах. После этого помимо проведения дальнейших экспериментов с животными Хавкин решился немедленно приступить к испытанию вакцины на людях.

Английский бактериолог Эрнст Ханкин в Индии
alchetron.com
Некоторые из холерных вакцин
Вакцина против холеры входит в Перечень Всемирной организации здравоохранения основных лекарственных средств как жизненно важное средство, необходимое для организации базовой системы здравоохранения[5]. Стоимость иммунизации против холеры составляет в разных странах от 0,1 до 4,0 долларов США[6].
В настоящее время (по состоянию на 2021 г.) имеются следующие пероральные холерные вакцины
[7][8][9]:
- Dukoral (Швеция, 1991 г., син. WC/rBS) — моновалентная убитая цельноклеточная жидкая вакцина. Создана на основе убитых вибрионов серовара О1 серотипов Огава (штамм 569B) и Инаба классического и Эль-тор биоваров с очищенной рекомбинатной B-субъединицей холерного токсина. Вакцинация двухкратная (3-х кратная для детей 2-6 лет), ревакцинация каждые 2 года, для детей 2-5 лет каждые 6 мес. Кратковременно эффективна против токсигенных штаммов E. coli. При приёме требуется запивать буферным раствором приготовленным из шипучих гранул (в комплекте). Аналог в Китае лицензирован как OraVacs и выпускается в капсулах, вакцинация трёхкратная.
- mORC-Vax (Вьетнам, 1997/2009 гг.) — бивалентная убитая цельноклеточная жидкая вакцина, вариант вакцины Dukoral лицензированной во Вьетнаме, первоначально производилась модифицированная вакцина, в котором отсутствовала B-субъединица холерного токсина и не требовался буферный раствор при приёме. В 1992 году в вакцину добавлен серовар О139 (штамм 4260B), а вакцина переименована в ORC-VAX. В 2004 году штамм 569B был заменён на штаммы Инаба Cairo 48 и Огава Cairo 50 с двухкратным повышением содержания действующего вещества и вакцина зарегистрирована во Вьетнаме как mORC-Vax, в Индии производится как Shanchol (с 2009 г.), в Корее производится как Euvichol (с 2015 г.). Вакцинация двухкратная, ревакцинация через 2 года, включая детей от 1 года.
- Vaxchora (США, 2021 г.) — живая аттенуированная (ослабленный микроорганизм) лиофилизированная вакцина. Создана на основе штамма CVD 103-HgR полученного из штамма 569B Инаба путём удаления гена ctxA
отвечающего за синтез субъединицы А холерного токсина и внедрением маркера ртути
mer
в ген
hlyA
отвечающего за синтез гемолизина. Ранее вакцина лицензированная как Orochol, Orochol E, Mutacol выпускалась в разных странах, но в 2004 году была снята с производства. Вакцинация однократная только взрослых (18-64 лет), при приёме требуется суспендировать буферным раствором приготовленным из порошка (в комплекте). Требует нестандартных условий соблюдения холодовой цепи: -15 ÷ -25 °С. - Вакцина холерная инактивированная бивалентная химическая таблетированная (Россия, 1992 г.) — смесь холероген-анатоксина с О-антигеном полученных из культур серовара O1 классического биовара штаммов 569В или КМ-76 серотипа Инаба и М-41 серотипа Огава. Вакцинация однократная (с 2 лет) приёмом, в зависимости от возраста 1-3 таблеток с кишечнорастворимой оболочкой. Ревакцинация каждые 6 месяцев.
Морские свинки и холерный стакан
Хавкин решил пойти по наиболее прямому и «героическому» пути, вполне соответствовавшему научной этике эпохи. Восемнадцатого июля 1892 года он сделал себе подкожную инъекцию ослабленной культуры холерного вибриона. Согласно записи наблюдений, Хавкин зафиксировал лишь непродолжительную боль на месте инъекции и небольшой подъем температуры, что не остановило его от продолжения эксперимента. Двадцать четвертого июля последовала новая инъекция особо вирулентного штамма — ее произвел Эмиль Ру. На этот раз боль была более интенсивной и продолжительной. Температура поднялась до 38,5, но вскоре все симптомы прекратились. Хавкин уговорил повторить эксперимент трех своих знакомых из России. Двое из них — Георгий Явейн
и
Георгий Тамамшев
— в это время стажировались в Институте Пастера, еще один,
Иван Вильбушевич
, работал инженером. Прививка оказалась успешной. Однако, разумеется, ни о каком окончании испытаний говорить не приходилось. Французские власти не собирались давать согласие на широкое испытание вакцины на людях. Хавкин попробовал договориться о проведении пробной вакцинации в России, тем более что Пастеровский институт в это время имел с Россией хорошие связи — именно там открылась первая за пределами Франции станция вакцинации бешенства по методу Пастера. Ру и Пастер направили в адрес российских властей и Академии наук просьбу оказать содействие в отборе для эксперимента 60 человек и проведении пробной вакцинации. Однако в России тоже не решились на эксперимент.
Понимая, что вакцина не проверена, английские власти, хоть и дали согласие на эксперимент в собственной колонии, все же приказали строго соблюдать принцип добровольности процедуры; английские чиновники также должны были следить, чтобы прививающимся по возможности понятно объясняли, что и зачем будут с ними делать
Следует сказать, что далеко не всех ученых достижения Хавкина убедили, что вакцина от холеры найдена. Одним из сильнейших скептиков оказался бывший учитель Хавкина Илья Мечников, считавший, что вибрион — необходимое, но не достаточное условие для возникновения холеры и следует исследовать какие-то еще неизвестные, но сопутствующие развитию заболевания факторы. Чтобы доказать свою правоту, Мечников в 1893 году решил выпить стакан воды с холерными вибрионами. Более того, своим авторитетом он убедил присоединиться к эксперименту нескольких добровольцев, уверяя, что им ничего не грозит. Мечников и его секретарь, участвовавшие в эксперименте, действительно отделались лишь легким расстройством желудка, однако третий доброволец подхватил жесточайшую холеру, едва не приведшую его к смерти. Это заставило ученого на время прекратить эксперимент. Однако, когда в 1894 году в Париже вспыхнула холера, Мечников вновь стал убеждать добровольцев выпить стакан воды, с безвредным, как ему казалось, видом вибриона, обнаруженного в речке рядом с Версалем (случаев холеры там отмечено не было). На этот раз все закончилось смертью одного из добровольцев (правда, причина смертельного исхода в точности установлена не была), что наконец заставило русского ученого прекратить безумные опыты (жена Мечникова позже описывала желание своего мужа заставить добровольцев выпить воду с вибрионами холеры, как особый «психоз»).
Тем временем Хавкин, несмотря на отсутствие возможности провести большие испытания, продолжал делать прививки своей экспериментальной вакцины некоторым желающим. По большому счету, в этот момент главным «научным доводом» в пользу ее эффективности оставалась могучая убежденность самого ученого, что он стоит на верном пути. На дальнейшую судьбу вакцины повлияло то, что среди добровольно привитых Хавкиных добровольцев оказался стажировавшийся в институте молодой английский бактериолог Эрнст Ханкин
. Вскоре он получил назначение в Индию и посчитал, что разработанная Хавкиным вакцина должна быть испытана именно в Индии, где холера была постоянным бедствием как для местного населения, так и для проживавших там англичан. Особую опасность она представляла для британских и индийских войск. Ханкин начала ратовать за проведение экспериментальной вакцинации в Индии. Для поддержки этой идеи он сам отправился в Англию и серией лекций заручился поддержкой военных медиков. В 1894 году ученый отправляется в Индию, где начинается огромный эксперимент по вакцинации от холеры.

В.А. Хавкин вакцинирует детей в Индии
pikabu.ru
Гигиена важнее
Первоначальное предположение Хавкина основывалось на том, что поскольку, по общему убеждению, именно Индия является постоянным и природным очагом холеры, откуда начинаются ее захватывавшие Европу пандемии, то вакцинация определенного процента населения в этом очаге может надежно решить мировую проблему. Однако, приступая к вакцинированию, Хавкин не представлял, насколько стойкий иммунитет дает вакцина. Кроме того, необходимо было убедить желающих сделать прививки. Понимая, что вакцина не проверена, английские власти хоть и дали согласие на эксперимент в собственной колонии, все же приказали строго соблюдать принцип добровольности процедуры; английские чиновники должны были также следить, чтобы прививающимся по возможности понятно объясняли, что и зачем будут с ними делать. Хавкин строго соблюдал положенные условия, что не способствовало массовой вакцинации и не всегда позволяло провести точные наблюдения, сравнивая привитых и непривитых. Кроме того, создавала сложности и сама процедура: прививка должна была проводиться дважды с недельным промежутком между уколами. Однако некоторые из получивших первую дозу вакцины пугались боли и лихорадки, которая была ее следствием, и просто пропускали следующий укол. В результате четверть участников эксперимента так и не получили полного курса вакцины. Хавкин старался делать прививки тем категориям населения, которым холера угрожала более всего: жителям скученных бедных кварталов и работникам фабрик, — однако это были представители низших каст, подверженных слухам и суевериям.
Вакцина не могла быть полной гарантией от заболевания, хотя и резко снижало его частоту и распространение. Действие вакцины заканчивалось спустя несколько месяцев, а способ ее изготовления осложнял массовую вакцинацию
Печальным открытием оказалось и то, что вакцина давала лишь временный иммунитет, продолжительность которого не превышала нескольких месяцев. Это все равно не обессмысливало вакцинацию, особенно в период эпидемии, но все же заметно развеивало первоначальные надежды. Наконец, одной из проблем оказывались технические возможности для проведения массовой вакцинации. Вакцина Хавкина была «живая» и должна была изготавливаться на месте. Фактически это означало необходимость самому ученому передвигаться с места на место с обозом морских свинок. Хавкин героически принимал все вызовы, однако даже если бы захотел и получил полномочия, не смог бы объехать всю Индию. По неизвестным причинам, несмотря на многие получаемые ко времени работы Хавкина в Индии подтверждения, что вакцину можно изготовить из «убитых» бацилл (что заметно облегчало перевозку), Хавкин продолжал придерживаться своего метода. Итог работы Хавкина против холеры следует признать противоречивым. Он действительно создал работающую вакцину, которая давала защиту от холеры. Однако, как показал его же опыт, вакцина не могла быть полной гарантией от заболевания, хотя и резко снижала его частоту и распространение. Действие вакцины заканчивалось спустя несколько месяцев, а способ ее изготовления осложнял массовую вакцинацию. Все это вместе привело британских врачей к убеждению, что проведение минимально необходимых санитарно-гигиенических мероприятий станет гораздо лучшей защитой от распространения холеры, чем вакцина Хавкина.
Темы: Наука и технологии