Российский научный , входящий в структуру Роспотребнадзора, заявил о высокой эффективности созданной им вакцины против вируса иммунодефицита человека — ВИЧ.
Таким образом, в нашей стране впервые в мире решена проблема с разработкой действенной вакцины против «чумы ХХ века», которая безуспешно велась более тридцати последних лет. В этом отечественным ученым помогли их собственные знания, новый подход к созданию действующего элемента вакцины и несколько современных технологий, ставших доступными совсем недавно.
Об очередном успехе России в биотехнологиях — в материале ФАН.
Федеральное агентство новостей /
Лимфоциты-«убийцы» и «ВДНХ» на клетке
«ВИЧ-специфические антитела и цитотоксические Т-лимфоциты после двукратной вакцинации были зафиксированы у 100% добровольцев», — сказано в пресс-релизе .
Что означает эта фраза, в переводе с языка специальных терминов на наш повседневный язык?
ВИЧ — очень опасный противник нашей иммунной системы. Одной из его особенностей является то, что он относится к типу так называемых ретровирусов. В отличие от обычных вирусов, которые используют для своего размножения только свой РНК-геном, ретровирусы гораздо опаснее: их генетический код особым образом встраивается в наши клетки, «разрезая» человеческую ДНК и встраиваясь в хромосомы.
В таком виде против вируса бесполезны классические белки-антитела, так как его вредоносный геном спрятан глубоко внутри нашей собственной клетки. Из-за этого некоторые скептики из числа микробиологов даже пришли к пессимистическому выводу, что противостоять самому ВИЧ невозможно — можно лишь пытаться отсрочить тотальное заражение им человечества с помощью различных карантинных мер в отношении уже инфицированных.
На самом деле, как выяснилось, с такими вирусами и другими внутриклеточными паразитами организм тоже научился бороться, создав вторую систему иммунитета. Для подобного случая у нас существуют специальные иммунные клетки, так называемые Т-киллеры — лимфоциты-«убийцы», те самые «цитотоксические Т-лимфоциты» из пресс-релиза «Вектора».
Механизм действия Т-киллеров несколько отличается от классических белков-антител, которые просто блокируют вирусные частицы по принципу «ключ-замок», буквально облепляя их со всех сторон и деактивируя таким образом инородные вирусные частицы. Вместо этого Т-киллеры постоянно «инспектируют» клетки нашего организма, проверяя, какие белки они собирают внутри себя, на своих клеточных белковых фабриках.
Для этого любая наша клетка имеет на своей внешней поверхности целую «выставку достижений народного хозяйства», в которой расположены образцы всех основных белков, которые она в данный момент производит. Если клетка заражена ВИЧ, который скрытно встроился в ее ДНК, то вирусные белки тоже попадут на такую клеточную «ВДНХ».
Если Т-киллер будет настроен на важные белки ВИЧ и станет распознавать их как вредоносные, то он сможет подать специальную команду на так называемый апоптоз (саморазрушение) зараженной клетки. Это — безусловный приказ «Умри!», который любая наша клетка обязана выполнить. Поэтому апоптоз нужно настроить очень точно, чтобы Т-киллеры убивали именно зараженные клетки, а не всех «попавшихся им под руку» на производстве непонятных белков.
ФБА «Экономика сегодня» /
Проблемы и успехи лечения ВИЧ-инфекции
Помимо способности к мутациям, вирус обладает высокой резистентностью по отношению к препаратам антиретровирусной терапии. Если лекарство неправильно подобрано, или принимается нерегулярно, или не в тех дозах, то вирус становится устойчивым к препарату и дальнейший его прием не дает положительного результата. Резистентность ВИЧ приводит к появлению штаммов вируса, изначально устойчивых к ВААРТ. Постепенно мутации резистентности накапливаются и активно распространяются, что затрудняет проведение терапии и ускоряет наступление стадии СПИД.
Учитывая резистентность вируса, тритерапия проводится по четкому графику, который предполагает, что ВИЧ-инфицированный пациент должен принимать лекарство несколько раз в сутки, в строго определенное время. Любые отклонения от графика, самостоятельное увеличение или снижение дозы недопустимы! Естественно, что соблюдать данный режим под силу не каждому пациенту, что значительно снижает эффективность терапии и ставит под сомнение все лечение. Поэтому активно разрабатываются новые схемы ВААРТ, предполагающие однократный прием препарата в сутки. Для однократного приема уже одобрены препараты: Атазанавир, Абакавир, Диданозин, Тенофовир, Ламивудин, Эмтрицитабин, Эфавиренз и другие антиретровирусные средства.
Побочные эффекты антиретровирусных препаратов – еще одна проблема, с которой сталкиваются специалисты и их пациенты. Часть побочных эффектов проявляется практически сразу, что позволяет провести корректировку ВААРТ, а другая часть приводит к тяжелым последствиям. Патология может развиваться скрытно, на протяжении нескольких лет. Всего несколько примеров препаратов и их побочных эффектов.
- Невирапин – может провоцировать развитие цирроза печени и синдрома Стивенса.
- Ставудин – может вызвать развитие лактатацидоза, гиперлипидемии и липодистрофии.
- Зидовудин – провоцирует панкреатит, угнетение функций костного мозга, анемии, расстройства ЖКТ.
Побочные эффекты создают дополнительную нагрузку на организм пациента. Чтобы избежать этого, необходимо регулярно обследовать все органы и системы ВИЧ-инфицированного и при необходимости корректировать ВААРТ.
Доступность ВААРТ – глобальная для всех пациентов проблема. Лекарство от ВИЧ-инфекции в свободную продажу не поступает. Оно выдается в специализированных медицинских учреждениях. Все расходы на лечение оплачиваются средствами из федерального и регионального бюджета. Пациенты получают препараты бесплатно, однако из-за проблем финансирования и сложности процедуры закупок, периодически возникают перебои с поставками необходимых лекарств. А учитывая тот факт, что они должны приниматься пациентом ежедневно и в строго определенное время, складывается ситуация при которой эффективность ВААРТ значительно снижается. Пропустив всего 1-2 приема препарата, пациенту необходимо корректировать тритерапию — назначать другие лекарства, зачастую более сильного действия и по более высокой стоимости.
ВИЧ меняется — поэтому все так долго
Почему же тогда вакцину, которая формировала бы антитела против свободных частиц ВИЧ и его «прячущегося» вредоносного ДНК, делали так долго?
Дело в том, что у вируса иммунодефицита человека к сегодняшнему дню обнаружено уже около 200 различных штаммов, которые условно объединены в четыре большие группы, разбитые на 14 подгрупп. Для сравнения, у такого опасного и подверженного мутациям вируса, как обычный грипп А, имеется всего 14 основных вариаций.
Такая необычная ситуация связана с интересной особенностью ВИЧ: кодируемые его генетической последовательностью ферменты — достаточно «неточные» и не умеют отслеживать частые ошибки при репликации вируса, создающие, кроме того, и новые мутации в геноме вируса.
На этом свойстве, кстати, основаны многие антиретровирусные препараты — они вносят ошибки в процесс репликации нашего ДНК, которые человеческие ферменты легко распознают и устраняют, а вот вирусные ферменты — не умеют. В итоге антиретровирусный препарат хоть и не уничтожает ВИЧ и не убирает его код из ДНК, но весьма надежно блокирует его размножение в организме — вирус не может собрать свои белки в новую вирусную частицу.
Однако рабочая вакцина обязана не просто заблокировать вирус — в ее задачу входит именно уничтожение всех его копий, явных и скрытых. А для этого надо было найти так называемые «консервативные» белки, которые у всех двух сотен с лишним штаммов вируса, вызывающих СПИД, являются одинаковыми.
Условно говоря, если вы нашли белок, который «делает ВИЧ именно ВИЧ» и заставили антитела и Т-киллеры реагировать именно на этот белок, то вы практически создали саму вакцину.

slovodel.com /
Академик РАН рассказал, когда будет готов полностью уничтожающий ВИЧ препарат
«Все поняли, что наша страна подвергается риску»
— Почему в 80-е вы решили посвятить себя именно этому заболеванию?
— К этому времени я уже 21 год потратил на учебу, окончил мединститут, занимался разработкой вакцинных препаратов, защитил диссертацию по иммунологии, потом еще занимался эпидемиологией. Я был достаточно широко образованным специалистом в области инфекционных болезней. И в это время как раз появилась новая болезнь, которую сначала рассматривали, как чисто иммунологическую — ее и назвали синдромом приобретенного иммунодефицита.
Только где-то в конце 1983 года для специалистов стало очевидным, что это инфекционное заболевание. И я по своему образованию как раз наиболее подходил.
Задание было выяснить: есть ли ВИЧ/СПИД в России? Насколько он угрожает стране? Институты иммунологии, вирусологии и наш эпидемиологии — все мы занялись этой проблемой. Иммунологи искали людей с иммунодефицитом, вирусологи пытались вирус выделить.
close
100%

Руководитель центра по борьбе со СПИДом Вадим Покровский во время пресс-конференции, 26 февраля 1997 год
ТАСС
— Была ли возможность обмениваться научными разработками с западными учеными?
— Тогда же не было электронных средств, поэтому все распространялось по почте, в журналах. Можно было все журналы найти только в Медицинской и Ленинской библиотеках. Там тоже пришлось довольно серьезно поработать.
Работать мы начали в конце 1984 года. Обследовали на иммунитет 200 тыс. подозрительных пациентов с иммунодефицитом, нашли несколько детей, вроде бы похожих на СПИД, но ВИЧ у них не было. В Институте Гамалеи был очень большой архив сывороток — они стали их проверять на антитела, 200-300 тыс. анализов сделали, и нигде не нашли присутствия вируса. Поэтому была удивительная ситуация, что вроде бы во всем мире есть, а в России пока нет ВИЧ.
Потом пошли заявления, что СПИД — болезнь американских гомосексуалов. А поскольку у нас гомосексуализм уголовно наказуем и запрещен, нам эта болезнь не грозит, примерно так заявляли некоторые.
Здесь неожиданно, как это всегда бывает, в соседнюю лабораторию вдруг принесли материал от одного больного африканца — и оказалось, что у него вирус иммунодефицита и клиника СПИДа. Это был конец 1985 года.
Он приехал из Южной Африки, чтобы учиться в Школе профсоюзного движения. Здоровый такой парень — воевал в Южной Африке против белых. У него было очень много половых контактов в разных странах. Но на гомосексуала он никак не подходил. После этого наша группа обследовала всех иностранных студентов в Москве — обнаружили еще около 50 человек из разных стран, инфицированных ВИЧ, но не больных СПИДом.
И только в конце 1987 года, когда я читал лекцию в одном медучреждении, одна совсем молодая ординатор вдруг решила, что под мое описание больных как раз подходит пациент из ее клиники. Хотя начальство посмеялось, ей все-таки удалось убедить показать этого больного нашим специалистам. Оказалось, что он действительно болен ВИЧ-инфекцией, у него была саркома Капоши – одно из проявлений СПИДа. Он и считается нашим первым пациентом. Он был гомосексуален и тоже оказался связан с Африкой.
close
100%

Старший научный сотрудник лаборатории, кандидат медицинских наук Вадим Покровский и младший научный сотрудник Алексей Плецитный отвечают на анонимные звонки в ЦНИИ эпидемиологии, 1 июня 1987 года
Роман Подэрни/ТАСС
Пять лет назад у него были симптомы ОРЗ и краснухи – это была острая стадия ВИЧ-инфекции. Она проходит через несколько месяцев или даже несколько дней. Но вирус никуда не уходит — в течение многих лет развивается иммунодефицит.
За это время у него было порядка 25-27 половых партнеров. Мне пришлось тогда их всех искать по России.
Из них пять оказались инфицированными, один был донором, от него перелили кровь пяти людям — они тоже заразились. От одной из заразившихся женщин заразился муж. От одного ребенка из-за нарушений противоэпидемического режима в больнице заразился подросток. Потом этот ребенок, заразившийся в больнице, вырос, заразил трех девушек. В общем, образовалась целая цепочка.
Показали начальству — все поняли, что наша страна подвергается риску. Причем в цепочке оказались не только гомосексуальные, но и гетеросексуальные пары, и даже внутрибольничный случай передачи ВИЧ зафиксирован.
Вот после этого в стране началась действительно массовая работа по борьбе с ВИЧ. Начали проверять всю донорскую кровь.
В конце 1988 года мы выявили женщину-донора в Элисте, в Калмыкии. Что было очень удивительно, у нее не было никаких актов риска. Муж был не инфицирован. Единственное: она лежала в больнице еще со своим ребенком, и недавно он умер от какого-то септического заболевания.
И тут же выявили ребенка, который тоже лежал в этой больнице в одной палате с умершим ребенком вот этой женщины-донора. Здесь я уже опять все раскручивал, проводил эпидемиологическое расследование. Это почти такое детективное действие. Но поскольку пути передачи ограничены, вряд ли ребенок мог половым путем заразиться. Кровь чуть ли не всех доноров в Калмыкии обследовали – никто не заражен оказался.
Значит что? Наверное, больница. Я запросил материалы от всех детей, которые лежали в одно время с этими двумя, и к ужасу оказалось, что из 13 сывороток 4 оказались положительными — стало ясно, что это внутрибольничный очаг передачи. То есть надо срочно ехать в Элисту, поднимать документы, выявлять всех детей, которые лежали в этой больнице в течение года, всех их обследовать, устанавливать кто с кем лежал в одной палате. Заражено оказалось порядка 70 человек, которые побывали в этой больнице.
close
100%

Медработники выезжают к жителям города, чьи дети могли контактировать с зараженными ВИЧ в стенах больницы, Элиста, 4 февраля 1989 года
Константин Тарусов/ТАСС
Позже выяснилось, что в мае 1988 года там умер ребенок тоже от СПИДа, у него оказался инфицированный отец и мать. То есть вирус передался от отца матери, а мать передала ребенку. Сам этот мужчина еще в 1981 году служил во флоте, и они несколько месяцев стояли в Конго в порту. Страна была бедная, женщины могли заработать только проституцией. И стоимость услуг сексуальных была очень низкой, так что наши солдаты могли себе позволить. Так и заразились.
Получилось, что не только иностранцы, но и наши граждане, которые работали за рубежом, привезли вирус в СССР.
Но мы не можем сказать, что этот мужчина был нулевым пациентом — по-видимому, их было несколько.
— И какая была реакция руководства на все это?
— Мы все начальству доложили. И тогда глава Минздрава Евгений Чазов объявил о создании системы центров по борьбе со СПИДом. Теперь уж точно было ясно, что заболеть могут не только гомосексуалы американские, а все.
Население было страшно обеспокоено. Меня пригласили на местную телестудию вместе с министром здравоохранения. Мы там пытались объяснить ситуацию. Я очень осторожно сказал, что скорее всего, это связано с внутрибольничной передачей. Министр там чего-то хмыкал. А потом вечером, когда я уже прилетел в Москву, включил «Время» в 21:00 и увидел репортаж из Элисты.
Конечно, была очень сильная реакция. Все стали бороться со СПИДом. Летом 1989 года меня пригласили на популярный канал «До и после полуночи».
И вот там я впервые на нашем телевидении сказал, что от заражения вирусом иммунодефицита защищает презерватив. Это был страшный фурор. По советскому телевидению произнести слово «презерватив» — это было немыслимо.
Недолгое ощущение успеха
— С того момента, как началась информационная кампания, как стремительно развивалась эпидемия в России?
— У нас было ощущение успеха. До середины 90-х годов было зарегистрировано не более тысячи пациентов, хотя в год обследовали по 20 млн человек. Это был очень позитивный результат. Но дальше случилось то, что уже не зависело от нас.
До 1993 года ни одного инфицированного наркопотребителя не было, а вот в середине 90-х годов резко выросло число наркоманов. Был лозунг: «Обогащайтесь!», а самый простой способ обогащаться – распространять наркотики. Опиум, а потом его сменил героин.
Была страшная волна наркомании. Рассказывали мне в одной области: «У нас примета такая – как только в селе появляется наркодилер, участковый начинает строить новый дом». Каждую весну, убирая участок, перед дачей обязательно находил десяток использованных шприцев.
Если в 1989 году было 30 тыс. наркопотребителей в России, то к середине 90-х уже стали говорить о 2-4 млн потребителей. И вот в эту группу попал вирус. А если они пользуются одним шприцем, то крови, остающейся в шприце, достаточно, чтобы заразить следующего, кто этим шприцем воспользуется. То же происходило в Элисте, только в меньших масштабах: сестры иногда пользовались одним шприцем, чтобы быстрее сделать работу.
— Но ведь тогда люди уже понимали, что вирус через кровь передается?
— Да, но только не наркоманы. Как только вирус попал в их среду, он стал моментально распространяться. И где-то в 2001 году был пик – 87 тыс. случаев за год. Началась страшная эпидемия.
И ведь если человек заразился ВИЧ, он так и останется зараженным всю жизнь. Коронавирус – кто-то выздоровел, кто-то умер, но заболевание проходит, вирус исчезает. А ВИЧ нет. Человек может чувствовать себя хорошо до 20 лет и больше, но быть инфицированным, заражать своих партнеров.
Люди безответственные, у них очень много половых партнеров, поэтому у нас где-то в середине 2010-х стала преобладать половая передача: причем не гомосексуальная, а гетеросексуальная.
И вот по последним данным, у нас примерно 60% новых случаев – передача половым путем от мужчины к женщине, от женщины к мужчине. Наркоманы — 35%-40%, а вот мужской однополый секс — примерно 1-2% новых случаев.
— Но в обществе сохраняется представление о том, что это все-таки болезнь геев, наркоманов?
— К сожалению, да. При этом опасность для всех намного выросла. Причем у нас есть другие неправильные представления: например, о том, что ВИЧ передается при случайных половых контактах.
Выяснилось, что он не так часто передается в принципе, поэтому бывает, что одного контакта как раз и недостаточно. А вот если люди живут год-два вместе — как раз в таких случаях происходит передача вируса.
Вроде люди друг другу не изменяют в течение года, живут только с одним половым партнером, потом ссорятся, живут 3-4 года с другим. Вот это сейчас один из основных случаев передачи — в науке его называют «серийной моногамией».
Когда появится препарат, полностью уничтожающий вирус
— Как с 80-х развивалась терапия: как лечили людей тогда и как сейчас?
— Первого больного мы лечили противовирусным препаратом отечественного производства — азидотимидином. Он показал довольно выраженную эффективность. Наш пациент первый со СПИДом прожил еще 5-6 лет после диагноза — это довольно много.
close
100%

Отделение ВИЧ-инфицированных в московском роддоме, 1 января 1990 года
Валерий Христофоров/ТАСС
— Чем еще лечили?
— В основном, разными противовирусными препаратами, потому что очень скоро выяснилось, что все эти хваленые иммуностимуляторы, иммуномодуляторы никакого влияния на состояние больных СПИДом не оказывают. Даже ухудшают часто.
Оказалось, что эффективны только противовирусные препараты. Они сначала подавляют вирус, он перестает воздействовать на иммунную систему, и даже она восстанавливается. Даже больные СПИДом люди восстанавливают свои трудовые возможности.
Но этого вот достигли только в конце 90-х годов, когда догадались лечить не одним противовирусным препаратом, а тремя-четырьмя. И сейчас это основной метод терапии. Потому что если брать препарат один, он пару месяцев оказывает эффект, но потом развивается устойчивость вируса. А если давать три-четыре препарата — сейчас, правда, иногда и двух достаточно — то они подавляют размножение вируса полностью.
Он не размножается, поэтому не формируются резистентные формы. И человек может прожить до глубокой старости.
У нас один пациент, очень известный артист, заразился в конце 80-х, а в 1997-м у него развился СПИД. Мы его начали лечить одного из первых этим методом, как мы называли его, высокоактивной терапией. Он прожил еще 20 лет, и умер не от СПИДа, а от инфаркта. И это сейчас совершенно обычное дело.
— Лечат сейчас отечественными препаратами?
— Большая часть препаратов разработана за рубежом, но копии этих препаратов, дженерики, производятся и в России. Но я должен сказать, что это уже не очень перспективный путь, потому что эти препараты блокируют ферменты вируса, но не убивают его.
Сейчас на подходе совершенно другая группа препаратов – это генотерапия. Почему не удается вылечить ВИЧ-инфекцию? Потому что вирус внедряется в геном клетки человека. Препараты не дают ему выйти. Но как только они отменяются, вирус опять начинает продуцировать новые свои частицы, они атакуют опять иммунные клетки, и начинается развитие иммунодефицита. Поэтому главное сейчас – это найти способ полного излечения. Задавить вирус, который находится внутри генома клетки.
— Близки ученые к этому?
— Да, разработок очень много — их тестируют на животных.
Некоторые препараты из этой группы уже испытывают на пациентах, но, конечно, еще понадобится 5-10 лет, прежде чем они будут доступны всем пациентам по всему миру. Но не раньше, к сожалению.
«Слово «презерватив» Минздрав вообще не употребляет»
— Как эпидемия ВИЧ развивалась в России в год пандемии коронавируса?
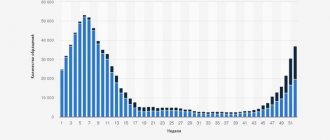
— Гораздо меньше людей приходило на обследования — лаборатории, которые обычно на СПИД проводили анализы, работали на коронавирус. Врачей тоже сняли всех на борьбу с коронавирусом. В прошлом году только 60 тыс. новых случаев выявили, годом ранее 80 тыс., а еще два года назад даже до 100 тыс. новых случаев доходило. Поэтому я не исключаю, что в следующем году может небольшой подъем быть. Будут выявлять тех, кого не выявили в 2021, 2021 году.
Но как бы то ни было, цифры очень большие — в Германии только 1,5 тыс. случаев за год, а у нас 60 тыс.
Мне кажется, проблема в том, что у нас нет активной кампании по предупреждению новых случаев. Да, 99,3% бюджета — а мы тратим на борьбу со СПИДом порядка 65 млрд в год — расходуется на диагностику и лечение. В то время как на предупреждение новых случаев — буквально копейки, несколько сот миллионов на Россию. И большую часть тратят на профилактику — призывы пойти на тестирование. То есть получается замкнутый круг: мы не предупреждаем новые случаи ВИЧ, а только их диагностируем и лечим.
Более того, у нас со стороны некоторых специалистов Минздрава идут агрессивные утверждения: например, что презервативы не помогают. Слово «презерватив» Минздрав вообще не употребляет: ни «презерватив», ни «кондом». Хотя, по данным ООН, они спасли от заражения ВИЧ 120 млн людей.
Где-то лет пять назад такая агрессивная была риторика, что телевидение даже отказывалось давать рекламу презервативов, потому что боялось общественного осуждения. Сейчас уже появилась реклама вечером, немножко удалось переломить ситуацию. Поэтому приходится вот даже за такие простые вещи бороться.
— Помимо защищенного секса, в каких еще вопросах надо быть бдительными?
— При тех же медицинских процедурах. Понятно, что пациент не всегда может уследить, какими инструментами пользуются медработники. Проследите, вскрывают ли при вас одноразовые расходники. То же касается всех косметических и стоматологических процедур.
Все эти организации коммерческие, они в целях сокращения расходов могут и дезинфекцию не провести, и воспользоваться одной иглой повторно.
С одной стороны, человек не должен быть пассивным, а с другой — все должно под жестким контролем санэпидемслужбы. Здесь тоже есть проблемы определенные, потому что сейчас санэпидемстанция не может просто так прийти. Она заранее должна послать сообщение, что мы придем такого-то числа, будем вас проверять. Как говорится, можно подготовиться. Поэтому люди должны сами сообщать о нарушениях режима — тогда будет эффект.
Частица-«обманка»
Задача определения консервативных белков, одинаковых для всех типов и подтипов ВИЧ, была решена в начале 2010-х годов. Первые опыты с вакциной на основе таких белков прошли еще в 2011 году, а разрешение на клинические исследования вакцины, получившей название «КомбиВИЧвак», было получено «Вектором» в 2013 году. Причем специфические антитела и реакция Т-киллеров были зарегистрированы практически сразу. Однако затем вакцина попала в длительный процесс клинических испытаний и доработок.
Отметим, что задача тонкой настройки действия вакцины, как уже было сказано, — это гораздо более ответственный процесс, нежели простое определение нужного вирусного белка. Вакцина должна обеспечивать уничтожение именно зараженных клеток и блокировать свободные частицы ВИЧ — но при этом минимально воздействовать или вообще не воздействовать на сам иммунитет. Ведь, как мы знаем, ВИЧ «любит» именно наши иммунные клетки, паразитируя на них и разрушая их изнутри.
Проще говоря, требовалось научиться убивать зараженные «клетки-зомби», но ни в коем случае не уничтожая при этом здоровых и, тем более, не заражая их случайно вакциной, построенной на тех же опасных вирусных белках.
В силу такого подхода изначально отпадал вариант с использованием мертвого и ослабленного ВИЧ — он создавал опасность случайного заражения вакциной. Вместо этого в «Векторе» синтезировали искусственную вирусоподобную частицу, на поверхности которой разместили в большом количестве два консервативных белка из состава ВИЧ. Обычная вирусная частица ВИЧ эти белки «прячет» — и Т-киллеры с трудом формируют ответ на их присутствие в зараженных клетках. А созданная «Вектором» вирусоподобная частица, наоборот, выставляла их «напоказ», да еще и в огромном количестве, что легко формировало иммунный ответ.
В результате «КомбиВИЧвак» стал не только профилактической, но и терапевтической, лечебной вакциной. Она создает иммунный ответ, уничтожающий не только свободные вирусные частицы, но и те клетки нашей иммунной системы, которые инфицированы ВИЧ.

Федеральное агентство новостей /
Что в результате?
Многие СМИ сегодня выпустили заметки с заголовками о том, что «российская вакцина от ВИЧ эффективна», или даже «100% эффективна».
Но единственное, что мы сегодня знаем о работоспособности «КомбиВИЧвак» — это результаты первой фазы ее испытаний, опубликованные в 2021 году в журнале «Биоорганическая химия».
Первое, что проверяют в ходе клинических испытаний вакцины — это безопасность. В своей статье организаторы эксперимента сообщают, что не заметили у добровольцев ни патологических изменений, ни даже местных реакций.
Второе, что нужно измерить — это иммуногенность, то есть способность вызвать иммунный ответ, направленный против нужного вируса. По словам авторов работы, у всех добровольцев нашлись антитела хотя бы к одному из стандартного набора белков ВИЧ. Кроме того, у 100 процентов участников нашлись ВИЧ-специфические Т-лимфоциты, которые при встрече с вирусом начинали производить антивирусный белок интерферон гамма.
Также у многих нашлись нейтрализующие антитела — то есть такие, которые не просто налипают на поверхность вирусной частицы (это как раз вирус не останавливает), но еще и мешают ей проникнуть внутрь клетки, предотвращая заражение. Поэтому можно считать, что у большинства испытуемых иммунная система на прививку отреагировала.
Есть только одно «но». Антитела из крови добровольцев нейтрализовали разные субтипы вируса с разной эффективностью. Через полгода после прививки вариант А/392 могли «обезвредить» антитела 71 процента участников, а вариант B/PV04 — только 29 процентов. А через год после инъекций ни у кого из испытуемых этих антител в крови не осталось.
Щит против меча
2020 год запомнится нам не только пандемией COVID-19, но и предельно сжатыми сроками создания действующих вакцин против нового коронавируса. Человечество сегодня не только стоит перед вызовом со стороны новых опасных вирусных инфекций, но и уже имеет в своих руках действенное оружие против них — это вакцины, которые могут настраивать на борьбу с вирусами наш собственный иммунитет.
В целом, «соревнование меча и щита» только начинается. В нем в качестве меча будут выступать естественно мутировавшие или искусственно созданные вирусы, а в качестве щита — вакцины. До сих пор специалисты не уверены, каким образом в наш мир попал COVID-19: была ли это случайная мутация естественного вируса или, что выглядит очень тревожно, искусственная, человеческая «разработка»? Поэтому теперь мы живем в мире постоянного, пусть и иррационального страха: а вдруг в неизвестном грядущем к нам пожалует зараза пострашнее нового коронавируса, да еще и настроенная на максимальную враждебность к нам?
Но Россия наглядно продемонстрировала всему миру, что способна создавать эффективный щит против любой, даже самой опасной инфекции. Ведь, по сути, наша страна только что победила ВИЧ — вслед за уже побежденными оспой, чумой и холерой.
Чем обернется
В своем обзоре этой ситуации гарвардский иммунолог Брюс Уолкер называет ее «поводом для надежды» — и, пожалуй, на нынешнем этапе на большее она пока не претендует. В конце концов, эксперименты на обезьянах не гарантируют успеха на людях, а обезьяньи цитомегаловирус и вирус иммунодефицита не тождественны человеческим.
Пока в нашем распоряжении есть только одна работа, в ходе которой исследователи in vitro
частично воспроизвели успех этой вакцины на клетках человека. Они собрали Т-клетки из крови здоровых доноров и нашли среди них такие, которые способны связываться с MHC-E на клетках — и убивать их, если они заражены ВИЧ. Так удалось подтвердить, что Т-лимфоциты человека в принципе способны работать так же, как и Т-лимфоциты макак, но в какой степени это сработает в реальности, пока совершенно неясно. Клиническое испытание, которое должно это прояснить, еще только набирает своих добровольцев — это здоровые люди, которым будут вводить экспериментальную вакцину и проверять, развивается ли у них Т-клеточный ответ на ВИЧ.
Одновременно с тем — даже если первая фаза пройдет успешно — создателям вакцины предстоит разобраться с тем, как в точности она работает. Пока, строго говоря, не вполне ясно, почему белки ВИЧ, предъявленные в «корочке» MHC-E, вызывают более успешный иммунный ответ, чем если их показывать лимфоцитам в составе MHC-I. Есть подозрение, что дело здесь в структуре паспортов: в «обложку» MHC-I и MHC-E ложатся разные фрагменты вирусных белков. Поскольку обычно клетки показывают их иммунной системе в составе MHC-I, то именно эти участки белков быстро эволюционируют и становятся разнообразными — и неуловимыми для вакцины. А MHC-E может связываться с другими фрагментами, которые у разных вариантов ВИЧ больше похожи друг на друга — и если это так, то вакцина может оказаться универсальной.
Но даже если и эта надежда не сбудется, у разработчиков есть в запасе еще одна. Те особенности цитомегаловируса, которые вскрылись в ходе этих исследований, фактически позволяют переключать иммунный ответ. То есть создатель вакцины, манипулируя генами цитомегаловирусного вектора, может теперь выбирать, через какой из MHC-паспортов клетка будет показывать иммунной системе свое содержимое. И быть может, появятся и другие вакцины — вирусные, бактериальные или опухолевые — для которых окажется важным, в какой «обложке» предъявлять иммунитету незнакомые белки.
Полина Лосева
Предчувствия
До середины XX века человека можно было привить в основном от бактериальных болезней — туберкулеза, столбняка, холеры: их возбудители крупные, их несложно рассмотреть и просто вырастить. С вирусами всегда работать было куда сложнее — особенно учитывая, что они не размножаются вне клеток. Ситуацию перевернули «отцы современных вакцин» — Джон Эндерс, Фредерик Роббинс и Томас Уэллер, которые научились выращивать в клеточной культуре вирус полиомиелита.
После этого «отцам» присудили Нобелевскую премию, а индустрия закатала рукава и взялась за истребление вирусов: 1952 год — первая работающая вакцина от полиомиелита, 1954 год — японский энцефалит, 1957 год — аденовирусные инфекции, 1963 — корь, 1967 — свинка, 1970 — краснуха.
Для спасения человечества появился протокол. Шаг первый: выделить вирус. Шаг второй: вырастить его в культуре. Шаг третий: инактивировать (обезвредить) врага или отобрать его ослабленные варианты. Шаг четвертый: проверить, вызывают ли получившиеся вирусные частицы иммунный ответ на животных. Шаг пятый: проверить эффективность и безопасность на людях. Через полтора столетия после первых опытов Дженнера разработка противовирусных вакцин из творческой работы превратилась в техническую.
Дженнер потратил на свою работу десятки лет, его последователи научились делать это куда быстрее. С того момента, как полиомиелит «поселили» в клеточной культуре, до официального одобрения вакцины Солка прошло около семи лет. На производство вакцины от кори ушло около девяти, с краснухой справились за пять, свинка до сих пор держит пальму первенства — четыре года от выделения вируса до готовой вакцины.
К восьмидесятым годам XX века многие вирусы оставались неуловимыми, но появились и первые серьезные победы. С помощью противовирусных вакцин удалось не только остановить эпидемию полиомиелита во многих странах, но и полностью искоренить оспу. Возможно, именно эти успехи позволили секретарю Министерства здравоохранения США Маргарет Хеклер 23 апреля 1984 года пообещать прессе, что с новым, свежеоткрытым вирусом HTLV-III (чуть позже за ним закрепится более известное нам имя HIV, или ВИЧ) удастся справиться — то есть сделать вакцину — буквально за пару лет.
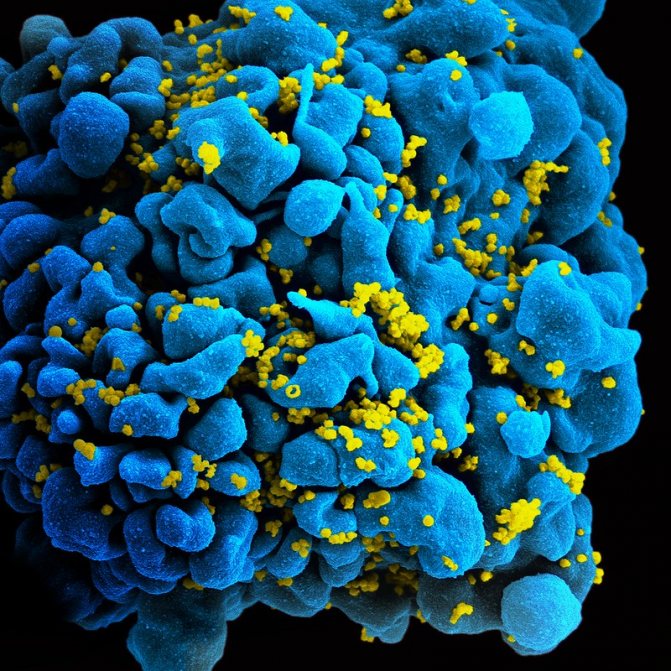
Вирус на Т-клетке человека под электронным микроскопом
NIADS / flickr / CC BY-SA 2.0
Поделиться
В своей книге And the band played on
(«Оркестр продолжал играть») журналист Рэнди Шилдс вспоминает, что врачи, которые сопровождали Хеклер на пресс-конференции, после этих слов буквально побелели — они понятия не имели, откуда она взяла эту цифру. Однако и они едва ли могли предположить тогда, на какое время на самом деле растянется эта погоня.
За 36 лет с заявления Хеклер и 39 лет с момента начала исследований HTLV-III в мире многое изменилось. Инактивированные вакцины вышли из моды, уступив свою популярность вирусным векторам, полиомиелит остался лишь в нескольких странах, а вакцину от гриппа научились обновлять каждый год. В мире начались и закончились эпидемии атипичной пневмонии и свиного гриппа, пандемия SARS-CoV-2 унесла уже больше полумиллиона жизней, а оставшиеся в живых надеются на скорое появление вакцины.
Тем временем от последствий заражения ВИЧ гибнут сотни тысяч людей и страдают десятки миллионов в год, а обещание Хеклер выполнить не удалось — ни за два года, ни за десять, ни за тридцать девять.