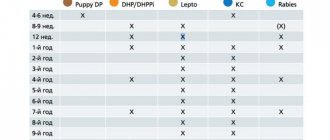
Вакцинация и виды вакцин
Вакцинация – это способ создания протективного иммунитета (иммунитета к определенным патогенным микроорганизмам) с помощью препаратов (вакцин) с целью формирования к антигенам возбудителя заболевания иммунологической памяти, минуя стадию развития данного заболевания. Вакцины содержат биоматериал — антигены возбудителя или анатоксины. Создание вакцин стало возможно, когда ученые научились культивировать возбудителей различных опасных заболеваний в условиях лаборатории. А разнообразие способов создания вакцин обеспечивает их разновидности и позволяет объединить в группы по методам изготовления.
Виды вакцин:
- Живые ослабленные
(аттенуированные) – где вирулентность патогена понижена различными способами. Такие патогены культивируются в неблагоприятных для их существования условиях окружающей среды и посредством множественных мутаций утрачивают первоначальную степень вирулентности. Вакцины на такой основе считаются наиболее эффективными.
Аттенуированные вакцины дают длительный иммунный эффект. В эту группу входят вакцины против кори, оспы, краснухи, герпеса, БЦЖ, полиомиелита (вакцина Сэбина). - Убитые
– содержат патогены убитых разными способами микроорганизмов. Их эффективность ниже, чем у аттенуированных. Полученные данным способом вакцины не вызывают инфекционных осложнений, но могут сохранять свойства токсина или аллергена. Убитые вакцины дают кратковременный эффект и требуют повторной иммунизации. Сюда относят вакцины против холеры, тифа, коклюша, бешенства, полиомиелита (вакцина Солка). Также такие вакцины применяют для профилактики сальмонеллеза, брюшного тифа и т.д. - Антитоксические
— содержат анатоксины или токсоиды (инактивированные токсины) в комплексе с адъювантом (веществом, которое позволяет усиливать действие отдельных компонентов вакцины). Одна инъекция такой вакцины способствует защите от нескольких патогенов. Такого вида вакцины используют против дифтерии, столбняка. - Синтетические
– искусственно созданный эпитоп (часть молекулы антигена, которая распознается агентами иммунной системы), соединенный с иммуногенным носителем или адъювантом. К таким относят вакцины против сальмонеллеза, йерсиниоза, ящура, гриппа. - Рекомбинантные
– у патогена выделяют гены вирулентности и гены протективного антигена (совокупность эпитопов, которые вызывают наиболее сильный иммунный ответ), гены вирулентности удаляют, а ген протективного антигена вводят в безопасный вирус (чаще всего вирус осповакцины). Так изготавливают вакцины против гриппа, герпеса, везикулярного стоматита. - ДНК-вакцины
— Плазмиду, содержащую ген протективного антигена, вводят в мышцу, в клетках которой он экспрессируется (преобразуется в конечный результат – белок или РНК). Так созданы вакцины против гепатита В. - Идиотипические
(экспериментальные вакцины) — Вместо антигена используют антиидиотипические антитела (имитаторы антигена), воспроизводящие нужную конфигурацию эпитопа (антигена).
Адъюванты – вещества, дополняющие и усиливающие действие других составных частей вакцины, обеспечивают не только общий иммуностимулирующий эффект, но и активируют определенный для каждого адъюванта тип иммунного ответа (гуморальный или клеточный).
- Минеральные адъюванты (алюминевые квасцы) усиливают фагоцитоз;
- Липидные адъюванты – цитотоксический Th1-зависимый тип ответа иммунной системы (воспалительная форма Т-клеточного иммунного ответа);
- Вирусоподобные адъюванты — цитотоксический Th1-зависимый тип ответа иммунной системы;
- Маслянные эмульсии (вазелиновое масло, ланолин, эмульгаторы) – Th2- и Th1-зависимый тип ответа (где усиливается тимусозависимый гуморальный иммунитет);
- Наночастицы, в которые включен антиген — Th2- и Th1-зависимый тип ответа.
Некоторые адъюванты в связи с их реактогенностью (способностью вызывать побочные эффекты) были запрещены к использованию (адъюванты Фрейнда).
Вакцины – это медицинские препараты, которые имеют, как и любое другое лекарственное средство, противопоказания и побочные эффекты. В связи с чем существует ряд правил использования вакцин:
- Предварительное кожное тестирование;
- Учитывается состояние здоровья человека на момент проведения вакцинации;
- Ряд вакцин используют в раннем детстве и поэтому они должны тщательнейшим образом проверяться на безвредность компонентов, входящих в их состав;
- Для каждой вакцины соблюдается схема введения (кратность прививки, сезон для ее проведения);
- Выдерживается доза вакцины и интервал между временем ее проведения;
- Существуют плановые прививки или вакцинация по эпидемиологическим показаниям.
Побочные реакции иосложнения после вакцинации:
- Местные реакции
– гиперемия, отек ткани в области введения вакцины; - Общие реакции
– повышение температуры, диарея; - Специфические осложнения
– характерны для определенной вакцины (например, келлоидный рубец, лимфаденит, остеомиелит, генерализованная инфекция при БЦЖ; для пероральной вакцины против полиомиелита – судороги, энцефалит, полиомиелит, ассоциированный с вакциной и другие); - Неспецифические осложнения
– реакции немедленного типа (отек, цианоз, крапивница), аллергические реакции (в том числе отек Квинке), протеинурия, гематурия.
Чем отличается вакцина от сыворотки
Сыворотка и вакцина — это препараты, которые были созданы с целью повышения сопротивляемости организма к патогенной микрофлоре. В зависимости от того, какая прививка будет сделана, будет отличаться и механизм формирование иммунитета.
Иммунную сыворотку получают из плазмы крови, которая была взята у иммунизированного организма. В данном веществе содержатся антитела, борющиеся с возбудителем.
Вакцина — это вещество, имеющее биологическое происхождение. С его помощью организм начинает вырабатывать антитела к антигену. Лекарственный препарат содержит в себе возбудитель болезни. Патоген может быть ослабленным или мертвым.
Различия в показаниях к введению
По причине того, что вакцина стимулирует выработку антител против патогена, ее рекомендуется применять в целях профилактики. На тот момент, когда организм столкнется с возбудителем болезни, он уже будет обладать иммунитетом. Поэтому вакцинацию рекомендуется проводить до того, как начнется эпидемия.
Если организм подвергся заражению, ему необходима помощь в борьбе с патогенной микрофлорой. Поэтому в такой ситуации необходима сыворотка, уже имеющая антитела. Если пациенту, который уже инфицирован, ввести вакцину, то его состояние ухудшится.
Чем отличается действие на организм
Отличие вакцины от сыворотки в том, что при введении первой происходит искусственное стимулирование иммунной системы. Чужеродные вещества, входящие в состав лекарства, не оказывают пагубного воздействия. Поэтому организм начинает распознавать и активно бороться с патогенной микрофлорой. Положительный результат от вакцинации не наступает мгновенно. Эффект от препарата наблюдается через несколько недель (зависит от возбудителя).
Сывороточные инъекции дают быстрый результат. Уже после первого укола состояние пациента начинает улучшаться.
Разница в длительности действия
При искусственном формировании иммунитета, т.е. когда организм сам вырабатывает антитела к патогену (после вакцинации), сопротивляемость к чужеродной микрофлоре может сохраняться от 1 года до нескольких лет. Длительность действия будет зависеть от вида инфекции и индивидуальных особенностей организма.
Лечебная сыворотка быстро дает положительный терапевтический эффект, но сопротивляемость пациента к патогенной микрофлоре после выздоровления короткая. В большинстве случаев продолжительность действия лекарственного вещества сохраняется не более 2 месяцев.
Отличия в эффективности
Иммунобиологические препараты нельзя сравнивать по критериям эффективности. В критической ситуации, когда организм был подвержен воздействию патогенной микрофлоры, и не способен быстро справиться с патогеном самостоятельно, инъекция сыворотки может спасти жизнь, например после укуса ядовитой змеи. Антидот имеет кратковременный эффект, но его достаточно, чтобы состояние пострадавшего стабилизировалось и начался процесс выздоровления.
Вакцинация от гепатита, столбняка, дифтерии, сезонного гриппа и других болезней позволяет человеку заранее позаботиться о своем здоровье. Если сделать прививку до начала эпидемии, то ее положительное влияние на организм на момент пика активности болезни будет не менее ценно, чем эффект сыворотки, введенной в организм пострадавшего, например от укуса змеи.
Вакцины. Определение, классификация. История развития методов вакцинации
Особенности получения вирусных вакцин
4.Вакцины растительного происхождения
4. Анатоксины. Технология получения анатоксинов.(в лекции №2 рассматривался)
Требования, предъявляемые к вакцинам.
Введение
Предотвращение распространения инфекций с помощью иммунизации, без сомнения, является одним из величайших достижений человечества в области медицины. В настоящее время вакцины ежегодно предотвращают до 3 млн. смертей. За 20 столетие средняя продолжительность жизни людей увеличилась примерно на 30 лет, что в немалой степени обусловлено массовой вакцинацией.
Иммунопрофилактика – это использование иммунологических закономерностей для создания искусственного приобретенного иммунитета (активного или пассивного).
Для иммунопрофилактики используют:
1.антигенные препараты (вакцины, анатоксины), при введении которых у человека и животных формируется искусственный активный иммунитет;
2. антительные препараты (иммунные сыворотки), с помощью которых создается искусственный пассивный иммунитет
Вакцины. Современная классификация вакцинных препаратов.
Вакцины – это биопрепараты, способствующие созданию активного иммунитета в организме привитых людей или животных.
Вакцины получают из самих патогенных микроорганизмов и продуктов их жизнедеятельности (токсинов).
Вакцины вводят с профилактической (и реже с лечебной) целью.
Первую вакцину получил Э. Дженнер в конце XVIII в. из содержимого оспенных капсул телят (vacca — корова). Позднее вакцину готовили на КЭ. Оспа ликвидирована на всем земном шаре.
Учение о вакцинах развил Л. Пастер. Он предложил аттенизацию возбудителей инфекционных болезней под влиянием изменений внешних условий.
Вакцины по способу приготовления различают:
1. Живые вакцины – ослабленные или наследственно измененные возбудители заболеваний. Готовятся из авирулентных штаммов возбудителя. По существу они воспроизводят в организме человека легко протекающую инфекцию, но не инфекционную болезнь, в ходе которой формируются и активируются те же механизмы защиты, что и при развитии инфекционного иммунитета.
Они создают напряженный и длительный иммунитет.
Иммуногенными свойствами обладают не только живые, но и убитые вакцины, и даже отдельные антигены.
2. Убитые вакцины – полученные из убитых различными способами возбудителей заболеваний. Их готовят из микроорганизмов, инактивированных прогреванием, УФ-лучами, химическими веществами в условиях, исключающих денатурацию антигенов. Убитые вакцины бывают: гретые, феноловые, формалиновые, спиртовые, ацетоновые, УФО, УЗ и т.д.
Анатоксины – (токсины) – это антигенные препараты, полученные из экзотоксинов микробной клетки, обработанные формалином и действием высокой температуры С0. При этом анатоксин лишен токсичности исходного экзотоксина, но сохраняет его антигенные свойства. При введение анатоксинов формируется антитоксический иммунитет, так как они индуцируют синтез антитоксических антител – антитоксинов.
Химические вакцины – представляющие собой различные, извлекаемые химическим путем компоненты микробной клетки. Содержат химически чистые антигены возбудителей. Обладают слабой иммуногенностью.
5. Генно-инженерные вакцины.
Разрабатываются в вирусологии, при этом создаются гибридные вакцинные штаммы. В геном известного вакцинного штамма вводятся гены, отвечающие за его главные антигенные маркеры.
6. Комбинированные вакцины. Представляют собой препараты, состоящие из микробного антигенного компонента и синтетических полиионов – мощных стимуляторов иммунного ответа.
Ассоциированные вакцины. Представляют собой комплекс убитой вакцины и анатоксина.
Здесь уместно вспомнить антигентное строение микробной клетки.
Общие сведения об иммунитете. Вакцины, сыворотки, гаммо-глобулины
Иммунитет –
это невосприимчивость организма к инфекционным агентам и чужеродным веществам. Такими агентами чаще всего бывают микробы и яды, которые они выделяют, токсины. Иммунитет к инфекционным болезням проявляется в нескольких формах. Различают естественный и искусственный иммунитет.
Естественный
иммунитет возникает натуральным путем без сознательного вмешательства человека. Он может быть врожденным и приобретенным.
Врожденный видовой
иммунитет обусловливается врожденными свойствами человека или данного вида животных, которые передаются по наследству. Так, известно, что человек не болеет чумой рогатого скота и холерой кур, а они не болеют брюшным или сыпным тифом.
Приобретенный
иммунитет возникает в случае перенесения инфекционной болезни. После одних болезней он сохраняется долго, иногда всю жизнь (натуральная оспа, брюшной тиф и др.), а после других – кратковременно (грипп).
Искусственный
иммунитет создается путем введения в организм вакцины или сыворотки для предупреждения инфекционных болезней. Он всегда бывает приобретенным.
Иммунитет может быть активным и пассивным.
Активный
иммунитет вырабатывается в организме активным путем в результате перенесения инфекционной болезни или после введения вакцины.
Пассивный
иммунитет возникает после введения в организм сыворотки, содержащей специфические антитела, или путем передачи антител от матери к плоду через плаценту. Известно, что дети в первые месяцы жизни имеют пассивный иммунитет к кори, скарлатине, дифтерии в том случае, если мать имеет иммунитет к этим болезням.
Продолжительность активного иммунитета может быть от полугода до 5 лет, а после некоторых болезней (натуральная оспа, брюшной тиф) иммунитет может сохраняться всю жизнь. Пассивный иммунитет сохраняется 2-3 недели после введения сыворотки, а при получении антител через плаценту – до нескольких месяцев.
Иммунитет обеспечивается защитными механизмами, которые препятствуют проникновению в организм патогенных агентов, а если они проникли, то вызывают их гибель. К таким механизмам относятся защитные свойства кожи, слизистых оболочек, бактерицидное действие слюны, слез, желудочного и кишечного соков, лимфоидная система организма.
Вакцины
(от лат. Vaccinus – коровий) – это препараты получаемые из микробов, вирусов и продуктов их жизнедеятельности и применяемые для активной иммунизации людей и животных с профилактической и лечебной целью.
Начало иммунизации положил английский врач Э. Дженнер, который в 1796г. привил ребенку коровью оспу, после чего у него возник иммунитет к натуральной оспе.
Большой вклад в развитие вакцинации внес французский ученый Луи Пастер, разработавший методы ослабления вирулентности микробов и создавший вакцины против бешенства и сибирской язвы. Русский ученый Н.Ф. Гамалея установил возможность создания химических вакцин, а также вакцин из убитых микробов.
Современная медицина имеет вакцины против многих опасных инфекционных заболеваний (чумы, холеры, туберкулеза, дифтерии, сибирской язвы, туляремии, столбняка, натуральной оспы, полиомиелита, гриппа, энцефалитов, эпидемического паротита и др.)
Вакцины подразделяются на живые, убитые, анатоксины и химические. Для приготовления живых вакцин используют штаммы патогенных микробов с ослабленной вирулентностью, т.е. лишенных возможности вызвать заболевание, но сохранивших свойства размножаться в организме вакцинированных и вызывать доброкачественный вакцинальный процесс (БЦЖ – вакцина против туберкулеза, противобруцеллезная вакцина, против вирусного гепатита А и др.). Живые вакцины дают стойкий иммунитет.
Убитые вакцины получают путем нагревания бактерий и вирусов, другими физическими воздействиями (ультрафиолетовым или ионизирующим излучением), путем обработки химическими веществами (фенолом, спиртовыми растворами, формалином). Убитые вакцины чаще всего вводятся подкожно или внутримышечно (против кишечных инфекций, коклюша, лечебная вакцина против бруцеллеза).
Химические вакцины готовятся путем извлечения из микробных тел основных антигенов, обладающих иммуногенными свойствами (поливакцина)

Вакцины можно вводить разными путями: внутримышечно (корь), подкожно (брюшной тиф, паратифы, дизентерия, холера, чума и др.), накожно (натуральная оспа, туляремия, туберкулез, сибирская язва), в нос (грипп) или через рот (полиомиелит).
Плановая вакцинация проводится в определенной последовательности. Так, новорожденные получают вакцину против туберкулеза (БЦЖ), далее детей вакцинируют против дифтерии, столбняка и коклюша, позже – против кори и полиомиелита. Плановая вакцинация населения позволила ликвидировать такие инфекционные болезни, как натуральная оспа, чума, туляремия. Заболеваемость другими инфекционными болезнями снижена в десятки и сотни раз.
Иммунные сыворотки – препараты крови животных или человека, которые содержат антитела. Используются для диагностики, лечения и профилактики различных заболеваний. После введения иммунной сыворотки возникает пассивный иммунитет, который сохраняется до 3-4 недель. Введение иммунной сыворотки проводят по методу А.М. Безредко, который позволяет десенсибилизировать организм: сначала подкожно вводят 0,1 мл, через 30 мин – 0,2 мл, а через 1-2 – внутримышечно всю остальную дозу сыворотки.
Вакцины, определение. Классификация. Требования, предъявляемые к вакцинным препаратам
Вакцина— медицинский препарат, предназначенный для создания иммунитета к инфекционным болезням.
Классификации вакцин:
1.Живые вакцины — препараты, действующим началом в которых являются ослабленные тем или иным способом, потерявшие свою вирулентность, но сохранившие специфическую антигенность штаммы патогенных бактерий.
Примером таких вакцин являются БЦЖ и вакцина против натуральной оспы человека
2.Инактивированные (убитые) вакцины – препараты, в качестве действующего начала включающие убитые химическим или физическим способом культуры патогенных вирусов или бактерий, (клеточные, вирионные) или же извлечённые из патогенных микробов комплексы антигенов, содержащие в своём составе проективные антигены (субклеточные, субвирионные вакцины).
В препараты иногда добавляют консерванты и адьюванты.
Молекулярные вакцины– в них антиген находится в молекулярной форме или даже в виде фрагментов его молекул, определяющих специфичность т. е. в виде эпитопов, детерминант.
Корпускулярные вакцины– содержащие в своем составе протективный антиген
3.Анатоксиныотносятся к числу наиболее эффективных препаратов. Принцип получения – токсин соответствующей бактерии в молекулярном виде превращают в нетоксичную, но сохранившую свою антигенную специфичность форму путем воздействия 0.4% формальдегида при 37t в течение 3-4 недель, далее анатоксин концентрируют, очищают, добавляют адьюванты.
4.Синтетические вакцины.Молекулы эпитопов сами по себе не обладают высокой иммуногенностью для повышения их антигенных свойств эти молекулы сшиваются с полимерным крупномолекулярным безвредным веществом, иногда добавляют адьюванты.
5.Ассоциированные вакцины– препараты, включающие несколько разнородных антигенов.
Требования, предъявляемые к современным вакцинам:
Иммуногенность;
Низкая реактогенность (аллергенность);
Не должны обладать тератогенностью, онкогенностью;
Штаммы, из которых приготовлена вакцина, должны быть генетически стабильны;
Длительный срок хранения;
Технологичность производства;
Простота и доступность в применении.
Каково значение лечебных сывороток и профилактических прививок в современном мире?

Появление вакцин и сывороток является следствием заботы о собственном здоровье медиков, работающих с зараженными инфекционными недугами больными. В течение долгих лет представители медицины были заняты поисками средств, способных дать им защиту от холеры, оспы, сибирской язвы и бешенства.
Исследования сдвинулись с мертвой точки лишь в конце XIX века, когда Л.Пастер и Э.Дженнер провели первые исследования, нацеленные на испытание первых медикаментов, содержащих в своем составе живые микробы.
Научная деятельность ученых дала положительный результат и явилась стартом для развития мощной медицинской отрасли. С тех пор специалистами было создано множество препаратов, предназначенных для профилактики и лечения опасных инфекций. В их число вошли вакцины от различных инфекций, а также сыворотки, которые активно используются в современной медицине.
Применение вакцин и сыворотки совершило настоящий прорыв в сфере медицины. Благодаря использованию таких составов удалось в десятки раз сократить заболеваемость и понизить процент детской смертности и летальных исходов среди взрослых, вызванных инфекционными недугами.
Характеристика вакцин
1.Классификация вакцин
2.Живые вакцины
3.Убитые вакцины
4.Комбинированные вакцины
1. По назначению вакцины делятся на профилактические и лечебные.
По характеру микроорганизмов, из которых они созданы, вакиины бывают:
• бактериальные;
• вирусные;
• риккетсиозные.
Существуют моно-
и
поливакцины —
приготовленные соответственно из одного или нескольких возбудителей.
По способу приготовления различают вакцины:
• живые;
• убитые;
• комбинированные.
Для повышения иммуногенности к вакцинам
иногда добавляют различного рода
адъюванты
(алюмо-калиевые квасцы, гидроксид или фосфат алюминия, масляную эмульсию), создающие депо антигенов или стимулирующие фагоцитоз и таким образом повышающие чужеродность антигена для реципиента.
2. Живые вакцины
содержат
живые аттенуированные штаммы возбудителей с резко сниженной вирулентностью
или
штаммы непатогенных для человека микроорганизмов, близкородственных возбудителю в антигенном отношении (дивергентные штаммы).
К ним относят и рекомбинантные
(генно-инженерные) вакцины, содержащие векторные штаммы непатогенных бактерий/вирусов (в них методами генной инженерии введены гены, ответственные за синтез протективных антигенов тех или иных возбудителей).
Примерами генно-инженерных вакцин могут служить вакцина против гепатита В — Энджерикс В и вакцина против коревой краснухи — Ре-комбивакс НВ.
Поскольку живые вакцины
содержат штаммы микроорганизмов-возбудителей с резко сниженной вирулентностью, то, по существу, они
воспроизводят в организме человека легко протекающую инфекцию,
но не инфекционную болезнь, в ходе которой формируются и активируются те же механизмы защиты, что и при развитии постинфекционного иммунитета.
В связи с этим живые вакцины, как правило, создают достаточно напряженный и длительный иммунитет.
С другой стороны, по этой же причине применение живых вакцин на фоне иммунодефицитных состояний (особенно у детей) может вызвать тяжелые инфекционные осложнения.
Например, заболевание, определяемое клиницистами как БЦЖит после введения вакцины БЦЖ.
Живые вакиины применяют для профилактики:
• туберкулеза;
• особо опасных инфекций (чумы, сибирской язвы, туляремии, бруцеллеза);
• гриппа, кори, бешенства (антирабическая);
• паротита, оспы, полиомиелита {вакцина Сейбина-Смородинцева-Чумакова);
• желтой лихорадки, коревой краснухи;
• Ку-лихорадки.
Между введениями живых вакцин рекомендован интервал не менее 1 мес, в противном случае возможны тяжелые побочные реакции, иммунный ответ может быть пониженным.
3. Убитые вакцины содержат убитые культуры возбудителей
(цельноклеточные, цельновирионные). Их готовят из микроорганизмов, инактивированных прогреванием (гретые), ультрафиолетовыми лучами,, химическими веществами (формалином — формоловые, фенолом — карболовые, спиртом — спиртовые и др.) в условиях, исключающих денатурацию антигенов.
Иммунногенность убитых вакцин ниже, чем у живых. Поэтому вызываемый ими иммунитет кратковременный и сравнительно менее напряженный. Убитые вакиины применяют для профилактики:
• коклюша, лептоспироза,
• брюшного тифа, паратифа А и В,
• холеры, клещевого энцефалита,
• полиомиелита {вакцина Солка),
гепатита А.
К убитым вакцинам
относят и
химические вакцины,
содержащие определенные химические компоненты возбудителей, обладающие иммуногенностью (субклеточные, субвирионные).
Поскольку они содержат только отдельные компоненты бактериальных клеток или вирионов, непосредственно обладающих иммуногенностью, то химические вакцины менее реактогенны и могут использоваться даже у детей дошкольного возраста.
Известны еще и антиидиотипические
вакцины, которые также относят к убитым вакцинам. Это антитела к тому или иному идиотипу антител человека (анти-антитела). Их активный центр аналогичен детерминантной группе антигена, вызвавшего образование соответствующего идиотипа.
4. К комбинированным вакцинам относят искусственные вакцины.
Они представляют собой препараты, состоящие из микробного антигенного компонента
(обычно выделенного и очищенного или искусственно синтезированного антигена возбудителя) и
синтетических полиионов
(полиакриловая кислота и др.) — мощных стимуляторов иммунного ответа.
Содержанием этих веществ они и отличаются от химических убитых вакцин. Первая такая отечественная вакцина — гриппозная полимер-субъединичная («Гриппол»),
разработанная в Институте иммунологии, уже внедрена в практику российского здравоохранения.
Для специфической профилактики инфекционных заболеваний, возбудители которых продуцируют экзотоксин, применяют анатоксины.
Анатоксин —
это экзотоксин, лишенный токсических свойств, но сохранивший антигенные свойства. В отличие от вакцин, при использовании которых у человека формируется
антимикробный
иммунитет, при введении анатоксинов формируется
антитоксический
иммунитет, так как они индуцируют синтез антитоксических антител —
антитоксинов.
В настоящее время применяются:
• дифтерийный;
• столбнячный;
• ботулинический;
• стафилококковый анатоксины;
• холероген-анатоксин.
Вакцины, содержащие антигены бактерий и анатоксины, называются ассоциированными. Примерами ассоциированных вакцинявляются:
— вакцина АКДС
(адсорбированная коклюшно-дифтерийно-столб-нячная вакцина), в которой коклюшный компонент представлен убитой коклюшной вакциной, а дифтерийный и столбнячный — соответствующими анатоксинами;
— вакцина ТАВТе,
содержащая О-антигены брюшнотифозных, паратифозных А- и В-бактерий и столбнячный анатоксин;
брюшнотифозная химическая вакцина
с секстаанатоксином (смесь анатоксинов клостридий ботулизма типов А, В, Е, клостридий столбняка, клостридий перфрингенс типа А и эдематиенс — 2 последних микроорганизма — наиболее частые возбудители газовой гангрены) и др.
В то же время АДС (дифтерийно-столбнячный анатоксин), часто используемый вместо АКДС при вакцинации детей, является просто комбинированным препаратом, а не ассоциированной вакциной, так как содержит только анатоксины.
1
.
По назначению
вакцины делятся на профилактические и лечебные.
По характеру микроорганизмов, из которых они созданы,
вакиины бывают:
• бактериальные;
• вирусные;
• риккетсиозные.
Существуют моно-
и
поливакцины —
приготовленные соответственно из одного или нескольких возбудителей.
По способу приготовления
различают вакцины:
• живые;
• убитые;
• комбинированные.
Для повышения иммуногенности к вакцинам
иногда добавляют различного рода
адъюванты
(алюмо-калиевые квасцы, гидроксид или фосфат алюминия, масляную эмульсию), создающие депо антигенов или стимулирующие фагоцитоз и таким образом повышающие чужеродность антигена для реципиента.
2.
Живые вакцины
содержат
живые аттенуированные штаммы возбудителей с резко сниженной вирулентностью
или
штаммы непатогенных для человека микроорганизмов, близкородственных возбудителю в антигенном отношении (дивергентные штаммы).
К ним относят и
рекомбинантные
(генно-инженерные) вакцины, содержащие векторные штаммы непатогенных бактерий/вирусов (в них методами генной инженерии введены гены, ответственные за синтез протективных антигенов тех или иных возбудителей). Примерами генно-инженерных вакцин могут служить вакцина против гепатита В — Энджерикс В и вакцина против коревой краснухи — Ре-комбивакс НВ.
Поскольку живые вакцины
содержат штаммы микроорганизмов-возбудителей с резко сниженной вирулентностью, то, по существу, они
воспроизводят в организме человека легко протекающую инфекцию,
но не инфекционную болезнь, в ходе которой формируются и активируются те же механизмы защиты, что и при развитии постинфекционного иммунитета.
В связи с этим живые вакцины, как правило, создают достаточно напряженный и длительный иммунитет.
С другой стороны, по этой же причине применение живых вакцин на фоне иммунодефицитных состояний (особенно у детей) может вызвать тяжелые инфекционные осложнения.
Например, заболевание, определяемое клиницистами как БЦЖит после введения вакцины БЦЖ.
Живые вакиины применяют для профилактики:
• туберкулеза;
• особо опасных инфекций (чумы, сибирской язвы, туляремии, бруцеллеза);
• гриппа, кори, бешенства (антирабическая);
• паротита, оспы, полиомиелита {вакцина Сейбина-Смородинцева-Чумакова);
• желтой лихорадки, коревой краснухи;
• Ку-лихорадки.
Между введениями живых вакцин рекомендован интервал не менее 1 мес, в противном случае возможны тяжелые побочные реакции, иммунный ответ может быть пониженным.
3.
Убитые вакцины
содержат убитые культуры возбудителей
(цельноклеточные, цельновирионные). Их готовят из микроорганизмов, инактивированных прогреванием (гретые), ультрафиолетовыми лучами,, химическими веществами (формалином — формоловые, фенолом — карболовые, спиртом — спиртовые и др.) в условиях, исключающих денатурацию антигенов. Иммунногенность убитых вакцин ниже, чем у живых.
Поэтому вызываемый ими иммунитет кратковременный и сравнительно менее напряженный. Убитые вакиины применяют для профилактики:
• коклюша, лептоспироза,
• брюшного тифа, паратифа А и В,
• холеры, клещевого энцефалита,
• полиомиелита {вакцина Солка),
гепатита А.
К убитым вакцинам
относят и
химические вакцины,
содержащие определенные химические компоненты возбудителей, обладающие иммуногенностью (субклеточные, субвирионные).
Поскольку они содержат только отдельные компоненты бактериальных клеток или вирионов, непосредственно обладающих иммуногенностью, то химические вакцины менее реактогенны и могут использоваться даже у детей дошкольного возраста. Известны еще и антиидиотипические
вакцины, которые также относят к убитым вакцинам. Это антитела к тому или иному идиотипу антител человека (анти-антитела). Их активный центр аналогичен детерминантной группе антигена, вызвавшего образование соответствующего идиотипа.
4.К комбинированным вакцинам
относят
искусственные вакцины.
Они представляют собой препараты, состоящие из микробного антигенного компонента
(обычно выделенного и очищенного или искусственно синтезированного антигена возбудителя) и
синтетических полиионов
(полиакриловая кислота и др.) — мощных стимуляторов иммунного ответа.
Содержанием этих веществ они и отличаются от химических убитых вакцин.