Как убрать боль и воспаление при абсцессе после укола
Возникновение абсцесса после укола не считается редким явлением. Это осложнение, которое требует лечения, иначе процесс может привести к заражению крови. Уколы в медицине при различных заболеваниях назначаются довольно часто, поэтому данная тема всегда будет актуальной. Следует рассмотреть, какие симптомы могут указать человеку на возникновение абсцесса, сколько стоит внутримышечный укол на дому и что рекомендуется предпринять, чтобы подавить болезненные ощущения.
Выезд оплачивается отдельно — от 350 рублей
Звоните в любое время суток:
Причины развития абсцессов после укола
Любая внутримышечная инъекция является инвазивной процедурой. Такое вмешательство нарушает целостность кожных покровов и запускает целую цепь патологических изменений. Как правило, причиной абсцесса бывает неправильная постановка инъекций с нарушением правил асептики и антисептики. Часто такие осложнения происходят, если инъекция была приведена в домашних условиях.
Предрасполагающими факторами развития абсцесса служит снижение иммунитета и резкое ослабление организма.
Правильным способом постановки инъекции служит введение иглы в верхний наружный квадрант ягодицы. Допустимо введение лекарства в мышечную толщу на плече или бедре. Если игла шприца попадает в крупный кровеносный сосуд, происходит кровоизлияние в мягкие ткани, которое способно привести к развитию абсцесса. Ряд лекарственных средств может обладать раздражающим действием на ткани, при введении не в мышцу, а в подкожно-жировую клетчатку также способен привести к образованию абсцесса.
Если ранка на месте введения лекарства была расчесана, это могло послужить входными воротами для инфекции и вызвать нагноительный процесс.
С какими симптомами обращаются к хирургу:
- Наличие грыжевого выпячивания
- Кинжальные боли в животе
- Вздутие живота
- Боль в правом подреберье
- Горечь во рту
- Тошнота
- Наличие новообразований на коже
- Отеки и покраснения кожи
- Переломы костей и ушибы
- Раны любой локализации
- Рвота
- Увеличение и болезненность лимфоузлов
Причины воспаления места укола
Уколы в медицине считаются регулярной процедурой за счет того, что лекарство обходит пищеварительный тракт и действует максимально быстро, попадая в кровь. Появление абсцесса после инъекций считается отдельным осложнением и требует определенного вида лечения. При диагностике необходимо осмотреть пораженное место и отличить абсцесс от флегмоны. Эти процессы достаточно схожи, с единственным отличием, что флегмона не имеет границ и капсулы, которая соединяется со здоровой тканью.
Возникновение абсцесса после укола возможно по следующим причинам:
- сделанный неправильно укол;
- несоблюдение санитарно-гигиенических норм;
- прокол кровеносного сосуда;
- пролежни;
- аллергические реакции;
- несоблюдение правил гигиены;
- чрезмерное количество уколов разного содержания;
- тяжелые хронические заболевания.
Чтобы избежать случайных проблем, рекомендуется следить за всеми возможными нарушениями медицинского персонала при введении инъекций и требовать соблюдения норм и правил. Это поможет пациенту уберечь себя от серьезных последствий и осложнений. При вызове медсестры на дом уколы следует проверять по сроку годности и по целостности упаковки.
Еще одной ошибкой, допускаемой медицинским персоналом, принято считать неправильное использование препарата. Некоторые медикаменты предназначены для определенного вида инъекций (внутривенно, внутримышечно). При неверном введении пациенту укола могут возникнуть проблемы, приводящие к абсцессу.
Стоит помнить, что врачи не рекомендуют делать уколы самостоятельно. Неправильная техника по причине неудобства приведет к воспалению кожи.
Патогенез
Абсцесс после инъекций – это осложнение, которое вызвано образованием гнойного воспалительного инфильтрата в полости в слоях мягких тканей чаще всего в результате инфицирования. Полость формируется пиогенной оболочкой, а на внутренней стенке есть выстилающий слой гранулоцитов, который не дает гною «рассасываться».
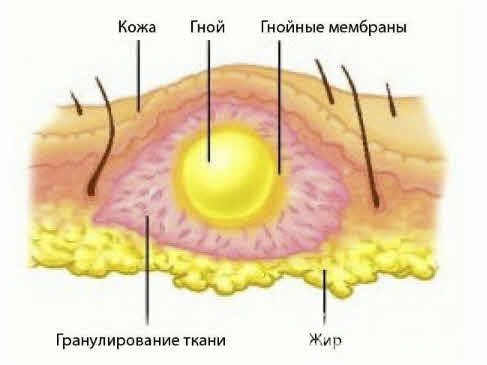
Структура абсцесса
В патогенезе осложнения после инъекций наибольшее значение имеют физико-химические свойства вводимых препаратов, частота и продолжительность их воздействия, соблюдение рекомендаций способа введения. Повреждение тканей химическое либо возникающее при многократном введении препаратов в одно место, нарушающее трофику тканей и способствующее развитию патогенной микрофлоры, а также возможно в результате случайного попадания иголки в сосуд или осложнения инфузионной терапии, вызывающего последующее возникновения гематомы, в которой могут начать размножаться микроорганизмы.
На этапе инфильтрации повреждение и гибель клеток стимулирует выход во внеклеточное пространство множество лизосомальных ферментов, изменяющих обмен веществ в очаге – замедляющих его в области некроза и усиливающих в прилегающих зонах. Это выражается в повышении потребления кислорода и различных питательных веществ, развитию ацидоза и накоплению таких недоокисленных продуктов как молочная, пировиноградная кислота и т.д. В связи с усилением кровотока, расширением сосудов и повышением их проницаемости происходит выход лейкоцитов и макрофагов. Отечность вызвана локальным притоком жидкости, а болевой синдром – давлением на нервные окончания. Абсцедирование приводит к образованию гноя, состоящего из отмерших тканей и погибших клеток иммунной системы, который располагается в центре очага воспаления и не устраняется пока не возникнет возможности для его оттока, например, путем дренирования.
Симптомы и признаки возникновения абсцесса
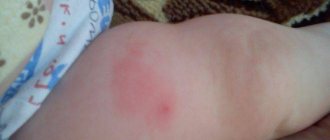
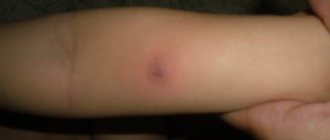
Первые признаки абсцесса можно заметить в самом начале заражения. Появляется уплотнение, которое не имеет контуров, а затем наступают болезненные ощущения с отеком и образованием подвижной капсулы.
Симптомы абсцесса зависят от серьезности ситуации. В случае, если заражение находится глубоко, человек будет чувствовать сильную боль при давлении на это место. В такой ситуации наглядно увидеть признаки абсцесса будет проблематично. Основными симптомами данного осложнения принято считать:
- опухшее место укола;
- раздражение и покраснение;
- боль при надавливании;
- присутствие жидкости в ткани;
- повышенная температура тела в месте укола;
- в сложных ситуациях возможно образование свищей.
Выезд оплачивается отдельно — от 350 рублей
Звоните в любое время суток:
Также врачи выделяют несколько общих признаков появления абсцесса после укола:
- высокая температура тела;
- сильная слабость;
- быстрое наступление усталости;
- потливость;
- раздражительность;
- отказ от приема пищи.

Стоит понимать, что возникновение абсцесса — опасная ситуация, лечение которой нельзя откладывать даже на несколько дней. При заражении в уплотнении образуется множество вредоносных бактерий, которые несут критическую угрозу здоровью. В случае, если мембрана с жидкостью прорвется, бактерии прямым путем попадают в кровь и вызывают заражение всего организма.
Симптомы
Для постинъекционных абсцессов характерно постепенное развитие клинической картины, которая оказывается наиболее ярко выраженной примерно на 7–14 сутки и включает местные и системные проявления:
- образование болезненного инфильтрата, который изначально беспокоит только во время движений или пальпации, а затем и в состоянии покоя, при этом боль сначала ноющая в последствие сменяется на пульсирующую и её интенсивность нарастает, кроме того возможны геморрагии в месте инъекции — если целостность сосудов во время манипуляций механически была нарушена;
- общая интоксикация сначала слабо выражена, вызывает субфебрильную температуру и незначительное недомогание, в дальнейшем происходит усиление болей, развитие гектической изнуряющей лихорадки, нарастание общей слабости, появление головных болей и тошноты.
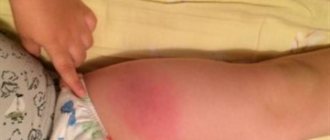
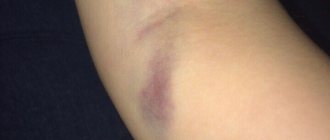
Как выглядит абсцесс после укола?
Сначала образование с инфильтратом не имеет четких границ, а если воспалительный очаг находится в большой ягодичной мышце или под ней, то обнаружить инфильтрат во время пальпации крайне сложно. Когда нарастает болевой синдром и лихорадка инфильтрат становится более плотным с местными признаками гиперемии. Если абсцесс сформирован, то в центре можно обнаружить размягчение — некроз тканей, а гиперемия становится синюшного цвета.
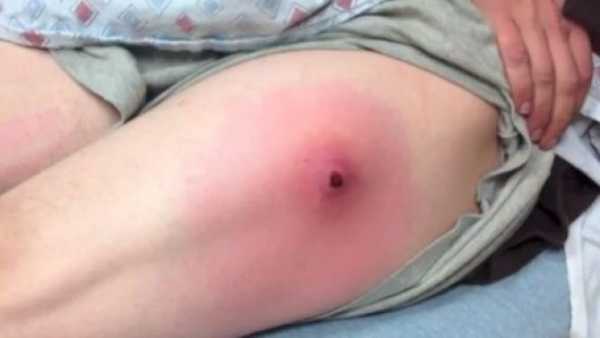
Внешний вид абсцесса
Когда образование абсцесса происходит на ягодице в глубоких слоях под пучками большой ягодичной мышцы признаки гиперемии на коже могут отсутствовать, а границы инфильтрата оставаться недостаточно четкими. В таких случаях ориентируются на сроки заболевания и проводят ультразвуковое исследование или пункцию под контролем узиста.
Особенности клиники абсцессов после подкожного введения вакцин или сывороток
Местные воспалительные и общие реакции являются нормальным ответом организма на введение иммунных препаратов, например вакцины против клещевого энцефалита, антирабические вакцины, приготовленные с формалином или карболовой кислотой. Подозрением на абсцесс может быть повышенная до 38 градусов температура и лихорадка в течение 3 дней, при этом количество инфильтрата увеличивается, а антигистаминная терапия и физиотерапия не дает положительного эффекта. УЗИ может быть неинформативным, так как образование бывает состоящим из множества гнойников, но если они асептические, то для лечения достаточно использования консервативных методов.
Как избавиться от боли при возникновении абсцесса и его диагностировать
При обнаружении признаков абсцесса первым делом необходимо обратиться за медицинской помощью. Начальный этап — диагностика осложнения. Для этого требуется сдать следующие анализы:
- анализ крови;
- анализ мочи;
- бактериологические посевы;
- посев на микрофлору;
- ультразвуковое обследование (при хронической патологии).
При наличии явных осложнений по решению врача может быть дополнительно назначена томография. При осмотре пациента,специалист обязан проверить лимфатические узлы, которые находятся в непосредственной близости к месту воспаления. Их увеличенные размеры считаются нормальным явлением, но они не должны быть болезненными. В случае возникновения болей существует вероятность лимфаденита — осложнения, которое говорит о распространении заражения по организму.

Лечение и профилактика осложнений при абсцессе
Категорически не рекомендуется заниматься самолечением. Любое воспаление считается опасным для здоровья человека, а при лечении абсцесса необходимо обращаться к врачам. В большинстве случаев без осложнений применяется консервативное лечение. Начальным этапом до обращения в медицинское учреждение послужит прикладывание холодных компрессов, которые должны повлиять на рассасывание гнойного уплотнения.
В том случае, если данный метод не приносит улучшений, но и состояние раны не ухудшается, холодные компрессы меняются на теплые (грелка). Так как заражение вызвано различными бактериями, любой врач обязан прописать пациенту антибактериальные препараты. В случае осложнений или большого объема пораженного кожаного покрова применяется хирургическое вмешательство со вскрытием раны.

Антибактериальными средствами могут быть таблетки, мазь или уколы. Для того, чтобы назначить лекарство, должны быть взяты пробные посевы гнойной массы абсцесса. Исходя из полученных результатов и учитывая индивидуальное восприятие компонентов препарата, лечащий врач выписывает комплексное лечение пациенту.
Преимущество использования мази в том, что она оказывает влияние только в зоне воспаления и не поступает в кровоток. Стоит отметить, что при наличии сахарного диабета необходимо принимать дополнительные препараты, которые будут регулировать обмен веществ в организме.
Для уколов лучшим вариантом будет вызов медсестры, предварительно уточнив стоимость уколов на дому. Не стоит пытаться делать уколы самостоятельно, свое здоровье лучше доверить медицинскому работнику, имеющему опыт по введению инъекций. Также в лечении нарывов могут помочь препараты местного действия. Любые противовоспалительные мази со временем снимут отеки и остановят процесс заражения здоровой ткани.
Как лечить абсцесс
Устранение абсцесса производит хирург. Если не обратиться своевременно за медицинской помощью, это может привести к еще более тяжелым последствиям для пациента.
- Если воспалительный процесс носит инфильтративный негнойный характер, применяется консервативное лечение. Назначаются физиопроцедуры, рассасывающие препараты, согревающие компрессы. Место инъекции рекомендуется смазывать спиртовым раствором йода.
- Если в месте воспаления начал образовываться гной, врач нашей клиники проведет пункцию, удалит скопившийся гной и промоет полость.
- При глубоком расположении абсцесса проводится оперативное лечение. На месте абсцесса проводится разрез, полость промывается и дренируется.
- При обширном процессе и симптомах общей интоксикации назначается лечение антибиотиками, иммуномодуляторами, витаминами.
Квалифицированные специалисты нашей клиники осуществляют лечение гнойных воспалительных заболеваний с применением самых эффективных и безопасных методов и лекарственных препаратов.
Методы диагностики в хирургии:
- Допплерометрия в хирургии
- Колоноскопия
- Ангиография
- Компьютерная томография
- Гастроскопия
- МРТ
- УЗИ брюшной полости
- Рентген
- Эндоскопия
Цены:
| Код | Наименование услуги | Цены |
| 1 | Первичный прием | 1200 |
| 2 | Повторный прием | 900 |
| 3 | Вызов хирурга на дом | 3500 |
| 4 | УЗИ брюшной полости | 2200 |
| 5 | УЗИ вен и сосудов | 2400 |
| 6 | Допплерометрия 2-3 триместр | 1200 |
| 7 | Ректоскопия | 1500 |
Наложение согревающего компресса
Компресс — лечебная многослойная повязка. Действие — вызывает расширение кровеносных сосудов и увеличивает кровообращение в тканях (болеутоляющее и рассасывающее действие). Применяется при местных воспалительных процессы на коже.
Противопоказания — лихорадка, повреждения на коже, аллергические или гнойничковые высыпания; нельзя накладывать компресс на смазанную йодом кожу (возможен ожог).
Как сделать компресс? Компрессная бумага, вата, бинт, этиловый спирт 45% (салициловый или камфорный), ножницы.
Техника выполнение компресса:
- вымойте и высушите руки;
- осмотрите кожные покровы на месте постановки компресса;
- приготовьте три слоя компресса, соответствующие области применения: влажный слой — 6—8 слоев марли; изолирующий — компрессная бумага или полиэтилен, перекрывающий влажный слой на 1,5—2 см; утепляющий — вата толщиной 2—3 см, перекрывает все предыдущие слои на 1,5—2 см;
- сложите слои: внизу — вата, затем — компресс ная бумага;
- разведите спирт водой, подогрейте лекарственный раствор, поместив его в емкость с водой 38—39 С
- смочите в растворе марлю, слегка отожмите ее и положите сверху компрессной бумаги;
- все слои компресса положите на нужный участок тела и зафиксируйте, бинтом, чтобы компресс плотно прилегал к коже;
- зафиксируйте время — 6—8 часов;
- вымойте и высушите руки;
- через 1,5—2 часа проведите контроль правильности постановки компресса пальцем, не нарушая плотности наложения повязки (марля должна быть влажной).
Применение пузыря со льдом
Действие — холод вызывает сужение кровеносных сосудов кожи, снижает чувствительность нервных рецепторов. Показания — при кровотечениях, острых воспалительных процессах в брюшной полости, ушибах (в первые сутки), сильной лихорадке, в послеоперационном периоде.
Запрещается замораживать пузырь, наполненный водой, в морозильной камере, так как поверхность образующегося конгломерата льда очень велика, что может привести к переохлаждению участка тела, а иногда и отморожению.
Что нужно? Пузырь для льда, кусковой лед, пеленки, деревянный молоток.
Выполнение:
- поместите кусковой лед в пеленку и разбейте его на мелкие части (рамером 1—2 см) деревянным молот ком;
- наполните пузырь льдом на 1/2 его объема и долейте холодной (14—16 °С) воды до 2/3 его объема;
- вытесните воздух из пузыря нажатием руки, расположив его на твердой поверхности (обеспечивается свободное пространство для воды, образующейся во время таяния льда);
- плотно закройте пузырь крышкой и, перевернув пробкой вниз, проверьте его на герметичность;
- заверните пузырь в сухую пеленку и положите на нужный участок тела на 20 минут.
Пузырь можно держать длительное время, но каждые 20 минут необходимо делать перерыв на 10— 15 минут (по мере таяния льда воду можно сливать, а кусочки льда добавлять).
Источник
Осложнения уколов в ягодицу: покраснение и жжение, аллергия, формы конъюнктивита
04.03.18 20:42 14153 фото: INNOV.RU
Нередко лечение определенных патологий подразумевает прием медикаментов, а иногда и инъекционное их введение, что у людей с трансформированными реакциями иммунной системы может приводить к развитию аллергии. Она формируется в результате сенсибилизации тела к определенному виду аллергена – лекарственного вещества. Повторный прием этого препарата через 10-14 дней и позднее, когда сформированы иммунные реакции, грозит развитием разных типов аллергии, от анафилактических до замедленных, с длительным течением. Опасны любые инъекции и пероральный прием таблеток или иных форм, а также местное лечение.
Укол в ягодицу: формирование аллергии
Частым вариантом доставки препаратов в организм с созданием высоких их концентраций в теле является укол в ягодицу. Таким методом введения лекарств часто пользуются в стационарах, где нужен быстрый и относительно активный эффект. Но помимо болезненности в местах инъекций, риска формирования постинъекционных абсцессов и гематом, существует опасность аллергических реакций на препарат, при котором инъекции нужно немедленно прекращать. Сложности в том, что в области мышцы остается еще определенный запас препарата, медленно рассасывающийся, и реакцию сложно затормозить. Проводят мероприятия по устранению аллергических реакций с введением десенсибилизирующих средств с одновременной отменой лекарства, тогда реакция быстро идет на спад.
Источник