Детский организм достаточно слаб, иммунная система еще не полностью сформирована, поэтому малыши очень часто болеют различными заболеваниями. В первую очередь страдает дыхательная система, ведь именно через нее ребенок контактирует с внешним миром, это может привести к частым воспалительным заболеваниям.
Попробует подробнее рассказать о такой болезни как ларингит, рассмотрим его основные симптомы и способы лечения.
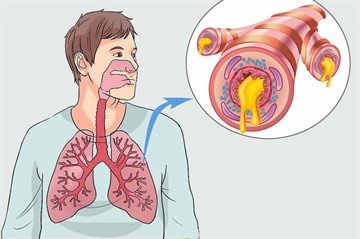
Ларингит воспаление гортани, вызванное чаще всего инфекционными агентами — вирусами или бактериями. Довольно часто после перенесенных вирусных инфекций, например, ОРВИ, грипп и других, начинается воспаление структур гортани, чаще всего пространство под голосовыми связками. Учитывая этот факт так важно проведение эндоскопической ларингоскопии.
Особенно опасно заболевание для самых маленьких пациентов . Молодым родителям необходимо уметь сразу выявить первые симптомы, чтобы своевременно принять меры и не допустить осложнений. В свою очередь это сказывается на развитии и росте молодого организма, ведь только при условии нормального поступления кислорода происходят все необходимые внутриклеточные процессы. Ларингит делится на острый и хронический.
Классификация ларингита
Чаще других встречается катаральная форма, являющаяся наименее опасной. Симптомы начала болезни схожи с проявлениями большинства заболеваний дыхательной системы: невысокая температура, першение в горле, сухой кашель, зуд. У малышей возможна дыхательная недостаточность, поскольку гортань сильно отекает.
В случае, когда слизистая оболочка и ее ткани разрастаются, выделяют гипертрофическую форму заболевания. Расширяясь, они перекрывают просвет гортани, из-за чего кислород плохо поступает в организм.
Различные заболевания кровеносной, сердечно-сосудистой систем, а также печени могут вызвать кровоизлияния в связки и слизистую оболочку. При такой геморрагической форме основными симптомами, которые позволяют отличить данную форму заболевания от других, являются сухой кашель, сухость во рту, выделение мокроты, возможно с кровью, чувство, что в горле что-то мешает. При любом из симптомов ребенка необходимо показать врачу.
Более опасен подскладочный, или ларинготрахеит, когда заболевание воспаление достирает трахеи.
В очень редких случаях встречается флегмонозный ларингит. Его причинами могут быть перенесенные тяжелые заболевания инфекционного характера, различные травмы, и особенно сниженный иммунитет. Такой форме ларингита сопутствует высокая температура, сильная боль в горле, возможно затруднение дыхания. Зачастую воспаляются и лимфоузлы. На приеме лор заметит красную воспаленную слизистую с небольшими участками омертвевшей ткани.
У взрослых встречается атрофическая форма, при которой начинается истончение слизистой.
Замечено, что ларингитом болеет треть детей в возрасте до двух лет, как правило, его диагностируют вместе в ОРЗ, трахеитом или бронхитом.
Особое внимание стоит уделить детям, страдающим аллергией. Не все препараты подходят таким малышам, лучше не применять мази на основе эфирных масел, ведь они могут увеличить отек гортани, можно использовать проверенные народные методы, растения, медицинские препараты.
Виды прививок в детском возрасте
Иммунизация, проведенная по плану, в короткие сроки формирует специфический иммунитет к тяжелым и опасным заболеваниям. В вакцинах содержатся ослабленные или уничтоженные возбудители. Их количества достаточно для того, чтобы активизировать иммунные клетки для выработки антител. Специфические антитела сохраняются в организме долгое время и защищают организм.
Детям делают следующие прививки против:
- Туберкулеза.
- Дифтерии.
- Коклюша.
- Столбняка.
- Полиомиелита.
- Краснухи.
- Паротита.
- Гепатита В.
- Кори.
Это далеко не весь перечень вакцин, применяемых для детей. Ежегодно список прививочного календаря пополняется.
Почему появляется ларингит?
- Каждый организм индивидуален, поэтому однозначно сказать от чего возникает ларингит нельзя. Обычно причиной ларингита является несколько факторов, среди которых:
- Различные простудные заболевания (корь, ОРЗ, грипп, другие).
- Реакция на аллергены (это могут быть лакокрасочные материалы, пыль, шерсть), довольно часто заболевание возникает после того, как семья переехала в новую квартиру, в которой проведен ремонт и куплена мебель. Переохлаждение. При ослабленном молодом организме, даже обычный сквозняк может стать причиной ларингита
- Анатомические особенности строения органов дыхания: при узкой гортани ларингит может и вовсе привести к полному сужению гортани, после которого дыхание сильно затрудняется.
- Родители должны следить за качеством воздуха в помещении, в котором находится малыш. Нежелательны сухой воздух, прокуренный, запыленный, а также воздух, в котором присутствует большое количество выхлопных газов.
- Не исключен и механический фактор, когда гортань сильно напрягается или повреждена. Это может случиться при долгом или громком пении, крике, гастроэзофагеальной болезни, попадании инородных тел.
В группу риска попадают дети с хроническими заболеваниями носоглотки, у которых нарушено дыхание или есть стоматологические заболевания.
Можно ли делать пробу Манту при кашле?
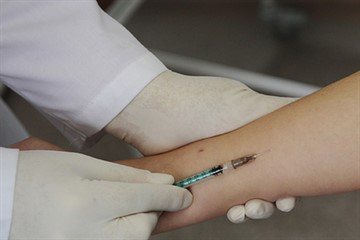
Речь идёт о туберкулиновой пробе. Проводится она для выявления заражения организма пациента палочкой Коха. Эта процедура безвредна для здоровья. Но иногда тестирование следует отложить.
Противопоказаниями считаются: аллергии различной этиологии, инфекционные болезни, бронхиальная астма. При любом проявлении ОРВИ, среди которых и кашель, ставить «пуговку» нежелательно. Почему?
Дело в том, что на фоне ослабленного инфекцией организма реакция Манту может проявиться как ложноположительная. Но это вовсе не значит, что пациент болен туберкулёзом. Просто организм так реагирует на инфекционные агенты. При этом сама проба не влияет на течение ОРВИ. Пациент должен полностью избавиться от кашля, после чего следует подождать ещё 2 недели. Только потом допускается проводить туберкулиновую пробу.
Но это справедливо для лёгкого протекания ОРВИ. Если у пациента вирусная инфекция стала причиной температуры и тяжёлых осложнений, реакцию Манту делают спустя месяц после выздоровления. Когда у малыша после перенесённого бронхита остался кашель, то следует подождать не меньше месяца (иногда дольше), пока негативная симптоматика исчезнет полностью.

У пациента должны быть:
- чистые бронхи;
- нормальная температура тела;
- спокойное горло (без покраснений) и отсутствие ринита.
Если сделать тест кашляющему малышу, то полученный результат трудно достоверно трактовать. «Пуговка» может быть либо слишком большой, либо, наоборот, маленькой.
Причина в том, что перенесённая болезнь и предыдущие прививки изменили чувствительность организма к туберкулину. Если кашель носит аллергический характер, то проба Манту не проводится.
В этом случае туберкулин может привести к негативной постпрививочной симптоматике. Пациентам-аллергикам «пуговка» ставится только при стойкой ремиссии: симптоматика заболевания должна отсутствовать минимум месяц.
Проба Манту ведётся с диагностической целью (это не вакцинация), но до сих пор не известна её реакция на иммунитет. Поэтому исследование не должно навредить. Манту допускается ставить лишь тогда, когда есть серьёзные основания подозревать у пациента туберкулёз.
Хотя «пуговка» – не угроза пациенту, но при отягощающих обстоятельствах процедура может быть перенесена педиатром (медотвод). Врачи уверены: реакция Манту показана лишь здоровым пациентам.
Симптомы ларингита
Обычно воспалительный процесс начинается внезапно, т.е. проявляется он в острой форме. Родные ребенка могут и не заметить небольшое изменения голоса. Из-за, того, что сильно болит горло при глотании, у малыша может понизиться аппетит, возникает затрудненное дыхание, начинается сухой кашель, осиплость. Особенно кашель выражен ночью и утром, возможны приступы удушья.
- Среди симптомов ларингита выделяют:
- Небольшое повышение температуры тела;
- Осиплость или охриплость, потеря голоса;
- Затрудненное дыхание из-за отека и спазмов;
- Головная боль;
- Першение, сухость во рту;
- Сильный сухой кашель, после которого может появиться небольшое количество мокроты.
Родители младенца могут различить ларингит по следующим признакам: вялость, выделения из носа, капризность, кашель, крики, которым сопутствуют хрипы, свисты, шумы в легких. Также стоит обратить свое внимание на носогубный треугольник. Синюшний оттенок может говорить о прогрессировании заболевания.
Врач во время осмотра увидит покраснение слизистой, отек. При хроническом ларингите практически все время мешает зуд в горле, появляется желание хорошо откашляться, голос может измениться.
- В каких случаях необходимо вызвать скорую?
- Нарушено нормальное дыхание – возникает одышка, дыхание становится прерывистым. Иногда родители могут и не наблюдать данные симптомы у малыша, однако все равно происходит асфиксия и возникает сердечно-сосудистая недостаточность.
- Ложный круп – сужение просвета гортани в результате отека. В таком случае дыхание затруднено и может остановиться. При первых же проявления, родители должны вызвать скорую и оказать ребенку первую помощь. Заболевания нервной системы, которые имеют хроническую форму, аллергии, могут значительно ухудшить состояние малыша.
- Ребенок при кашле пугается, ему не хватает кислорода, долго держится высокая температура, в таком случае родители должны незамедлительно вызывать неотложную помощь.
- Если возник ложный круп, следует первым делом попытаться снять отек и спазм, чтобы дыхание восстановилось. Первым делом стоит сделать щелочную ингаляцию. Родители не должны укладывать ребенка, это затруднит дыхание. Комнату желательно увлажнить, можно сделать горячую ванночку для ног. В больнице ребенку будут делать ингаляции, медикаментозную терапию, кислородотерапию. Возможно гормональное лечение, назначают также антигистаминные и спазмолитические препараты.
- Сужение гортани может быть четырех стадий, каждая из которых плавно перетекает в следующую, поэтому не стоит затягивать с обращением к врачу.
- При первой степени ребенок спокойно дышит, но при получении физической нагрузки втягивается верхняя часть грудины и часть живота выше пупка. Во время второй степени ребенок становится возбужденным, сам бледнеет, а носогубная область приобретает синеватый оттенок. Ткани органов и головной мозг испытывают кислородной голодание. Третья степень характеризуется затрудненным дыханием, которое сопровождается шумом, появляется потливость, могут посинеть пальцы. Четвертую степень, при которой происходит замедленное сердцебиение, потеря сознание и удушье, лучше не допускать.
Что такое ОРВИ? В чём отличие от гриппа?
Термин «острое респираторное заболевание» (ОРЗ) или «острая респираторная вирусная инфекция» (ОРВИ) охватывает большое количество заболеваний, во многом похожих друг на друга. Основное их сходство состоит в пути передачи (проникают в организм вместе с вдыхаемым воздухом через рот и носоглотку) и в наборе симптомов:
- У больного несколько дней отмечается повышенная температура тела, воспаление в горле, кашель, озноб, боль в мышцах и головная боль.
- Самым распространенным симптомом респираторных заболеваний является насморк; он вызывается целым рядом родственных вирусов, известных как риновирусы.
При выздоровлении, все эти симптомы исчезают и не оставляют после себя никаких следов.
В основном возбудители острых респираторных инфекций передаются от человека к человеку через кашель или чихание больного. Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
С помощью соблюдения личной гигиены можно предупредить распространение возбудителей, вызывающих респираторные инфекции.
| Признаки и симптомы гриппа | Признаки и симптомы ОРВИ |
|
|
Лечение ларингита
Лечить ларингит следует комплексно и чтобы избежать серьезных последствий следует исполнять все назначения врача.
— Обязательно необходим постельный режим. — Стоит максимально уменьшить нагрузки на голосовой аппарат, т.е. ребенку необходимо как можно меньше разговаривать, ведь именно это условие даст наиболее быстрый результат. Детям очень важно беречь голосовые связки, ведь именно в младшем возрасте формируется голос, а слишком большие нагрузки или болезни могут привести к различным его дефектам. — В комнате, где находится ребенок, постоянно должен быть влажный воздух, который можно достичь с помощью специального увлажнителя, регулярного проветривания, также необходимо применять очиститель воздуха после каждого проветривания. — Ребенок должен как можно больше пить. Не стоит давать сильно сладкую жидкость и пусть она будет немного теплой. Компоты, различные морсы, вода, травяные чаи, молоко – все это способствует выведению мокроты. — Необходимо исключить пищу, которая может раздражать слизистую. Нельзя горячее или холодное, а также газировку. Питание должно быть сбалансированным с необходимым количес витаминов.
Лечение ларингита с помощью лекарственных средств
Подводим итоги

Не стоит расстраиваться, если вы не сделаете своему ребенку какую-то из прививок при наличии у него противопоказаний к ее введению. Это вовсе не означает, что малыш в будущем обязательно заболеет данным недугом. Помимо вакцинации, существуют и другие способы укрепить иммунитет. Обсудите с детским врачом как повысить защитные силы детского организма, и выработать стойкость к воздействию инфекций и вирусов.
Также стоит отметить, что ни одна из прививок не дает стопроцентную защиту от болезней. Но если ребенок привит, то заболевание протекает гораздо легче и значительно уменьшается вероятность развития тяжелых последствий. Наиболее результативны прививки, после которых можно проверить наличие в крови выработанных антител. Если вакцинация не выполнила свою задачу, то прививку можно повторить.
Если мамы и папы считают, что вакцинация для их ребенка нецелесообразна, то можно посоветовать родителям пройти диагностику иммунитета. Ее результаты покажут уровень защитных возможностей детского организма от инфекционных болезней. Выдать направление на диагностику может врач-иммунолог. Полученные данные помогут родителям принять правильное решение относительно проведения вакцинации.
Антигистаминные препараты
С помощью препаратов против аллергии снимают отек со слизистой. Такие медикаменты лучше принимать перед сном, тогда ребенок сможет выспаться.
Противокашлевые, отхаркивающие препараты
На данный момент в аптеках огромное количество препаратов от кашля, однако, подходящий должен выбрать именно лечащий врач. Если у малыша частый приступообразный кашель, доктор порекомендует препараты, которые способствуют его смягчению, это могут быть после того, как кашель станет влажным, следует выбрать другие лекарственные средства.
Аэрозоли, полоскания, таблетки
Полоскать горло ребенку можно многими способами, о которых подробно расскажет врач, но следует внимательно следить за реакцией ребенка, ведь даже на травяные настои для полоскания может возникнуть аллергия и ухудшить ситуацию. Педиатр посоветует наиболее подходящий аэрозоль, таблетки для рассасывания.
Жаропонижающие
Если ребенок плохо переносит температуру выше 38ºС, родителям следует дать малышу жаропонижающее средство, если температура держится слишком долго, необходимо вызвать скорую, чтобы не допустить осложнений.
Физиотерапия
Хорошие результаты при лечении данного заболевания дает физиотерапия. Обычно назначают электрофорез на гортань, микроволновую терапию, УФО, УВЧ. При дефектах голоса проводят корректирующие занятия с логопедом.
Антибиотики при ларингите
В некоторых случаях для лечения врачи применяют антибиотики: — Бактериальная среда, определить ее наличие можно после лабораторных анализов, диагностики, взятия мазка, которые должен назначить лечащий врач. — В некоторых случаях врачи перестраховываются для того, чтобы избежать серьезных последствий. — Интоксикация организма, которая может проявиться в виде озноба, высокой температуры, потери аппетита, общей слабости.
Прием антибиотика не является самой эффективным лечением, поскольку именно бактерии вызывают заболевание в редких случаях. Список антибиотиков, которые обычно назначает педиатр: — Антибиотики на
При лечении антибиотиками не стоит забывать о приеме пробиотиков, чтобы не нарушилась флора.
Ингаляции
При заболевании назначают теплые сухие компрессы на область шеи, частое питье щелочных напитков, и, конечно, ингаляции специальными средствами при помощи небулайзера. Если нет повышенной температуры, можно поставить банки или горчичники. Если нет небулайзера для процедур, то можно провести паровую ингаляцию.
Паровые ингаляции: как их делать
Сейчас ингаляция применяют при многих заболеваниях дыхательной системы. Однако стоит учесть, что ингаляции будут проводиться ребенку, поэтому существуют некоторые правила, которых необходимо придерживаться.
Ингаляцию нельзя делать после физнагрузки, проводить их лучше дважды в день, желательно между приемами пищи. Вдыхать следует через рот, чтобы лекарственные препараты максимально действовали на очаг заболевания, а выдыхать через нос. Нельзя разговаривать, есть во время процедуры и в течение получаса после нее. Как же делать паровую ингаляцию? Если ребенок еще маленький, нужно взять его на руки и подержать недалеко от емкости с кипящим раствором. Следует быть очень аккуратными, чтобы не обжечь малыша. Ребенка постарше родители могут посадить перед чайником, на носик которого одета воронка. Близкие должны следить, чтобы ребенок дышал как обычно спокойно и ровно. Список средств, которые можно применить для процедуры, зависит от наличия аллергических реакций у малыша: — Травяные настои (календула, шалфей, мать-и-мачеха и другие); — Ингаляции с помощью эфирных масел, достаточно пару капель (кедр, можжевельник, и другие); — Щелочной раствор (3 ст.л. морской соли, 3 ч. л. соды, 5 кап йода).
Проводить ингаляции следует только под присмотром родителей. Нельзя делать слишком горячий раствор, это может вызвать ухудшение состояния ребенка. Малыш может случайно опрокинуть емкость с горячей жидкостью, поэтому необходимо тщательно следить за ним.
В некоторых случаях педиатр прописывает ингаляции с несколькими лекарствами. Начать следует с бронхорасширяющих средств, через 15-20 минут сделать ингаляцию с отхаркивающим препаратом. Следует дать ребенку хорошо откашляться, после чего применить противовоспалительные лекарства.
Можно ли делать прививку при кашле ребенку и взрослому?
Врачи утверждают, что если ребёнок кашляет сильно, и откашляться у него не получается, то вакцинироваться не стоит. Процедура откладывается до полного выздоровления. Кашель — это частое проявление ОРВИ как у взрослых, так и у детей.
Организм в период болезни ослаблен, а значит, его «сил» будет недостаточно для противостояния вакцинным патогенам.
После бронхита
Бронхит – серьёзное заболевание лёгких. И отношение к нему не должно быть легкомысленным. Даже пролеченное заболевание ещё долго «напоминает» о себе кашлем. Сколько это длится? Иногда до нескольких месяцев.
Симптомов бронхита уже нет, а человек мучается навязчивым покашливанием. Есть 2 вида кашля: сухой и с отхождением мокроты. Последний свидетельствует о выздоровлении, а первый, наоборот, о том, что инфекция пока не отступила.
Больной бронхитом должен постоянно наблюдаться у врача. Когда человек выздоровеет, следует подождать ещё месяц до полного восстановления сил организма. Только потом можно вакцинироваться.
При бронхиальной астме

Это хроническое заболевание чаще диагностируется у детей. Бронхиальная астма (БА) проявляется у 50% малышей от года до 3-х лет. Установлено, что БА часто является результатом тяжёлых кожных аллергий.
Заболевание может давать рецидивы бронхиальной обструкции на фоне ОРВИ, а иногда быть следствием особенности строения дыхательных путей. Всё это усложняет диагностику БА у малышей первых лет жизни, а этот возраст самый насыщенный в плане иммунизации.
Современные вакцины хотя и отличаются безопасностью, но изредка могут давать негативные реакции. Это связано с тем, что процесс изготовления препаратов невозможен без использования антигенов, животных белков, антибиотиков, то есть компонентов, которые могут вызвать гиперчувствительность.
И есть опасение, что у пациентов (особенно детей) с БА вакцинация даст аллергические проявления. Опыт иммунизации показал, что у малышей с астмой переносимость инъекций в целом удовлетворительная, без осложнений и с формированием устойчивого протективного иммунитета.
Прививание больных БА ведётся в период ремиссии.
При аллергии
Кашель может быть следствием аллергических реакций (АР) организма. У малышей аллергический кашель (АК) проявляется сухими покашливаниями, а у взрослых – изнуряющими приступами.
Но причиной может быть и ОРВИ. Поэтому следует разобраться с «источниками» аллергена. Иммунизация в таких случаях проходит вне периода его активности.
При имеющихся в анамнезе крапивнице или отёке Квинке перед вакцинацией (и после неё) назначают противоаллергенные лекарства.
Если у пациента тяжёлые или средние формы аллергических патологий (БА или аллергодерматит), и он получает курсовое лечение, то ремиссии добиваются фармакологическими препаратами. И на фоне данной терапии проводят вакцинацию. В последующие после прививания 14 дней следует исключить всяческие контакты с источниками аллергии.
Малышам лучше не посещать в этот период детский сад, детям постарше – школу. Если пациент проходит специфическую иммунотерапию, вакцинация ведётся спустя 2 месяца после окончания лечения. Иммунотерапия возобновляется через 1,5-2 месяца после инъекции. В ряде случаев (8-15%) вакцинация у детей может вызвать временное усиление аллергической симптоматики.
Чтобы ситуация не обострилась, маленьких пациентов прививают на фоне антигистаминной терапии. Следует учитывать и периоды спада-роста аллергенной активности. Для каждого пациента они индивидуальны. Если аллергия обостряется в летнее время (цветут некоторые растения), вакцинация переносится на осень-зиму, то есть на период ремиссии негативных проявлений.

Противопоказания, связанные с аллергией, у современных вакцин имеются, но их не много:
- сильная реакция на предыдущую инъекцию;
- тяжёлая непереносимость аминогликозидов;
- анафилактическая реакция на яйца кур (белок).
Перед прививанием следует изучить анамнез на предмет АР на аминогликозиды.
Их незначительные количества могут находиться в составе КПК вакцин. Выявление такой гиперчувствительности очень важно. Тактику лечения выберет врач – аллерголог. Его консультации необходимы при наличии у пациента БА, кожных аллергий, реакций на вакцинальные препараты.
При положительном решении, принятом консультативно-экспертной комиссией, иммунизация проводится в прививочном кабинете (в утреннее время) в поликлинике (либо стационаре) при наличии противошоковых средств для возможной экстренной помощи.
Небулайзер: ингаляции это просто
Очень удобно проводить ингаляции с помощью небулайзера. Единственным их недостатком является то, что их нельзя применять для процедур с помощью растворов эфирных масел и отваром трав. Как правило, в распылители небулайзера наливают щелочную воду и специальные готовые растворы, которые можно приобрести в аптеке. Но некоторые модели небулайзеров имеют специальные насадки, которые позволяют проводить процедуры с помощью трав и масел.
Почему небулайзеры так популярны? Их можно использовать даже у маленьких пациентов даже во время сна, безопасность (поскольку температура пара не будет слишком высокой), высокая эффективность (вдыхается необходимое количество препарата).
Для ингаляций используют следующие средства: — Лекарственные препараты, которые может назначить только лечащий педиатр; — Содовый раствор; — Фитоотвары и эфирные масла, но стоит учесть, что не все небулайзеры предназначены для этого; — Щелочная минеральная вода (Боржоми); — Сок чеснока.
Дополнительные рекомендации
Следует с особой осторожностью использовать спреи, особенно у маленьких детей. Замечено, что в некоторых случаях сильная струя может вызвать спазм задней стенки глотки. Не стоит забывать и о возможной аллергической реакции. Необходимо обращать внимание на дыхание ребенка не только во время болезни, но и после нее. Дыхание должно быть равномерным и через нос.
Несколько раз в день проводить полоскание горла отварами трав, растворами.
Если у малыша сильно отекло горло, могут помочь теплые ванночки для ног, прогревание и массаж икроножных мышц. В результате таких действий усилится кровообращение, и отек голосовых связок снизится.
Особенности вакцинации
Чтобы у ребенка сформировался искусственный иммунитет, необходимо проводить иммунизацию по разработанному графику, который утвержден Министерством здравоохранения. В календаре прививок конкретно расписаны виды вакцин, и в какие сроки они должны вводиться. Национальный календарь вакцинации состоит из двух частей:
- В первом разделе перечислены вакцины от болезней, которыми в основном болеют все люди (оспа ветряная, краснуха, корь, коклюш).
- Во втором указаны вакцины от очаговых инфекций, например, гриппа.
Наиболее часто спорят относительно прививки против гриппа. Специалисты в области медицины разделились во мнении. Одни настаивают на проведении вакцинации и считают ее спасительной во время эпидемий. Другие же абсолютно уверены в ее бесполезности. Прививка против гриппа делается исключительно по желанию конкретного человека в осенне-зимний период, когда бушуют эпидемии вирусных и простудных недугов.
АКДС принадлежит к тем прививкам, которые сложно переносятся детьми. Именно эта вакцина может вызвать побочные реакции, даже если ребенок хорошо переносил другие препараты. Чтобы избежать нежелательных последствий, родителям нужно знать причины, из-за которых должна быть отменена вакцинация.
К ним относят:
- Факторы временного характера. Это простудные и инфекционные заболевания; увеличенные температурные показатели тела; усугубление хронических недугов. Кашляющему ребенку также не стоит делать прививку, сначала необходимо его полностью вылечить. При наличии сухого кашля, когда не откашливается мокрота, также не рекомендуется вводить вакцину.
- Абсолютные противопоказания. К ним относят прогрессирующие отклонения в работе ЦНС; тяжело перенесенные предыдущие прививки; наличие в анамнезе судорог, в тому числе и после введенных ранее вакцин; иммунодефицит; индивидуальная чувствительность и непереносимость компонентов препарата.
При наличии у вашего сына или дочери какого-либо заболевания или если вы волнуетесь, что введенный препарат может спровоцировать развитие нежелательных последствий, для начала будет правильно посоветоваться с врачом. Существуют вакцины без содержания анатоксинов коклюша, которые являются провокаторами побочных проявлений. Возможно, именно ее и назначит доктор.
Важно понимать, что прививка АКДС требует особой внимательности и ответственности и от родителей, и от медиков.