Не секрет, что современные родители по отношению к прививкам делятся на два лагеря. Одни искренне верят в пользу вакцинации и считают ее спасением от большинства известных человечеству опасных инфекционных заболеваний, а другие убеждены, что введение вакцинных препаратов со временем оборачивается настоящей катастрофой и может провоцировать развитие в детском организме весьма печальных последствий.
Массовые отказы от плановых прививок в последнее время стали довольно распространенным явлением, которое наблюдается в большинстве стран постсоветского пространства.
Такая тенденция связана с появлением свободного доступа к информации об осложнениях вакцинопрофилактики. Многие родители напуганы печальной статистикой развития постпрививочных патологий, поэтому все чаще ищут пути, как избежать процедуры. Так ли на самом деле опасны прививки для человечества? Является ли мифом убеждение о вреде вакцинации?
От каких заболеваний делают прививки
В современной медицине представлено множество вакцин.
Одни виды вакцин считаются обязательными и входят в календарь прививок, другие делают в период эпидемиологических вспышек.
БЦЖ
Эту первую и самую главную вакцину делают еще в роддоме. Она защищает новорожденного от заражения туберкулезом.
Из-за анатомических особенностей дыхательной системы малышей им крайне опасны любые респираторные заболевания. Именно поэтому так важно защитить ребенка с первых дней жизни.
Гепатит B
Следующая плановая прививка делается против гепатита В. Это одно из наиболее тяжелых заболеваний, которое подлежит длительному лечению с невысоким процентом благоприятного исхода. Столкнуться с ним можно везде, даже в обычном стоматологическом кабинете.
Столбняк
Возбудитель этого заболевания находится в почве, в испражнениях собак, на ржавых металлах. В организм попадает через кровь. Ребенок часто падает, получает царапины, ссадины, поэтому есть большой шанс, что во время очередного падения бактерия столбняка все-таки попадет в организм.
С током крови микроб оказывается в нервной системе, вызывая сильнейшие судороги. Самым опасным является спазм дыхательной мускулатуры, который ведет к удушью и смерти. В моменты приступов из-за сильного разгибания позвоночника можно получить множественные травмы с последующей инвалидностью. Лекарст против болезни не существует, а количество выживших крайне мало, как правило, это глубокие инвалиды.
Совет врача
Бывают случаи, когда вакцинация детей дает осложнения, это нельзя предугадать. Однако, негатичная реакция может быть на любой препарат или продукт питания, на моющее средство и даже новую одежду из-за красителя. Ежедневно к врачам обращаются тысячи людей с аллергическими проявлениями разной степени тяжести, вплоть до комы из-за различных причин. Предотвратить страшные болезни можно только путем введения вакцины, на каждом родителе, написавшим отказ от этой процедуры, лежит ответственность за здоровье ребенка.
Виктория Дружикина Невролог, Терапевт
Коклюш
Крайне тяжелое заболевание, характеризующееся спастическим приступообразным кашлем вплоть до остановки дыхания. Чем старше человек, тем легче он переносит эту инфекцию.
У взрослых людей коклюш чаще всего проходит вообще бессимптомно, но для грудничков такое заболевание несет большую опасность. Ребенок может просто задохнуться во время приступов кашля.
Дифтерия
Сопровождается сильнейшей интоксикацией организма и воспалением органов дыхательной системы с образованием на них пленчатого налета, который перекрывает дыхательные пути и приводит к удушью.
Особенно значимо это для грудничков, у которых настолько маленькие размеры просвета верхних отделов дыхательных путей, что любое образование может принести тяжелый вред здоровью.
Убрать эти пленочки практически невозможно ввиду их плотного срастания с тканями. Малейшие попытки оторвать налет приводят к сильным болям и образованию кровоточащих ран на слизистой.
Полиомиелит
Множественное поражение серого вещества головного мозга с последующим развитием парезов и паралича тех отделов организма, которые иннервирует пораженный участок нервной системы.
Корь
Опасна не столько нарушениями, вызываемыми вирусом, сколько осложнениями болезни. К ним относятся круп (стеноз гортани), коревая пневмония, поражения ЦНС, лимфаденит.
Краснуха
Опасна осложнениями на репродуктивную систему. Особую угрозу представляет для беременной женщины, непривитой и непереболевшей краснухой в детстве. Вызывает множественные уродства плода, а на ранних сроках беременности — выкидыш. Если беременная заразилась краснухой, то проводится аборт по медицинским показаниям.
Паротит
Зачастую дает осложнения на мочевыделительную систему с поражением почек, влияет на работу поджелудочной железы, а также вызывает бесплодие.
Среди внеплановых вакцин проводят прививки против определенных штаммов вируса гриппа, менингококковой инфекции, аденовируса, брюшного тифа, оспы, холеры, чумы.
Пневмококковая инфекция
Пневмококк — наиболее частая причина внебольничной пневмонии в любом возрасте. У детей до трех лет воспаление легких особенно опасно из-за особенностей строения дыхательных путей, может оканчиваться летальным исходом. Данная вакцинация формирует выработку иммунитета против пневмококка, т.е. при встрече с реальным возбудителем организм будет иметь средства борьбы с ним и пневмония не разовьется. Входит в список обязательных в 36 странах мира, в т.ч. – в США и Европе. В РФ внесена в Национальный календарь прививок (основное руководство по вакцинации населения всех возрастов) в 2014 году. До этого выполнялась по желанию родителей. Прививки называются «Превенар», «Пневмо 23», «Пневмовакс 23».
Отличаются производителями, стоимостью и возрастов, с которого разрешено применение. «Превенар» используется у деток с 2-х месяцев, т.к. способствует выработки иммунитета против 7-ми подвидов пневмококка, остальные – с 2-х лет, после их введения формируется иммунитет к 23 видам микроорганизма.
Самые безопасные вакцины
Сегодня самыми безопасными считаются инактивированные и убитые вакцины, которые не содержат ослабленных, но живых возбудителей инфекционных заболеваний.
Именно эти растворы отличаются низкой реактогенностью и достаточно редко приводят к развитию послевакцинальных осложнений.
К примеру, риск возникновения постпрививочного полиомиелита после введения инактивированной вакцины против полиомиелита ровняется нулю, по сравнению со случаями введения оральной живой вакцины, когда заболевание диагностируется с частотой 1:40 000.
Побочные эффекты
После проведения вакцинации возможны следующие побочные эффекты:
- Повышение температуры тела.
- Аллергические реакции.
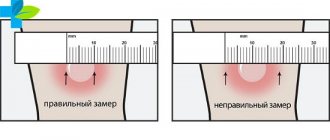
- Отек, припухлость, покраснение в месте инъекции.
- Нарушение общего состояния: потеря аппетита, капризность, сонливость и т.д.
- Проявления, подобные заболеваниям, от которых была сделана прививка (например, появление сыпи при вакцинации от краснухи).
- Судороги без повышения температуры.
Побочные эффекты, не ухудшающие состояние ребенка, не представляющие угрозы для его жизни и здоровья, считаются допустимой реакцией на прививку, ведь организм должен реагировать на введение чужеродных агентов. Такие проявления требуют только симптоматической терапии (Парацетамол при температуре выше 38 градусов, компресс с магнезией, если есть болезненность и припухлость в зоне инъекции). Обо всех реакциях следует сообщать врачу. Аллергия – это основное, что может послужить для медотвода от прививок.
Виктория Дружикина
Невролог, Терапевт
Особенности вакцинации детей первых лет жизни и старше
В Российской Федерации малышам делают два типа детских прививок:
- обязательные – входят в Региональные и Национальные схемы вакцинации для детей;
- желательные – проводится при наличии определенных показаний (в случае поездок, личного желания родителей, осложнения эпидобстановки).
Стандартная схема вакцинации предполагает введение препаратов на определенной стадии развитии ребенка:
- новорожденным в первые 12–24 часа вводят первую дозу против вирусного гепатита типа B;
- в первые 3–7 дней жизни малыша выполняется прививка от туберкулеза (БЦЖ или БЦЖ-М);
- в 1 месяц проводится вторая вакцинация от гепатита;
- в 3 месяца вводится доза от полиомиелита, первая комплексная вакцина АКДС против дифтерии, коклюша и столбняка (при некоторых показаниях она заменяется на облегченный вариант без коклюшного компонента АДС);
- в 4,5 месяцев вводится вторая доза АКДС;
- в 6 месяцев показана третья вакцинация от полиомиелита, коклюша, дифтерии, столбняка и третья вакцинация от гепатита B;
- в 1 год малышам делают прививку против кори, паротита и краснухи;
- в 1,5 года необходима первая ревакцинация АКДС;
- в 1,8 года – вторая ревакцинация против полиомиелита
- в 6 лет проводится ревакцинация против кори, краснухи, паротита;
- в 7 лет ревакцинация БЦЖ и вторая ревакцинация АКДС;
- в 14 лет выполняется третья ревакцинация от дифтерии, столбняка и полиомиелита.
Дополнительно в план вакцинопрофилактики могут входить прививки от менингококковой, ротавирусной, гемофильной и пневмококковой инфекций, ветряной оспы, гриппа, клещевого энцефалита и вируса папилломы человека.
Далеко не всегда удается строго придерживаться графика из-за инфекционных или соматических заболеваний. В таких случаях оптимальным решением будет обращение к иммунологу, которые обследует ребенка и составит индивидуальный график прививок для детей с медотводами.
Причины возможных осложнений
Часто родители опасаются, что прививка может навредить их малышу. Безусловно, существуют случаи осложнений после вакцинации, но они случаются крайне редко. Зачастую их провоцирует несоблюдение ряда правил.
Правила проведения вакцинации:
- Разрешено прививаться только абсолютно здоровому ребенку.
- Перед вакцинацией малыш должен сдать ряд анализов и получить допуск от участкового педиатра, предварительно пройдя осмотр.
- После прививки ребенок должен в течение часа находиться на территории поликлиники.
- В течение 5 дней малыш не должен контактировать с другими детьми из-за искусственного снижения иммунитета
- На следующий день после прививки необходимо показаться педиатру для повторного осмотра.
- В течение 2 недель после вакцинации нельзя вводить ребенку новые прикормы.
Даже при соблюдении вышеназванных правил иногда после прививки у ребенка возникают осложнения.
Причины осложнений:
- Истекший срок годности вакцины.
- Неправильное хранение и транспортировка.
- Неполноценный осмотр врача.
- Нарушения правил асептики и антисептики при выполнении инъекции.
- Индивидуальная непереносимость компонентов вакцины.
Здоровье ребенка зависит от множества факторов. Некоторые из них неподвласны медицине. Но есть и те, на которые можно повлиять. Вакцинация помогает защитить ребенка от страшных болезней и их последствий. Делать или не делать прививки — должны решать родители, понимая, что на них лежит ответственность за здоровье своего ребенка.
Мнение доктора Комаровского о том, стоит ли делать прививки детям, смотрите в видеоролике:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Список литературы
1. https://base.garant.ru/70647158/53f89421bbdaf741eb2d1ecc4ddb4c33/
Оцените, насколько была полезна статья
4.3 Проголосовало 3 человека, средняя оценка 4.3
Понравилась статья? Сохраняй на стену, чтобы не потерять!
Распространенные мифы о вреде иммунизации
Современные иммунологи отрицают вред вакцинации и настаивают на массовом прививании всех детей, что позволит, по их мнению, искоренить ряд опаснейших инфекций по всему земному шару.
К самым распространенным мифам о вреде иммунизации специалисты относят:
- миф о том, что прививки вызывают осложнения у каждого второго привитого малыша (частота последствий иммунизации составляет 1 случай на несколько тысяч детей);
- миф о губительном влиянии прививки против гепатита В на печень (на самом деле, вакцина не способна спровоцировать нарушение строения или функциональности органа, а, наоборот, защищает его от проникновения вирусных агентов);
- миф о связи вакцин с развитием аутизма (подобному убеждению многих нет никаких научных подтверждений);
- миф о том, что естественный иммунитет лучше привитой иммунной протекции (оба варианта иммунного ответа обеспечивают длительную и эффективную защиту детского организма от инфекционных заболеваний).
Миф №1: Вакцины мРНК изменяют человеческую ДНК Фактчек DW: неправда
Многих сбивает с толку сходство слов ДНК и мРНК и тот факт, что обе макромолекулы имеют отношение к генетической информации. Тем не менее, это не одно и то же. Совершим краткий экскурс в генетику: ДНК — дезоксирибонуклеиновая кислота — одна из трех основных макромолекул (две другие — РНК и белки), которая отвечает за хранение и передачу из поколения в поколение генетической программы развития живых организмов и хранит биологическую информацию в виде генетического кода, состоящего из строительных блоков — нуклеотидов. Вторая основная макромолекула, РНК, — рибонуклеиновая кислота — также играет важную роль в кодировании, прочтении и регуляции генов. Кроме того, РНК несет ответственность за программирование синтеза белков в живых организмах, отвечая тем самым за фактическую реализацию «строительных планов» ДНК.
Генетический материал некоторых вирусов, в том числе вируса SARS-CoV-2, тоже представлен рибонуклеиновой кислотой, и вирусы используют это для размножения в клетках живых организмов. Но человеческий организм распознает захватчика по спайковому белку и создает Т-клетки (Т-лимфоциты) и антитела, уничтожающие вирус.

Человеческая ДНК в ядре клетки надежно защищена
Цель вакцинации — вызвать иммунный ответ на патоген без необходимости проникновения в организм всего вируса SARS-CoV-2. Поэтому мРНК-вакцина «доставляет» в организм лишь его небольшой фрагмент: синтетически разработанную часть мРНК — строительную «инструкцию» для синтеза спайкового белка, «упакованную» в липидную наночастицу, которая служит «средством доставки» в клетку. Попав туда, генетический механизм следует «инструкциям» для производства вирусного белка, который затем выделяется на поверхность клетки и стимулирует иммунную систему для выработки ответа на патоген.
Но у РНК коронавируса нет доступа к ядру клетки, поэтому он не может добраться до нашего генома и смешаться с ним. После того, как организм вырабатывает антитела, клетка разлагает использованную РНК патогена.
Однако в декабре 2021 года ученые из Массачусетского технологического института установили, что в случае заражения коронавирусом фрагменты генома SARS-CoV-2 могут включиться в геном человека с помощью гена обратной транскриптазы. Этот фермент превращает РНК в ДНК — а ДНК, в свою очередь, имеет доступ к ядру клетки. Нерецензированный препринт исследования был опубликован на портале bioRxiv и вызвал бурную дискуссию в научном сообществе.
Дэвид Балтимор, вирусолог и нобелевский лауреат, получивший премию за открытие гена обратной транскриптазы, в интервью журналу Science заявил, что работа «поднимает много интересных вопросов». Вместе с тем он подчеркнул, что исследование лишь показало, что фрагменты SARS-CoV-2 могут быть интегрированы в ядро клетки, но при этом не образуют инфекционного материала. «Вероятно, это биологический тупик», — сказал Балтимор.
Вальдемар Коланус (Waldemar Kolanus), директор Института фундаментальных медико-биологических исследований LIMES при Боннском университете, в интервью DW отметил, что установленный в исследовании механизм не имеет ничего общего с механизмом вакцинации. По его словам, структура синтетической мРНК вируса, являющейся частью вакцины, была изменена для того, чтобы предотвратить ее немедленное разрушение клетками. «Вероятно, этот процесс невозможно трансформировать в обратную сторону. В этом отношении мРНК-вакцины намного безопаснее, чем реальный вирусный геном», — объясняет он.