Иммуноглобулин при планировании беременности
Главная
Статьи
Иммуноглобулин при планировании беременности
Иммуноглобулин — иммуностимулирующее средство, которое помогает бороться организму с вирусами, бактериями. Уменьшает риск инфекции у лиц с иммунодефицитом. Недостаток иммунитета бывает хроническим или вызван какими-то ситуациями. В это число входит и беременность. Организм женщины снижает уровень иммунитета, чтобы плод не был им отвергнут, как инородное тело. Поэтому иммуноглобулин может очень важным звеном при планировании беременности. Назначают, в основном, при проблемах с вынашиваемостью.
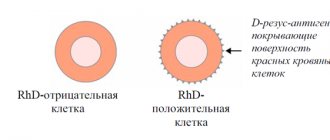
Иммуноглобулин бывает двух типов: «нормальный человеческий» и «анти-Д-иммуноглобулин». Второй используется при конфликте резус-факторов крови матери и плода. Первый назначают при наличии серьезных показаний или иммунодефиците женщины во время вынашивания или при планировании. В инструкции к препарату сказано, что его действие на беременность не известно до конца.
Вводится иммуноглобулин каплями, дозировку, частоту применения назначает врач, исходя из индивидуальных особенностей организма женщины, протекания беременности, срока. Здесь важно помнить, что неправильное использование иммуноглобулина при планировании и вынашивании может дать отрицательный эффект.
Как указывалось в статье, поводом для принятия этого препарата становятся серьезные опасения. Такие как угроза выкидыша (причем на любом сроке), прерывание внематочной, аборт, травмы брюшной полости и некоторые другие. Если при планировании беременности диагностируется иммунодефицит у матери, в таком случае, врач может принять решение о прописывании препарата, т.к он восполняет недостаток lgG.
Побочные действия, как правило, держатся недолго. В их список входит боль в суставах, одышка, зуд, сухой кашель, утомляемость, температура, тошнота, тахикардия и другие.
Тема иммуноглобулина обширна и оправданность его применения зависит ото многих факторов. К сожалению, невозможно, прочитав статью, принять верное решение. Рекомендуем обращаться гинекологу, который на основе анализа вашей ситуации, подберет индивидуальную для вас тактику лечения. ДНК Клиника предоставляет услуги по планированию и ведению беременности. У нас вы пройдете медицинские процедуры, на основе которых, наш гинеколог составит для вас программу лечения или профилактики. Записаться на прием вы можете здесь.
Возврат к списку
ИММУНОГЛОБУЛИН АНТИРЕЗУС ГИПЕРРОУ С/Д
Способы применения и дозы
До начала введения ампулы с препаратом выдерживают в течение 2 часов при комнатной температуре (+20±2)°С. Во избежание образования пены препарат набирают в шприц иглой с широким просветом. Препарат во вскрытом флаконе хранению не подлежит. Нельзя вводить внутривенно.
Иммуноглобулин человека антирезус Rho(D) вводят по одной дозе (1500 ME), иногда две дозы (3000 ME), внутримышечно однократно: родильнице — в течение 72 часов после родов, при прерывании беременности — непосредственно после окончания операции. Необходимо соблюдение следующих критериев:
1. Мать должна быть резус-отрицательна и не должна быть уже сенсибилизирована к фактору Rho(D).
2. Ее ребенок должен быть резус-положительным.
Если препарат вводится до родов, существенно важно, чтобы мать получила еще одну дозу препарата после рождения резус-положительного ребенка в течение 72 часов после родов. Если установлено, что отец резус-отрицательный, вводить препарат нет необходимости.
Беременность и иные состояния, связанные с беременностью и родами
1. Для проведения профилактики в послеродовый период следует ввести одну дозу (1500 ME) препарата ГиперРОУ® С/Д, предпочтительно в течение 72 часов после родов. Потребность в определенной дозе в случае прохождения полного срока беременности бывает различной в зависимости от объема крови плода, попавшей в кровоток матери. В одной дозе (1500 ME) содержится достаточное количество антител для предотвращения сенсибилизации к резус-фактору, если объем эритроцитов плода, попавших в кровоток матери, не превышает 15 мл. В тех случаях, когда предполагается попадание в кровоток матери большего объема эритроцитов плода (свыше 30 мл цельной крови или свыше 15 мл эритроцитов), следует провести подсчет эритроцитов плода с использованием утвержденной лабораторной методики (например, модифицированного метода кислотного вымывания-окрашивания по Кляйхауэру и Ветке), чтобы установить необходимую дозировку иммуноглобулина. Вычисленный объем эритроцитов плода, попавших в кровоток матери, делят на 15 мл и получают число доз препарата ГиперРОУ® С/Д, которые необходимо ввести. Если предполагается наличие свыше 15 мл эритроцитов плода, или в результате вычислений дозы получается дробь, округляйте число доз до следующего целого числа в сторону увеличения (например, при получении результата 1,4 вводите 2 дозы (3000 ME) препарата).
2. Для проведения профилактики в предродовой период следует ввести одну дозу препарата (1500 ME) приблизительно на 28-й неделе беременности. За этим обязательно нужно ввести еще одну дозу (1500 ME), предпочтительно в течение 72 часов после родов, если родившийся ребенок окажется резус-положительным.
3. В случае продолжения беременности после возникновения угрозы аборта при любом сроке беременности рекомендуется ввести одну дозу (1500 ME) препарата. Если подозревается попадание в кровоток матери свыше 15 мл эритроцитов плода, необходимо изменить дозу, как описано в вышеприведенном пункте 1.
4. После самопроизвольного аборта, искусственного аборта или прерывания внематочной беременности при сроке беременности более 13 недель рекомендуется ввести одну дозу (1500 ME) препарата. Если подозревается попадание в кровоток матери свыше 15 мл эритроцитов плода, необходимо изменить дозу, как описано в пункте 1. Если беременность прервана на сроке менее 13 недель, возможно однократное использование мини-дозы ГиперРОУ® С/Д (приблизительно 250 ME).
5. После проведения амниоцентеза либо на 15-18 неделе беременности, либо в течение третьего триместра беременности, или же при получении травмы органов брюшной полости в течение второго и/или третьего триместра рекомендуется ввести одну дозу (1500 ME) препарата. Если подозревается попадание в кровоток матери свыше 15 мл эритроцитов, необходимо изменить дозу, как описано в пункте 1. Если травма органов брюшной полости, амниоцентез или иное неблагоприятное обстоятельство требует введения препарата при сроке 13-18 недель беременности, следует ввести еще одну дозу (1500 ME) на сроке 26-28 недель. Для поддержания защиты в течение всей беременности нельзя допускать падения уровня концентрации пассивно полученных антител к Rh0(D) ниже уровня, необходимого для предотвращения иммунного ответа на резус-положительные эритроциты. Период полураспада иммуноглобулина человека антирезус Rho(D) составляет 23-26 дней. В любом случае, дозу препарата следует вводить в течение 72 часов после родов, если ребенок резус-положителен. Если роды происходят в течение 3 недель после получения последней дозы, послеродовую дозу можно отменить (за исключением тех случаев, когда в кровоток матери попало свыше 15 мл эритроцитов плода).
Аллергия и беременность: мифы и реальность
Беременность для многих женщин – не только долгожданная радость, но и повод для тревоги. Информационное пространство изобилует статьями о самых разных факторах риска. Одни из которых действительно требуют внимания, тогда как другие – не более, чем миф.
«Опасность» аллергии у беременной для здоровья плода – один из распространенных поводов для беспокойства. Насколько беспокойство оправдано? Разбираемся.
Миф №1: обострение аллергии при беременности – риск «аллергизации» ребенка
Механизм развития аллергической реакции идентичен таковому при любом воспалении. Чужеродный объект – выработка антител – связывание, выведение и уничтожение антигена – выздоровление.
В случае аллергии такой «защитой» служат антитела класса Е, а чужеродным объектом – некоторые элементы окружающей среды или пищи. Вырабатываемые организмом после первой встречи с «неприятным» объектом, IgE сохраняются в крови как клетки «памяти» и молниеносно инициируют «атаку» (выброс гистамина и тому подобных веществ) при повторной встрече с аллергеном.
Однако, ввиду крупных размеров, антитела класса Е не способны проникать через плацентарный барьер, а точкой приложения гистамина и подобных ему веществ являются только «целевые» ткани аллергика (кожа, дыхательные пути и конъюнктива). Таким образом, ни IgE, ни «продукты» его деятельности не способны оказать на плод какого-то серьезного влияния.
Миф №2: беременность провоцирует обострение аллергии
Беременность известна некоторой «приглушенностью» иммунных процессов. Без относительного снижения защитных сил плод отторгался бы как чужеродный объект, но благодаря гормонам надпочечников этого не происходит.
В норме уровень кортизола у беременной остается повышенным вплоть до родов. Это ослабляет реактивность ее иммунитета, не только в отношении микроорганизмов, но и аллергенов, позволяя «отдохнуть» от неприятных симптомов аллергии.
Однако примерно у 10-30% будущих мам аллергия все же дает о себе знать. Что может быть связано с целым рядом причин, включая генетические особенности иммунного и гормонального статуса.
Миф №3: по анализу крови можно предугадать вероятную аллергию
Анализ крови на иммуноглобулин Е общий служит для подтверждения аллергенной природы уже имеющихся симптомов и не может быть маркером риска.
Спрогнозировать развитие аллергической реакции заранее могут помочь кожные аллергопробы. Исследование предполагает нанесение аллергенов на предварительно «царапнутый» участок кожи с дальнейшей оценкой реакции. Правда кожные пробы при беременности не рекомендуются, да и сами тесты могут быть ложноотрицательными, ввиду «работы» кортизола. Тогда как обследование крови на антитела класса Е к конкретному аллергену противопоказаний не имеет, а высокая чувствительность теста позволяет выявлять даже самые незначительные изменения. Уровень иммуноглобулина Е к аллергену показывает уровень «сенсибилизации» — возможной чувствительности организма к аллергену.
Надо сказать, что для подтверждения диагноза в комплексе с IgE показан общий анализ крови с лейкоцитарной формулой (внимание на эозинофилы) и эозинофильный катионный белок (при поллинозе).
Получение повышенных значений в результатах – обоснование для дальнейшего обследования, направленного либо на поиск непосредственно индивидуального аллергена, либо выявление реакции на определенную группу.
Стоит отметить, что наличие аллергии для некоторых становится «сюрпризом», поскольку в легкой форме симптомы могут ничем не отличаться от кожных заболеваний, ОРВИ и даже пищевой непереносимости. А ввиду сложной структуры некоторых аллергенов, гиперчувствительность, например, к березе, проявляется реакцией при употреблении персиков.
Таким образом, аллергия как таковая не способна нанести вреда плоду, в норме не должна появляться при беременности, спрогнозировать ее появление не представляется возможным, а выяснить уже имеющуюся реактивность может помочь простое и эффективное исследование крови.
Иммуноглобулин человека нормальный — раствор для инфузий
Особые указания
Препарат предназначен для однократного применения. После вскрытия флакона потребитель несет ответственность за продолжительность хранения и условия хранения. Частично использованный препарат хранению и использованию не подлежит.
Неиспользованный препарат и расходные материалы следует утилизировать подходящим для этого способом.
Препарат нельзя применять после истечения срока годности.
Необходимо проводить тщательный мониторинг пациентов и наблюдение на предмет возникновения любых симптомов на протяжении периода инфузии.
Лица, которым введен препарат, должны в течение 30 минут после его введения находиться под медицинским наблюдением.
Места проведения инфузий должны быть обеспечены средствами противошоковой терапии.
Во время инфузии препарата следует внимательно контролировать состояние пациента.
Некоторые нежелательные реакции могут наблюдаться более часто:
— в случае высокой скорости введения; — у пациентов с гипогаммаглобулинемией или агаммаглобулинемией с недостаточностью IgA или без недостаточности IgA; — у пациентов, которые получают терапию иммуноглобулином человека нормальным в первый раз, или в редких случаях, при переходе на другой препарат иммуноглобулина, или при долгом перерыве после предыдущей инфузии.
Возможных осложнений можно избежать, если убедиться, что:
— у пациента не проявляется гиперчувствительность к иммуноглобулину человека нормальному при медленном введении препарата (0,5 мг/кг массы тела/мин); — во время и после периода инфузии все симптомы, возникающие у пациентов, тщательно отслеживаются. В частности, пациентам, ранее не получавшим терапию иммуноглобулинами человека нормальными, а также переведенным с лечения другим препаратом иммуноглобулина для внутривенного введения, или при долгом интервале после предыдущей инфузии необходимо проводить мониторинг во время первой инфузии и в течение первого часа после первой инфузии для выявления потенциальных нежелательных явлений. Все другие пациенты должны находиться под наблюдением как минимум в течение 30 минут после применения препарата.
В случае развития нежелательного явления следует уменьшить скорость введения или прекратить введение препарата. Требуемое лечение зависит от характера и степени тяжести нежелательного явления.
В случае развития шока необходимо использовать стандартное лечение шоковых состояний.
Всем пациентам перед началом введения иммуноглобулина человека для внутривенного введения требуется соответствующая гидратация.
Гиперчувствительность Истинные реакции гиперчувствительности встречаются редко. Они могут возникать в очень редких случаях при дефиците IgA с антителами к IgA. Редко иммуноглобулин человека нормальный может быть причиной снижения артериального давления с развитием анафилактоидной реакции даже у пациентов, которые ранее хорошо переносили терапию иммуноглобулином человека нормальным.
Гемолитическая анемия Препараты иммуноглобулина человека для внутривенного введения могут содержать антитела против антигенов групп крови, которые могут действовать как гемолизины и связываться in vivo с эритроцитами, что может являться причиной положительного прямого антиглобулинового теста (проба Кумбса) и, редко, гемолиза. Гемолитическая анемия может развиваться после терапии препаратами иммуноглобулина человека для внутривенного введения в результате повышенной секвестрации эритроцитов. Зарегистрированы отдельные случаи развития нарушений функции почек и/или почечной недостаточности или синдрома диссеминированного внутрисосудистого свертывания, связанные с гемолизом.
Развитие гемолиза связано со следующими факторами риска:
высокие дозы, независимо от введения в виде однократной дозы или отдельных доз в течение нескольких дней; а также группы крови А (II), В (III) и АВ (IV) в совокупности с сопутствующим наличием воспалительного процесса. При лечении пациентов с группами крови А (II), В (III) или АВ (IV) высокими дозами препарата по показаниям, отличным от ПИД, рекомендуется соблюдать повышенную осторожность.
Имеются отдельные сообщения о случаях гемолиза у пациентов с ПИД, получающих заместительную терапию. Необходимо проводить мониторинг клинических признаков и симптомов гемолиза у пациентов, получающих терапию препаратами иммуноглобулина человека для внутривенного введения. При возникновении признаков и/или симптомов гемолиза во время или после инфузий иммуноглобулина для внутривенного введения лечащий врач должен рассмотреть вопрос об отмене дальнейшего лечения.
Синдром асептического менингита (САМ) При лечении препаратами иммуноглобулина для внутривенного ведения были зарегистрированы случаи развития синдрома асептического менингита. После отмены иммуноглобулина для внутривенного введения в течение нескольких дней наступала ремиссия САМ без каких-либо последствий. Обычно этот синдром начинается в период от нескольких часов до 2 дней после лечения иммуноглобулином для внутривенного введения. При проведении анализа спинномозговой жидкости часто наблюдается плеоцитоз до нескольких тысяч клеток на мм3, как правило, за счет клеток гранулоцитарного ряда, а также повышенная концентрация белка, до нескольких сотен мг/дл. САМ может развиваться чаще на фоне применения иммуноглобулина для внутривенного введения в высоких дозах (2 г/кг).
Тромбоэмболические осложнения Имеются клинические данные о связи между применением иммуноглобулина человека для внутривенного введения и случаями возникновения тромбоэмболических осложнений, такими как инфаркт миокарда, острое нарушение мозгового кровообращения (включая инсульт), легочная тромбоэмболия и тромбоз глубоких вен, которые, предположительно, связаны с относительным увеличением вязкости крови при введении большого количества иммуноглобулинов. Необходимо соблюдать осторожность при назначении и проведении инфузий иммуноглобулинов для внутривенного введения пациентам с ожирением и пациентам с ранее установленными факторами риска развития тромботических осложнений, такими как преклонный возраст, артериальная гипертензия, сахарный диабет, тромбоэмболии или сердечно-сосудистое заболевание в анамнезе, случаи наследственной или приобретенной тромбофилии, продолжительный период нарушения подвижности, пациентам с тяжелой гиповолемией и пациентам с заболеваниями, при которых наблюдается увеличение вязкости крови.
Острая почечная недостаточность Были выявлены случаи развития острой почечной недостаточности у пациентов, получавших терапию иммуноглобулином человека для внутривенного введения. В большинстве случаев были определены факторы риска, такие как предшествующее наличие почечной недостаточности, сахарного диабета, гиповолемии, лишнего веса, сопутствующее лечение нефротоксичными препаратами или возраст старше 65 лет. В случае развития почечной недостаточности следует прервать терапию иммуноглобулином человека для внутривенного введения. Необходимо отметить, что среди сообщений о случаях развития нарушений функции почек или почечной недостаточности, развивающихся на фоне приема зарегистрированных препаратов иммуноглобулинов человека, доля препаратов, содержавших в качестве стабилизатора сахарозу, была непропорционально высока. Таким образом, для пациентов, которые находятся в группе риска, рекомендовано использование препаратов иммуноглобулина для внутривенного введения, которые не содержат сахарозу.
Пациентам с риском развития острой почечной недостаточности или тромбоэмболических осложнений препараты иммуноглобулина для внутривенного введения необходимо вводить с минимальной скоростью инфузии и в минимально возможной дозе.
Влияние на диагностические тесты После введения иммуноглобулинов в крови пациента временно увеличивается число различных пассивно переданных антител, что может привести к ложноположительному результату в серологических тестах.
Пассивный перенос антител к антигенам эритроцитов, например, А, В и D, может привести к неверному результату в некоторых серологических тестах для определения антител к эритроцитам (например, проба Кумбса), при определении количества ретикулоцитов и в гаптоглобиновом тесте. Из-за наличия в составе препарата декстрозы возможно повышение концентрации глюкозы в крови пациента, что влияет на результат ее определения. Повышенные значения концентрации глюкозы в крови определяются в период введения препарата и в течение 15 часов после введения препарата. Этот факт необходимо учитывать при назначении терапии пациентам с сахарным диабетом.
Информация по безопасности в отношении инфекционных агентов Препарат производят из плазмы человека. Стандартные меры по предотвращению передачи инфекций, возникающих в результате применения лекарственных препаратов, изготовленных из крови или плазмы человека, включают отбор доноров, проверку индивидуальных донаций и пулов плазмы на наличие специфических маркеров инфекций и включение эффективных этапов производства, направленных на инактивацию и/или удаление вирусов. Несмотря на это, при применении препаратов, изготовленных из крови или плазмы человека, нельзя полностью исключить возможность передачи инфекционных агентов. Это положение также применимо в отношении неизвестных или новых вирусов и других инфекционных агентов. Меры, предпринимаемые для обеспечения противовирусной безопасности, считаются эффективными для вирусов, имеющих оболочку, таких как ВИЧ, вирусов гепатита В и С, а также для безоболочечных вирусов, таких как вирус гепатита А и парвовирус В19. Получен обнадеживающий клинический опыт, указывающий на отсутствие передачи вируса гепатита А и парвовируса В19 с препаратами иммуноглобулина человека, и также предполагается, что наличие антител вносит значительный вклад в вирусную безопасность. Рекомендуется при каждом применении препарата регистрировать наименование и номер серии препарата, который вводится пациенту, для поддержания связи между пациентом и серией препарата. Также следует регистрировать дату выпуска, срок годности, наименование предприятия-производителя, дату введения и побочные реакции на препарат.
Влияние на способность управлять транспортными средствами и механизмами. Некоторые нежелательные реакции, связанные с действием препарата, могут оказывать воздействие на способность управлять транспортным средством или движущимися механизмами. Для пациентов, у которых наблюдались нежелательные реакции при введении препарата, управление транспортным средством или движущимися механизмами возможно только после исчезновения симптомов нежелательных реакций.