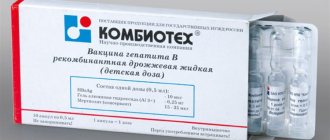
Вакцина гепатита В — Вакцина против гепатита В рекомбинантная дрожжевая жидкая Регистрационный номер: П N000738/01 Торговое наименование: против гепатита В рекомбинантная дрожжевая жидкая Международное непатентованное или химическое наименование: против гепатита В рекомбинантная дрожжевая жидкая Лекарственная форма: Суспензии для внутримышечного введения Страна-производитель: Комбиотех, Россия Предварительное обследование: HbsAg, anti-HbsAg, при наличии в анамнезе перенесенного гепатита (при наличии антител в вакцинации нет необходимости) Стоимость вакцины: 900 руб.(дополнительно оплачивается осмотр перед вакцинацией) Применяется: Для взрослых Условия отпуска из аптек: только для лечебно-профилактических и санитарно-профилактических учреждений Аналог этой вакцины: Вакцина «против гепатита В рекомбинантная дрожжевая» (для детей)
Оставьте заявку на вакцинацию. Наш менеджер согласует удобное для вас время приема.
Записаться на вакцинацию
Записаться по телефону
+7 (495) 788-000-2
ОПИСАНИЕ ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Вакцина гепатита В рекомбинантная дрожжевая жидкая представляет собой сорбированный на алюминия гидроксиде белок (НВsАg), синтезированный рекомбинантным штаммом дрожжей и содержащий антигенные детерминанты поверхностного антигена вируса гепатита В.
Внешний вид: Гомогенная суспензия белого, сероватым оттенком цвета, без видимых посторонних включений, разделяющаяся при стоянии на бесцветную прозрачную жидкость и рыхлый осадок белого с сероватым оттенком цвета, легко разбивающийся при встряхивании.
Иммунобиологические свойства
Проведение курса вакцинации приводит к образованию специфических антител к вирусу гепатита В в защитном титре более чем, у 90 % вакцинированных.
Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Заболевание имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. Гепатит В принадлежит к заболеваниям, передаваемым различными путями. Наиболее распространенные — половой контакт и контакт с кровью, инфицированного гепатитом В. Можно заразиться гепатитом В при посещении стоматолога, при переливании крови во время подготовки к операции, Заразившись сам, человек подвергает значительному риску своих близких.
Большому риску подвергаются и медики, имеющие частые контакты с кровью — хирурги, стоматологии, сотрудники лабораторий. Кроме того, вирус может передаться от матери к ее будущему ребенку во время беременности или непосредственно в родах.
В России ежегодно регистрируется свыше 50 тыс. новых случаев заболевания и насчитывается свыше 5 миллионов хронических носителей вируса гепатита В, представляющих опасность как потенциальный источник инфицирования. У большого числа хронических носителей со временем развивается хроническая форма заболевания с переходом ее в цирроз и первичный рак печени. Вирус гепатита В — основная причина одной из самых распространенных формы рака — первичного рака печени (гепатоцеллюляной карциномы). По имеющимся данным, вирус гепатита В в 100 раз более заразен по сравнению с ВИЧ.
Особенность вируса гепатита В состоит в том, что сам по себе он не убивает клетки печени. Заболевание, то есть сам гепатит, является следствием иммунной атаки организма на собственные клетки печени. Принципиально все пути заражения можно свести к контакту с биологическими жидкостями и выделениями человека. По степени концентрации в них вируса их можно расположить следующим образом: кровь, сперма, вагинальные выделения, выделения из шейки матки, слезы, пот, слюна, фекалии. Последние четыре менее актуальны для передачи вируса. Заражения при контакте со слюной через поцелуи, чашки, музыкальные инструменты не происходит, однако если в слюне есть примесь крови, то заражение более чем вероятно — стоматологические процедуры, укусы. Вирус также не передается воздушно-капельным путем, через укусы кровососущих насекомых, ребенку с молоком матери.
Исходя из этого, можно перечислить все возможные пути передачи вируса: — переливание крови или ее компонентов:
- прямой контакт с зараженной кровью — при переливании крови,
- опосредованный контакт с кровью больного («шприцевой» путь заражения, распространенный среди наркоманов, передача через медицинский неодноразовый инструментарий, расчески, бритвы),
- половой путь (гетеро- или гомосексуальные контакты) — половой путь передачи является доминирующим в странах с хорошим уровнем медицинского обеспечения. Если при разнополых половых контактах вирус в основном передается со спермой и влагалищными выделениями, то при гомосексуальных — со спермой и с кровью из микроразрывов и трещин. Риск заражения увеличивается пропорционально частоте половых контактов с источником вируса.,
- передача вируса от матери к ребенку — перенос вируса от инфицированной матери к плоду (т.н. вертикальная передача) происходит внутриутробно (всего 5% случаев) или непосредственно во время родов (95%), когда кровь матери и ребенка контактируют напрямую, не через плацентарный барьер. Считается, что если вирус не был передан ребенку во время родов, то заражение, если ребенок не будет привит, обязательно произойдет в течение последующих 5 лет (т.н. горизонтальная передача). На первом году жизни ребенка вирус может быть передан от матери с грудным молоком.
- бытовые контакты с больным или хроническим носителем инфекции — Бытовой путь передачи особенно актуален в семьях, где имеется хронический носитель инфекции. Считается, что в этом случае заражение всех членов такой семьи обязательно происходит в течение 5-8 лет.
Инкубационный период гепатита В длится 45-180 дней, в среднем — 120 дней. Считается, что от момента заражения до того, как заболевание станет неизбежным, есть период составляющий 1-2 недели, в течение которого имеется возможность предотвратить заболевание с помощью вакцинации по схеме 0-1-2-12 (экстренная профилактика ) и введения иммуноглобулина.
Для детей гепатит В представляет особенную опасность, так как будучи перенесенным в раннем возрасте, он в 50-95% случаев переходит в хроническую форму, в дальнейшем приводящую к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем вируса. У новорожденных вирусный гепатит в 90-95% протекает бессимптомно, без классической желтухи и в 70-90% случаев приводит к хроническому носительству вируса, а в 35-50% к хроническому гепатиту.
У взрослых эти соотношения другие — частота заболеваний с желтухой выше (30-40%), риск хронизации инфекции — ниже (6-10%). Эта зависимость связана с степенью зрелости иммунной системы, ибо на настоящий момент доказано, что чем лучше работает иммунитет, тем ярче, с большим количеством симптомов течет заболевание и тем ниже риск перехода инфекции в хроническую форму.
Желтуха при гепатите проявляется в виде желтизны белков глаз, желтизной кожных покровов, потемнением мочи (до цвета относительно темного пива) и обесцвечиванием (до белого цвета) кала. Как правило, первыми желтуху обнаруживают знакомые пациента по изменению цвета белков глаз с белого на лимонно-желтый. В некоторых случаях желтуха начинается с потемнения мочи и обесцвечивания кала. В трети случаев гепатит В протекает как гриппоподобное заболевание, сопровождающееся потерей аппетита и слабостью, не регистрируется как гепатит В и обнаруживается спустя некоторое время, при анализе на «австралийский антиген».
Желтуха — положительный сигнал, говорящий о том, что клетки иммунной системы «видят» и разрушают инфицированные клетки печени (что приводит к попаданию желчи в кровь и т.д.). Отсутствие желтухи говорит о том, что иммунная система больного недостаточно эффективна, и вероятнее всего данный пациент станет хроническим носителем. Дети чаще становятся хроническими носителями вируса, поскольку их иммунная система менее эффективна, по сравнению с иммунитетом взрослых.
Смерть редко наступает после острого заболевания и наблюдается лишь при редкой, крайне тяжелой молниеносной форме инфекции (риск которой увеличивается при наличии у больного хронических заболеваний печени). С большей вероятностью смерть может наступить через 35-40 лет, в результате первичного рака печени, 60-70% случаев которого является следствием хронического гепатита В.
Диагностика гепатита В основывается, в основном на выявлении специфических антигенов вируса. Основываясь на том, какие именно антигены выявляются в данный момент, можно с высокой степенью уверенности выявить одну из семи фаз течения инфекции.
Лечение гепатита В обходится дорого, часто не приводит к полному излечению и имеет многочисленные побочные реакции.
Единственный надежный способ не заразиться самому и не заразить Ваших близких — это сделать прививку.
Все вакцины предназначены как для детей, так и взрослых, в том числе групп риска, их вводят в возрастных дозах в/м. Все вакцины взаимозаменяемы. С 2008 года детей 1-го года вакцинируют по схеме 0-3-6., детей групп риска — по схеме 0-1-2-12. Не привитые дети, подростки и взрослые прививаются по схеме 0-1-6. После вакцинации антитела могут сохраняться до 20 лет и более, защита обеспечивается и за счет иммунологической памяти. Поэтому ВОЗ не рекомендует ревакцинацию, по крайней мере, в течение 10 — 15 лет, она показана лишь медработникам (каждые 7 лет) и лицам групп риска (гемодиализ, иммунодефицит).
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Профилактика гепатита В у детей в рамках национального календаря профилактических прививок и лиц из групп повышенного риска инфицирования вирусом гепатита В (дети и взрослые, в семьях которых есть носитель HВsAg или больной хроническим гепатитом В; дети домов ребенка, детских домов и интернатов; дети и взрослые регулярно получающие кровь и ее препараты, а также находящиеся на гемодиализе и онкогематологические больные; лица, у которых произошел контакт с материалом, инфицированным вирусом гепатита В; медицинские работники, имеющие контакт с кровью; лица, занятые в производстве иммунобиологических препаратов из донорской и плацентарной крови; студенты медицинских институтов и учащиеся средних медицинских учебных заведений (в первую очередь выпускники); лица, употребляющие наркотики инъекционным путем). Помимо вышеперечисленных категорий прививки следует проводить всем другим группам населения.
Схемы вакцинации
Для взрослых
Взрослым, которые ранее не были привиты против гепатита Б осуществляют прививки таким образом:
| Введение вакцины | Сроки |
| Первый раз | при обращении в медицинское учреждение по прописке |
| Второй раз | через 1 месяц после первой прививки |
| Третий раз | через 6 месяцев после второй прививки |
Если в семье есть больные гепатитом Б или пациент имеет близкий контакт с другими инфицированными людьми, то используется такая схема:
| Введение вакцины | Сроки |
| Первый раз | при обращении в медицинское учреждение по прописке |
| Второй раз | через 1 месяц после первой прививки |
| Третий раз | через 1 месяц после второй прививки |
| Четвертый раз | через 10 месяцев после третьей прививки |
Эта схема актуальна и для детей, которые часто контактируют с зараженными гепатитом Б людьми.
Для детей
Детям, мать которых инфицирована гепатитом Б либо в свое время не прошла вакцинирование, делают прививки по следующей схеме:
| Введение вакцины | Сроки |
| Первый раз | в течение 24 часов после родов |
| Второй раз | когда малышу исполнится один месяц |
| Третий раз | при наступлении двухмесячного возраста |
Для остальных малышей применяют такую схему:
| Введение вакцины | Сроки |
| Первый раз | в течение 24 часов после родов |
| Второй раз | в месячном возрасте |
| Третий раз | при наступлении 6 месяцев (обычно делают одновременно с прививкой от коклюша-дифтерии-полиомиелита-столбняка) |
Такую же схему используют и для детей, которые не были привиты в роддоме. То есть первую вакцинацию проводят при обращении взрослых с ребенком, вторую проводят через месяц, третью через 6 месяцев.
Если после первой вакцинации наблюдались негативные симптомы, повышение температуры и человек плохо перенес, то последующие прививки должны делаться только после консультации у специалиста.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Вакцину вводят внутримышечно: взрослым, подросткам и детям старшего возраста в дельтовидную мышцу, новорожденным и детям младшего возраста в переднебоковую часть бедра. Введение в другое место нежелательно из-за снижения эффективности вакцинации. Не вводить внутривенно. Детей первого года жизни, а также имеющих в анамнезе различные соматические заболевания рекомендуется вакцинировать с использованием вакцины, не содержащей консервант (мертиолят).
Разовая доза составляет:
- Для лиц старше 19 лет — 1 мл (20 мкг HВsAg);
- Для детей и подростков до 19 лет включительно — 0,5 мл (10 мкг HВsAg);
- Для пациентов отделения гемодиализа 2мл (40 мкг HВsAg).
Вакцина в ампулах, содержащих 1 мл препарата (взрослая доза) может быть использована для вацинации 2х детей (по 0,5мл) при условии их одновременной вакцинации.
Примечание к применению:
- Перед употреблением вакцину встряхивают;
- Для инъекции используют только одноразовый шприц;
- Вскрытие ампул и процедуру вакцинации проводят при строгом соблюдении правил асептики и антисептики;
- Место введения до и после инъекции обрабатывают 70 % спиртом;
- Препарат во вскрытой ампуле хранению не подлежит.
Вакцинация детей в рамках национального календаря профилактических прививок
Вакцинация – против вирусного гепатита В проводится всем новорожденным в первые 24 часа жизни ребенка. Новорожденных из групп риска вакцинируют по схеме 0-1-2-12 (первая доза – в первые 24 часа жизни ребенка, вторая в возрасте 1 месяца, третья доза — в возрасте 2 месяцев, четвертая доза – в возрасте 12 месяцев). Одновременно с первой прививкой рекомендуется ввести внутримышечно в другое бедро иммуноглобулин человека против гепатита В в дозе 100 МЕ. По такой же схеме вакцинируют детей относящихся к группе риска, не привитых в родильном доме по медицинским показаниям после снятия последних.
Новрожденных и всех детей первого года жизни, не относящихся к группам риска, вакцинируют по схеме 0-3-6 (1 доза в момент начала вакцинации, 2 доза – через 3 месяца после 1 прививки, 3 доза – через 6 месяцев после начала иммунизации).
Детей, не получивших прививки в возрасте до 1 года и не относящихся к группам риска, а также подростков и взрослых, не привитых ранее, вакцинируют по схеме 0-1-6 (1 доза в момент начала вакцинации, 2 доза – через 1 месяц после 1 прививки, 3 доза – через 6 месяцев от начала иммунизации).
Примечание к применению для детей в рамках национального календаря прививок:
- В случае удлинения интервала между первой и второй привками до 5 месяца и более, третью прививку проводят через 1 месяц после второй;
- Прививки лиц, у которых произошел контакт с материалом, инфицированным вирусом гепатита В, проводят по схеме 0-1-2 мес. Одновременно с первой прививкой следует ввести внутримышечно (в другое место) иммуноглобулин человека против гепатита В в дозе 100 МЕ (детям до 10 лет) или 6-8 МЕ/кг (остальные возрасты). У данных лиц, получивших ранее полных курс вакцинации против гепатита В перед проведением второй прививки определяют содержание антител к HbsAg. Если титры антител составляют не менее 100 МЕ/л, вторую и третью вакцинации не проводят;
- Лица из группы риска, в силу профессиональных особенностей, имеющие постоянный контакт с кровью, должны ежегодно проходить обследование на содержание антител к HbsAg. В случае снижения титра антител ниже 100 МЕ/л рекомендуется ревакцинация одной дозой вакцины;
- Не привитым пациентам, которым планируется хирургические вмешательства, рекомендуется экстренная схема вакцинации 0-7-21 день;
- Пациентам отделения гемодиализа вакцину вводят четырехкратно по схеме 0-1-2-6 мес.
Вакцина гепатита В рекомбинантная (рДНК) (Vaccine hepatitis B recombinant (rDNA))
Перед использованием флакон (ампулу) с вакциной необходимо несколько раз хорошо встряхнуть до получения однородной суспензии.
Вакцину вводят внутримышечно:
— детям младшего возраста (1-2 года) — в верхненаружную поверхность средней части бедра;
— взрослым, подросткам и детям старшего возраста (более 2-х лет) — в дельтовидную мышцу.
Больным с нарушением свертываемости крови вакцину следует вводить подкожно.
Запрещено вводить вакцину внутривенно!
При введении вакцины следует убедиться, что игла не попала в сосудистое русло. Препарат из вскрытого флакона с 10 дозами вакцины необходимо хранить при температуре 2-8 0 С и использовать в течение одного дня.
Разовая доза вакцины составляет:
— для детей от 1 года, подростков и лиц до 19 лет
— 0,5 мл (10 мкг HBsAg);
— для лиц старше 19 лет
— 1 мл (20 мкг HBsAg).
Вакцинация против вирусного гепатита В, не привитых ранее и не относящихся к группам риска лиц
, проводится в соответствии с Национальным календарем профилактических прививок РФ и календарем профилактических прививок по эпидемическим показаниям (Приказ Минздрава России от 21 марта 2014 г № 125н) по схеме 0-1-6 (1-я доза в момент начала вакцинации, 2-я доза — через 1 мес. после введения 1-ой дозы, 3-я доза — через 6 мес. после введения 1-й дозы).
Детям, относящимся к группам риска
(родившимся от матерей- носителей HBsAg, больных вирусным гепатитом В или перенесших вирусный гепатит В в третьем семестре беременности, не имеющих результатов обследования на маркеры гепатита В, потребляющих наркотические средства или психотропные вещества, из семей, в которых есть носитель HBsAg или больной острым вирусным гепатитом В и хроническими вирусными гепатитами) вакцинация проводится по схеме 0-1-2-12 (1-я доза в момент начала вакцинации, 2-я доза через 1 мес. после введения 1-й дозы, 3-я доза через 2 мес. после введения 1-й дозы, 4-я доза — через 12 мес. после введении 1-й дозы).
Контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против вирусного гепатита В, подлежат вакцинации по схеме 0-1-6.
Вакцинации против гепатита В по схеме 0-1-6 подлежат также:
— дети и взрослые, регулярно получающие кровь и ее препараты;
— онкогематологические больные;
— медицинские работники, имеющие контакт с кровью больных;
— лица, занятые в производстве иммунологических препаратов из донорской и плацентарной крови;
— студенты медицинских институтов и учащиеся средних медицинских учебных заведений (в первую очередь выпускники);
— лица, употребляющие наркотики инъекционным путем.
Пациентам, получающим лечение гемодиализом
, вакцину вводят четырехкратно по схеме: 0-1-2-6 или 0-1-2-3 в удвоенной возрастной дозе
Непривитым лицам, у которых произошел контакт с материалом, инфицированным вирусом гепатита В,
вакцинацию проводят по схеме 0-1-2. Одновременно с первой прививкой рекомендуется ввести внутримышечно (в другое место) иммуноглобулин человека против гепатита В в дозе 100 ME (детям до 10 лет) или 6-8 МЕ/кг (остальные возраста).
Непривитым пациентам, которым планируется проводить хирургические вмешательства
, рекомендуется за месяц до операции провести вакцинацию по схеме 0-7-21 день.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Побочные явления при применении вакцины редки. В 1,8-3,0% случаев возможны незначительная преходящая боль, эритема и уплотнение в месте инъекции, а также незначительное повышение температуры, жалобы на недомогание, усталость, боль в суставах, боль в мышцах, головную боль, головокружение, тошноту.
Указанные реакции развиваются, в основном после первых двух инъекций и проходят через 2-3 дня.
Учитывая возможность крайне редкого развития аллергических реакций немедленного типа у особо чувствительных лиц, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин.
Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
Вакцинопрофилактика гепатита В
Гепатит В относится к числу повсеместно распространенных инфекционных заболеваний и является не меньшей проблемой XX в. чем СПИД. По распространенности гепатит превосходит «чуму века» в тысячи раз. Вирусный гепатит В (ВГВ) — острое или хроническое заболевание печени, вызываемое ДНК (дезоксирибонуклеиновая кислота)-содержащим вирусом, передающимся парентеральным путем. Характеризуется медленным развитием болезни, длительным течением, значительным распространением, тяжелыми и в некоторых случаях летальными исходами, высоким уровнем перехода в хроническую форму с дальнейшим исходом в цирроз и/или первичный рак печени. ВГВ остается важной причиной заболеваемости и смертности во всем мире (ежегодно регистрируется около 50 млн больных только с острым ВГВ). Из них до 600 тыс. больных ВГВ умирает. Только в США насчитывается приблизительно 1–1,5 млн инфицированных, ежегодно прирост инфицированных составляет от 10 до 15 тыс. человек и около 5,5 тыс. больных ежегодно погибают от последствий ВГВ. В России эпидемическая ситуация в отношении ВГВ также остается очень серьезной — ежегодно регистрируется свыше 50 тыс. новых случаев заболевания. Распространенность ВГВ значительно колеблется в зависимости от региона. Так, например, в Новосибирской области показатель заболеваемости среди лиц в возрасте 20–29 лет составляет 40,0 на 100 тыс. человек и имеет тенденцию к снижению после 30 лет (заболеваемость среди лиц 30–39 лет составляет 25,1 на 100 тыс.). Распространение среди молодежи инъекционного введения наркотических средств (40–60% от всех заболевших парентеральными вирусными гепатитами — наркоманы, заразившиеся при внутривенном введении наркотиков), значительное увеличение числа беспорядочных сексуальных контактов объясняют вовлечение в эпидемиологический процесс лиц молодого трудоспособного возраста. Молодые люди в возрасте до 30 лет, употреблявшие наркотики, составляют 80% умерших от ВГВ. Более 1/3 летальных исходов обусловлены одновременным инфицированием вирусами гепатитов В, С и Д. Другой особенностью ВГВ является повсеместное распространение вирусоносительства. Таких людей, согласно оценкам ВОЗ, на земном шаре насчитывается свыше 350 млн. Лица молодого возраста подвержены большему риску развития хронического носительства ВГВ и связанной с ней патологии, нежели пожилые. Среди «здоровых» носителей отмечается значительный процент невыявленных бессимптомных форм инфекции.
Единственным источником заражения ВГВ является человек, больной острой или хронической формой заболевания, а также в большей степени «здоровый» вирусоноситель. ВГВ распространяется через эволюционно сформировавшиеся естественные и искусственные пути передачи. Искусственные пути передачи изучены достаточно широко. Большое значение, наряду с гемотрансфузиями, имеют увеличивающиеся объемы и разновидности парентеральных медицинских и немедицинских манипуляций. В группу риска заражения ВГВ входят медицинские работники, в процессе своей профессиональной деятельности соприкасающиеся с кровью и ее препаратами (хирурги, стоматологи, работники гемодиализа, лабораторий и др.). При этом удельный вес внутрибольничной заболеваемости в структуре общей заболеваемости населения ежегодно снижается.
К искусственным путям передачи вируса относятся такие немедицинские манипуляции, как парентеральное введение наркотиков, прокалывание мочки уха, татуировка, маникюр, бритье, косметические манипуляции, если они проводятся инструментарием, не подвергшимся надежной обработке.
К естественным путям передачи вируса относятся трансмиссия вируса при сексуальном контакте, вертикальная передача от матери ребенку во второй половине беременности при нарушении плацентарного барьера (обязательным условием для такой передачи вируса является заболевание матери), различные виды прямого и непрямого контакта в быту.
Например, данные о путях передачи ВГВ у заболевших острой формой инфекции по Москве в 1999 г. следующие:
- половой — 51,5%;
- парентеральное введение наркотиков — 30,1%;
- неустановленный — 10,1%;
- контактно-бытовой — 4,9%;
- заражение в лечебно-профилактических учреждениях г. Москвы — 3,3%;
- вертикальный — 0,1%.
Следовательно, в современных условиях заражение ВГB в основном происходит через кровь. Чаще это случается при пользовании общими шприцами для внутривенного введения наркотиков, а также зубными щетками и бритвами, при выполнении татуировок, пирсинга, маникюра, реже — при удалении зубов или проведении обследований с нарушением целостности кожи или слизистых оболочек. Также возможно заражение при выполнении операций. Иначе говоря, вирус может попасть в организм через колюще-режущие предметы и медицинские инструменты, на которых при недостаточной обработке сохраняются частички инфицированной крови. При переливании крови, содержащей вирус, также происходит заражение. Если у полового партнера есть ВГВ, то вероятность передачи инфекции через сперму составляет 30%, вирус проникает даже через неповрежденные слизистые оболочки. Обнаруживается он также в слюне, слезах, моче и даже кале, при попадании их на поврежденную кожу и слизистые оболочки есть риск заражения, но он очень мал. Такая передача вируса возможна в быту, чаще среди детей. Выявлены случаи заражения гепатитами при использовании одной трубочки для вдыхания кокаина. Если у матери есть ВГВ, то у нее может родиться инфицированный ребенок. Вирус обнаруживается в материнском молоке, при этом ни малейшего риска заражения для ребенка не возникает, кормление грудью разрешается. Однако у новорожденных ВГВ переходит, как правило, в хроническую форму (в 90%), при заражении на первом году жизни — в 50% случаев, у взрослых — в 5–10%.
После заражения инкубационный период продолжается от 42 до 180 дней, в среднем 60–120 дней. Заболевание в половине случаев начинается с признаков смешанного варианта преджелтушного периода, протекающего с нормальной или субфебрильной температурой тела. Симптомы интоксикации и диспепсические проявления выражены умеренно. У 30–35% больных в начальном периоде наблюдается артралгический вариант течения заболевания, особенностью которого является усиление болей в крупных суставах по ночам и в утренние часы. Еще у 10–12% больных могут появляться уртикарные высыпания на коже, сохраняющиеся 1–2 дня и сопровождающиеся эозинофилией в периферической крови. В 5–7% случаев признаки интоксикации полностью отсутствуют, а иктеричность склер и кожи, потемнение цвета мочи могут быть первыми клиническими проявлениями заболевания. Начальный период болезни длится 7–14 дней и более, однако при заражениях, связанных с переливанием крови, он может быть короче.
В желтушном периоде, продолжающемся 3–4 нед, появляется стойкая клиническая симптоматика. Как правило, на фоне слабости, снижения аппетита возникают болезненность, а иногда и довольно резкие боли в правом подреберье. Нередки тошнота и даже рвота. Часто (почти в 20% случаев) отмечается зуд кожи. Печень всегда увеличена, при пальпации гладкая, с несколько уплотненной консистенцией. Возможно увеличение селезенки. Могут быть положительными желчепузырные симптомы. В гемограмме чаще выявляется лейкопения с лимфо- и моноцитозом, иногда — с плазматической реакцией. Скорость оседания эритроцитов снижена до 2–4 мм/ч, в периоде реконвалесценции может ускоряться до 18–24 мм/ч с последующей нормализацией при отсутствии осложнений. Гипербилирубинемия обычно выраженная и стойкая, особенно во второй половине желтушного периода. Как правило, наблюдается манифестированное повышение активности аминотрансфераз в сыворотке крови при снижении сулемового теста и протромбинового индекса. При серологическом исследовании крови обнаруживаются HbsAg (поверхностный антиген), анти-НВс иммуноглобулин (Ig)M (антитела к сердцевинному антигену).
При затяжных формах ВГВ клинико-биохимические проявления в разгар заболевания и особенно в период обратного его развития длительные — от 3 до 6 мес. Эти формы могут быть предстадией хронического гепатита. Установлено, что гематогенная циркуляция в стабильно высокой концентрации ДНК ВГВ более 3 нед, HbeAg (полипептид ядерного антигена) более 1 мес, HBsAg более 3 мес, анти-HBc IgM характеризует проградиентное течение ВГВ, и соответственно более 5 нед, 2 и 6 мес прогнозирует вероятность хронизации. Хронический гепатит формируется у взрослых в 5–10%.
Предварительный диагноз острого ВГВ ставится в случае, если заболевшему за 1,5–6 мес до начала болезни переливали кровь, плазму, эритроцитарную, лейкоцитарную, тромбоцитарную массу, проводили оперативные вмешательства, эндоскопические исследования, многочисленные инъекции (в том числе наркотиков) или, что случается гораздо реже, если больной имел половой или тесный контакт с больным ВГВ. Для клинически манифестного острого ВГВ характерны постепенное начало болезни, длительный преджелтушный период с полиартралгией и возможными аллергическими высыпаниями на коже, отсутствие улучшения самочувствия или его ухудшение с появлением желтухи, длительный желтушный период с медленным исчезновением симптомов заболевания в периоде реконвалесценции. Для подтверждения диагноза необходимо обнаружение в крови HBsAg, HBeAg, анти-HBc IgM, а также ДНК ВГВ. Благоприятному циклическому течению гепатита соответствует быстрое исчезновение сначала HBeAg с появлением анти-Hbe, ДНК ВГВ, затем и HBsAg c появлением анти-HBs. На смену ранним анти-HBc IgM являются поздние анти-HBc IgG. О возможном развитии хронического гепатита также следует думать при выявлении HBsAg в стабильном титре на протяжении 6 мес и более от начала заболевания.
В создавшихся условиях высокой распространенности ВГВ для снижения уровня заболеваемости и вирусоносительства необходимо внедрение современных профилактических технологий. В качестве наиболее оптимальной и адекватной меры первичной профилактики, направленной на всю популяцию населения, может рассматриваться внедрение принципов здорового образа жизни.
В профилактическом комплексе особое место отводится мероприятиям, направленным на предупреждение заражений ВГВ при переливаниях крови и проведении лечебно-диагностических парентеральных манипуляций. Внедрение аутогемотрансфузий, когда больному переливают его же кровь, заготовленную до плановой операции, является перспективным направлением.
Неспецифическая профилактика ВГВ предполагает применение одноразовых инструментов при манипуляциях, связанных с повреждением кожных покровов и слизистых, тщательную стерилизацию медицинского инструментария, а также жесткий контроль с целью обнаружения вирусных антигенов у доноров. Следует иметь в виду, что вирус гепатита В чрезвычайно устойчив во внешней среде. В цельной крови и ее компонентах он сохраняется годами. Антиген обнаруживают на постельных принадлежностях, медицинских и стоматологических инструментах, иглах, загрязненных сывороткой крови, в течение нескольких месяцев при комнатной температуре. Передачи вируса можно избежать, соблюдая следующие санитарно-гигиенические правила: индивидуализация всех предметов личной гигиены и раздельное их хранение (бритвенные приборы, зубные щетки, мочалки, расчески и др.), выполнение правил личной гигиены, предупреждение микротравм в быту и на производстве.
Для профилактики полового пути передачи инфекции следует избегать случайных половых связей; также рекомендуется использовать механические контрацептивные средства.
Предупреждение профессиональных заражений в лечебно-профилактических учреждениях достигается неукоснительным соблюдением правил противоэпидемического режима, особенно в гемодиализных, хирургических, лабораторных и других отделениях, где персонал часто имеет контакт с кровью. При выполнении любых парентеральных вмешательств и процедур обязательно использование резиновых перчаток.
С позиций доказательной медицины, учитывая многообразие путей передачи ВГВ и большое число источников инфекции, наиболее перспективным средством профилактики является вакцинация. Это единственный способ профилактики ВГВ у новорожденных. Вакцинация предотвращает развитие ракового заболевания печени и снижает уровень носительства вируса в популяции. Сегодня есть все основания отнести ВГВ к управляемым инфекциям, контроль над распространением которых достигается с помощью средств специфической профилактики [7, 16].
В настоящее время имеется достаточно данных, чтобы считать искоренение ВГВ возможным в этом столетии в результате осуществления широких программ вакцинопрофилактики.
За последнее десятилетие в мире привито более 150 млн человек, что позволило не только резко уменьшить заболеваемость ВГВ и существенно повлиять на уровень носительства в популяции населения ряда стран, но и сделать правомерной постановку вопроса о полном искоренении в этих странах ВГВ. Более 75 государств включили в свои программы вакцинации рутинную иммунизацию против ВГВ новорожденных и/или подростков. В число этих стран вошла и Россия — вакцинация против ВГВ теперь включена в национальный прививочный календарь.
В настоящее время используются генно-инженерные и плазменные вакцины (последние в РФ не лицензированы). Генно-инженерные вакцины производятся по рекомбинантной технологии, путем включения гена субъединицы S вируса гепатита В, кодирующей HBsAg, в геном дрожжевых клеток. Синтезируемый дрожжами HBsAg подвергают высокой очистке от дрожжевых белков. Ниже приведены наиболее часто используемые в России дрожжевые рекомбинантные вакцины (табл. 1).
Данные вакцины индуцируют образование специфических антител к HBsAg (антитела анти-HBs). Титр антител анти-HBs, равный 10 МЕ/л, достаточен для создания иммунитета против ВГВ. Имеющиеся данные свидетельствуют о том, что достижение такого уровня антител после первичной иммунизации приводит к формированию долговременной иммунологической памяти и обеспечивает продолжительную защиту от ВГВ даже при последующем падении уровня антител.
С начала 90-х годов прошлого столетия в мировой медицинской практике накоплено достаточное количество данных, свидетельствующих о высокой иммуногенной и профилактической эффективности трехкратной иммунизации здоровых детей вакциной эувакс В. Введение дозы, равной 10 мкг, здоровым новорожденным, а также детям дошкольного и школьного возраста по стандартной схеме обеспечивает 94–100% уровень сероконверсии при средней концентрации уровня антител в крови 874,4 мМЕ/мл [11].
По данным российских исследователей [11], низкая реактогенность вакцины была выявлена при проведении вакцинации у школьников Подольска и Москвы. Среди отмеченных поствакцинальных реакций наблюдались слабовыраженные местные реакции в виде покраснения в месте инъекции, а из общих реакций — подъем температуры тела до 37,5 °С. Изучение показателей напряженности иммунного ответа показало наличие анти-HBs у 99% привитых. При этом у 80,3% детей наблюдалась высокая концентрация специфических антител в крови (выше 1000 МЕ/л).
Курс вакцинации проводится по двум основным схемам: первая схема, предусматривающая вакцинацию с месячным интервалом (0–1–2 мес), обеспечивает более быстрое нарастание антител и рекомендуется для экстренной профилактики (новорожденных от матерей — носителей HBsAg) и в случаях возможного заражения ВГВ при проведении оперативного вмешательства и других парентеральных манипуляций, а также лабораторных исследований. При этой схеме ревакцинация проводится через 12–14 мес. При вакцинации по второй схеме (0–1–6 мес, т. е. две первые инъекции делают с интервалом в 1 мес и третью — через 6 мес от начала прививок) иммунный ответ вырабатывается медленнее, но достигается более высокий титр антител.
Все вакцины предназначены для иммунопрофилактики как детей, так и взрослых, включая группы риска.
Согласно Приказу МЗ и СР Российской Федерации № 229 от 27 июня 2001 г. «О национальном календаре профилактических прививок и календаре прививок по эпидемическим показаниям» вакцинации подлежат независимо от возраста лица, входящие в группы риска:
- дети и взрослые, ранее непривитые, в семьях которых есть носитель HbsAg или больной хроническим ВГВ;
- дети из домов ребенка, детских домов и интернатов;
- дети и взрослые, регулярно получающие кровь и ее препараты, а также находящиеся на гемодиализе и онко-гематологические больные;
- лица, у которых имел место контакт с материалом, инфицированным ВГВ;
- медицинские работники, контактирующие с кровью больных;
- лица, занятые в производстве иммунобиологических препаратов из донорской и плацентарной крови;
- студенты медицинских институтов и учащиеся средних медицинских учреждений (в первую очередь выпускники);
- лица, употребляющие наркотики и применяющие инъекционный путь.
В сложившейся эпидемиологической ситуации целесообразна вакцинация мужчин-гомосексуалистов, наркоманов и заключенных, риск инфицирования которых особенно высок.
Вакцины против ВГВ позволяют предупреждать инфицирование в ранние сроки после заражения. Примером является вакцинация новорожденных от матерей-носителей. В ряде случаев (экстренная профилактика непривитым, пассивная иммунизация иммунокомпроментированных пациентов и пр.) используются специфические иммуноглобулины (табл. 2).
Общеизвестно, что тактика селективной вакцинации только групп риска, проводимая ранее как у нас в стране, так за рубежом, является малоэффективной и не обеспечивает значимого уровня снижения заболеваемости. Чтобы добиться существенного снижения заболеваемости ВГВ, необходимо перейти к массовой вакцинации всего населения.
В заключение необходимо еще раз отметить, что в России проблема ВГВ усугубляется быстрым нарастанием показателей заболеваемости ВГВ и микстинфекциями вирусных гепатитов В, С и D среди молодых людей из-за роста внутривенного употребления наркотиков. Среди пациентов отмечается тенденция к повышению частоты хронизации вирусных гепатитов. До сих пор усилия, прилагаемые для решения этой проблемы со стороны медицинских организаций, финансовый вклад общества остаются неадекватными с учетом реальной угрозы здоровью населения от распространения вирусных гепатитов и наступления их опасных последствий.
По мнению специалистов, в нашей стране первоочередной и наиболее важной задачей является массовая вакцинация против ВГВ новорожденных и подростков, еще не инфицированных ВГВ. В клинической практике наиболее актуальными задачами для инфекционистов остаются разработка и обеспечение технологии раннего прогнозирования развития и хронизации тяжелого ВГВ, создание высокоэффективных средств и процедур для предотвращения осложнений инфекции и интенсивного лечения тяжелых больных.
Для всех специалистов, занятых оказанием врачебной помощи гепатитным больным, важны и актуальны повседневное практическое освоение новой поступающей информации о вирусных гепатитах, знакомство с новыми методами и средствами диагностики и лечения ВГВ и других вирусных гепатитов.
Литература
- Балаян М. С. Гепатит А: вчера, сегодня, завтра // Медицина для всех. 1999. № 2. С. 22-25.
- Блюгер А. Ф., Новицкий И. Н. Вирусные гепатиты. Рига: Звайгзне, 1988. 414 с.
- Виноградова Е. Н., Яковлев А. А., Демиденко Т. П. О некоторых причинах затяжных форм вирусного гепатита А // Клиническая медицина. 1996. № 9. С. 29–31.
- Губергриц Н. Б. Хронические гепатиты и циррозы печени. Современные классификация, диагностика и лечение. Донецк: ООО Лебедь, 2002. 156 с.
- Диагностика и лечение хронических вирусных гепатитов В, С и Д у детей // Научно-практическая программа для врачей. М., 2002. 60 с.
- Жданов К. В. Латентные формы вирусных гепатитов В и С у лиц молодого возраста: автореф. дис. … д-ра мед. наук. СПб., 2000. 44 с.
- Каганов Б. С. Вирусный гепатит В: достижения и проблемы // Российский педиатрический журнал. 1998. № 1. С. 50–60.
- Кожемякин Л. А., Кетлинская О. С., Романова С. Ю. Новые возможности в терапии вирусных гепатитов// Лечащий врач. 2001. № 1. С. 34–35.
- Крамарєв С. О. iнфекцiй нiхвороби у детей (клiнiчнi лекцiї). К.: Морiон, 2003. 479 с.
- Кузин С. Н. // Вакцинация. 2001. № 3 (15). С. 8–9.
- Лобзин Ю. В., Жданов К. В., Волжанин В. М. Вирусные гепатиты. СПб.: Фолиант, 1999. 104 с.
- Майер К. Гепатит и последствия гепатита. М.: Геотар Медицина, 1999. 423 с.
- Руководство по инфекционным болезням/ под ред. проф. Ю. В. Лобзина. СПб.: Фолиант, 2000. 936 с.
- Таточенко В. К., Озерецковский Н. А., Иммунопрофилактика: (справочник. — 6-е изд., доп.). М., 2003. С. 174.
- Шахгильдян И. В., Хухлович П. А., Михайлов М. И. и др. Итоги 10-летнего применения вакцины Engerix B для профилактики НВ-вирусной инфекции в России. НИИ вирусологии им. Д. И. Ивановского РАМН, НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН, Федеральный, Московский городской и Свердловский областной центры Госсанэпиднадзора, 2001.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: практ. руководство/ пер. с англ. М.: Гэотар Медицина, 1999. 864 с.
- Чередниченко Т. В., Московская И. А. Вирусные гепатиты у детей первого года жизни // Детские инфекции. 2003. № 3. С. 11-13.
- Alter M. J. Epidemiology of hepatitis C// Hepathology. 1997; 26: 62–65.
- Andre F., Coates T., Wilson R., Patrick G., Watson V. Meta-analysis of published clinical studies on two yeast-derived hepatitis B vaccines to determine attainable seroprotection rates// Antiviral therapy. 2000; 5 (Suppl. 1): B45, abstract B082.
- Assad S., Francis A. Over a decade of experience with a yeast recombinant hepatitis B vaccine// Vaccine. 2000; 18: 57-67.
- Banatvala J., Van Damme P., Oehen S. Lifelong protection against hepatitis B: the role of vaccine immunogenicity in immune memory// Vacine. 2001; 19: 877–885.
- Coates T., Wilson R., Patrick G., Andre F., Biol M. I., Watson V. Hepatitis B vaccines: assessment of the seroprotective efficacy of two recombinant DNA vaccines// Clin Ther. 2001; 23(3): 392-03.
- Demir H., Saltic-Temisel N., Usta Y. et al. Long-term results of interferon ( treatment in children with chronic hepatitis B// J. Hepatology. 2005; 42 (Suppl. 2.): 174.
- Dienstag J. L., Schiff E. R., Wright T. L. et al. Lamivudine as initial treatment for chronic hepatitis B in the United States // N. Engl. J. Med. 1999; Vol. 341, № 17: 1256–1263.
- Leroux-Roels G., Abraham B., Fourneau M., De Clercq N., Safary A. A comparison of two commercial recombinant vaccines for hepatitis B in adolescents Vaccine 2001 (19): p. 937–939.
- Minola E. Prati D Age at infection affects tie long-term outcome of transfusion-associated chronic hepatitis C// Blood. 2002; 99: 4588-4591.
- Naoumov N. V., Schneider R., Grotzinger T. et al. Precore mutant hepatitis B virus infection and liver disease // Gastroenterology.1992; Vol.102, N2.: 538–543.
- Vryheid R. E., Kane M. A., Muller N., Schatz G. C., Bezabeh S. Infant and adolescent hepatitis B immunization up to 1999: a global overview// Vaccine. 2001; 19: 1026–1037.
А. Б. Малахов, доктор медицинских наук, профессор МММA им. И. М. Сеченова, Москва
ПРОТИВОПОКАЗАНИЯ
- Повышенная чувствительность к дрожжам и другим компонентам вакцины;
- Сильная реакция (температура выше 40 С, отек, гиперемия >8 см в диаметре в месте введения) или осложнение (обострение хронических заболеваний) на предшествовавшее введение препарата. Плановая вакцинация откладывается до окончания острых проявлений заболевания или обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных и других заболеваний, прививки можно проводить после нормализации температуры.
ПРЕТЕНЗИИ
О всех случаях повышенной реактогенности или развития поствакцинальных осложнений следует сообщать в:
- Федеральную службу по надзору в сфере защиты прав потребителей и благополучия человека;
- Минздравсоцразвития России и в ФГУН ГИСК им. Л.А. Тарасевича Роспотребнадзора с последующим направлением медицинской документации: 121002, г. Москва, пер. Сивцев — Вражек, 41, тел., факс +7;
- Адрес предприятия-изготовителя: ЗАО НПК «Комбиотех», 117997, г. Москва, ул.Миклухо-Маклая, д.16/10, корп.71, тел./факс +7 (495) 330-74-29.