Виды инъекций
Инъекции делятся на несколько видов, но наиболее часто встречаются три их разновидности — подкожные (п/к), внутримышечные (в/м) и внутривенные (в/в). Разнообразие способов введения препарата обусловлено различием в скорости его воздействия на организм человека. Например, при подкожном введении препарата, эффект наступает заметно позже, чем при внутримышечном. А при внутривенной инъекции – препарат распространяется по всему организму практически мгновенно.
- Подкожная инъекция применяется при необходимости введения лекарственного препарата между кожей и мышцей, в том случае, когда немедленный эффект от лекарства не требуется. Например, при введении инсулина или прививки. Наиболее удобно делать п/к инъекции в те участки человеческого тела, где кожа легко оттягивается и берется в складку — бедро, боковая поверхность живота, плечо, под лопатку.
- Самым распространенным видом инъекций является внутримышечный укол. Большинство людей, говоря о том, что легко могут сделать укол самостоятельно, имеют в виду внутримышечное введение лекарств. Основной зоной введения препаратов таким способом являются ягодицы, а иногда плечо и бедро. Внутримышечно вводят большинство антибиотиков, витамины, спазмолитики, жаропонижающие средства. Данный метод наиболее простой, именно он используют врачами и фельдшерами скорой помощи для того, чтобы быстро снять боль, “сбить” температуру, понизить давление.
- Внутривенный укол — технически более сложный способ, чем два предыдущих, как правило, выполняемый специалистами. Применяется в случаях, когда требуется быстрое лечебное действие, при этом вводятся активные препараты.
- Кроме трех перечисленных видов, которые являются основными, существуют и другие методы, например, внутрикожно (в/к) – знакомая всем реакция Манту. Кроме того, инъекции могут быть сделаны в полость сустава при некоторых артритах, в спиномозговой канал при менингитах, непосредственно в нервные стволы при обезболивании, например, в стоматологии.
Отрицательные стороны
В современном обществе сложился стереотип о том, что лечение при помощи уколов намного продуктивнее и быстрее даст желаемый результат, однако, в большинстве случаев это не так. Сейчас достаточно препаратов, применяемых внутрь, ничуть не уступающих лечению при помощи инъекций. Хотелось бы обратить внимание на недостатки применения инъекционного метода.
- Все, что связано с уколами вызывает неприязнь, боль, страх.
- При нарушении стерильности, в организм может быть занесена инфекция, передающаяся только через кровь, например, вирусный гепатит В и СПИД.
- Осложнения могут быть вызваны неправильным введением, игла может случайно задеть нерв, что может привести к сложным последствиям.
- Встречаются случаи, когда, после введения инъекции ткани в месте укола краснеют, становятся болезненными, а в худшем случае может случиться абсцесс, которые будет необходимо вскрыть.
- При уколе аллергические реакции более острые, по сравнению, с применением того же препарата внутрь в капсулах или таблетках. При введении инъекций возможность появления анафилактического шока в несколько раз выш, чем в других случаях.
Специалисты всего мира стремяться максимально ограничить количество инъекций. Лучшие фармакологи ведущих фирм видят свою задачу в том, чтобы создать препараты быстро и эффективно действующие при приеме через рот. Полностью отказаться от инъекций вряд ли удастся, особенно при лечении неотложных состояний, но свести к минимуму количество, предельно сузить показания — это задача вполне посильная.
Положительные стороны
- Уколы оказывают эффект в случаях, когда необходимо быстрое проникновение препарата в кровь и немедленный лечебный эффект.
- Инъекции используются тогда, когда лекарственное средство не может быть введено через ротовую полость, так как будет разрушено в желудочно-кишечном тракте.
- Лечебный препарат невозможно выпить, например, при отсутствии сознания или рвоте.
- Используемый препарат при введении шприцом имеет более выраженное и продолжительное действие.
Техническая сторона
Каждый в своей жизни сталкивался с необходимостью поставить себе или близким простой внутримышечный укол. Это достаточно просто, если знать, как это нужно делать и не бояться. Рекомендации, написанные ниже, относятся именно к внутримышечным уколам, а вот внутривенные инъекции лучше доверить людям с медицинским образованием и не рисковать делать самому.
- Обязательно вымойте руки с мылом.
- Затем, проверьте срок годности препарата, который необходимо ввести.
- Взяв ампулу, встряхните ее, слегка постучите ногтем по ее кончику, чтобы в нем не осталось жидкости, протрите кончик ваткой, смоченной спиртом.
- Затем необходимо вскрыть ампулу с лекарством, для этого достаньте из картонной коробки с лекарством пилку для ампул. Взяв пилку, с силой несколько раз проведите по основанию кончика, а затем аккуратно отломите его.
- Распакуйте шпр иц, не снимая колпачка с иглы, наденьте ее на шприц.
- Аккуратно, не дотрагиваясь до иглы, снимите с нее пластмассовый колпачок и наберите лекарство.
- Переверните шприц вертикально вверх, и, держа его в таком легко положении, постучите ногтем по нему, чтобы пузырьки воздуха поднялись наверх.
- Слегка нажмите, чтобы выпустить из шприца воздух, когда появится капелька лекарства на кончике иглы, остановитесь.
- На иглу наденьте колпачок.
- Положите пациента на живот или на бок, чтобы мышцы попы расслабились.
- Мысленно разделите ягодицу на четыре квадрата, укол делается в верхний наружный квадрат.
- Место, куда будет ставиться укол нужно протереть ваткой, смоченной в спиртовом растворе.
- Для уменьшения болевых ощущений, кожу в месте укола можно растянуть или сжать пальцами другой руки. У детей кожу растягивать не стоит ни в коем случае, ее нужно сжимать.
- Резким движением под прямым углом воткните иглу на 3/4 иглы , то есть почти до самого конца.
- Постепенно, не торопясь, введите лекарство.
- Резким движением извлеките иглу и прижмите место укола ватой, смоченной спиртом.
- Помассируйте пострадавшую мышцу.
По возможности, ограничьте количество инъекций в одно место, желательно не делать укол в одну зону, чаще, чем 2 раз в неделю. Для этого чередуйте стороны: в первый день колите в правую часть, во второй — в левую.
Кроме того, Вы можете столкнуться с тем, что лекарственный препарат для укола находится в порошкообразном состоянии. В таком случае, Вам необходимо развести его специальной дистиллированной водой или новокаином в ампулах. Для разведения лекарства вам понадобится один шприц и две иглы.
Как правильно развести порошковое лекарство
- Возьмите ампулу с жидкостью, это может быть дистиллированная вода или новокаин и при помощи иглы наберите ее в шприц;
- Протрите крышечку пузырька с порошком ваткой со спиртом и введите в него жидкость из шприца;
- Извлеките шприц и хорошо потрясите пузырек до полного растворения порошка;
- Затем, снова наберите раствор в шприц;
- Наденьте на шприц новую иглу, не снимая с нее колпачка.
- Раствор для введения готов.
Техника инъекций и средства введения инсулина
Home » Полезные статьи » Техника инъекций и средства введения инсулина
Пожизненное заместительное лечение инсулином стало основным условием выживания больных диабетом 1 типа, оно также играет большую роль в терапии определенной части больных диабетом 2 типа. В первые годы существовало достаточно много проблем, связанных с получением препарата, техникой его введения, изменением доз, но постепенно все эти вопросы были решены. Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин», следовало бы говорить: «Мы имеем возможность колоть инсулин». В последние годы интерес к возможностям совершенствования инсулинотерапии, т. е. приближения к физиологическим условиям, постоянно растет. Определенную роль здесь играют не только установка на уменьшение ограничений в образе жизни и улучшение качества жизни, но и признание необходимости коренных преобразований, направленных на улучшение метаболического контроля. Очень важно правильно использовать инсулин и современные средства его введения, к которым относятся шприцы, шприц-ручки и инсулиновые помпы.
Хранение инсулина
Как у любого лекарственного препарата, длительность хранения инсулина ограничена. На каждом флаконе обязательно указывается срок годности препарата. Запас инсулина необходимо хранить в холодильнике при температуре + 2…+8 °С (ни в коем случае не замораживать). Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре в течение 1 мес. Также нельзя допускать перегревания инсулина (например, запрещено оставлять его на солнце или летом в закрытой машине). После инъекции обязательно следует убирать флакон инсулина в бумажную упаковку, поскольку активность инсулина снижается под воздействием света (шприц-ручка закрывается колпачком). Не рекомендуется при перевозке запаса инсулина (во время отпуска, командировки и т. д.) сдавать его в багаж, так как он может потеряться, разбиться, замерзнуть или перегреться.
Инсулиновые шприцы
Стеклянные шприцы неудобны (требуют стерилизации) и не могут обеспечить достаточно точную дозировку инсулина, поэтому сегодня они практически не применяются. При использовании пластиковых шприцев рекомендуются шприцы со встроенной иглой, позволяющей устранить так называемое «мертвое пространство», в котором в обычном шприце со съемной иглой после инъекции остается некоторое количество раствора. Таким образом, при каждом введении теряется определенное количество препарата, что, учитывая масштабы заболеваемости диабетом, оборачивается огромными экономическими потерями. Пластиковые шприцы вполне можно использовать неоднократно, при условии, что с ними обращаются правильно, соблюдая правила гигиены. Желательно, чтобы цена деления инсулинового шприца была не более 1 ЕД, а для детей — 0,5 ЕД.
Концентрация инсулина
Пластиковые шприцы выпускаются для инсулина с концентрацией 40 ЕД/мл и 100 ЕД/мл, поэтому при получении или покупке новой партии шприцев следует обращать внимание на их шкалу. Больных, отправляющихся в поездку за рубеж, также стоит предупредить о том, что в большинстве стран используется только инсулин с концентрацией 100 ЕД/мл и соответствующие шприцы. В России в настоящее время встречается инсулин в обеих концентрациях, хотя ведущие мировые производители инсулина поставляют его в концентрации 100 ЕД в 1 мл.
Набор инсулина в шприц
Последовательность действий при наборе инсулина с помощью шприца следующая: • подготовить флакон с инсулином и шприц; • если нужно, ввести инсулин продленного действия, хорошо перемешать его (покатать флакон между ладонями до тех пор, пока раствор не станет равномерно мутным); • набрать в шприц столько воздуха, сколько единиц инсулина необходимо будет набрать позже; • ввести воздух во флакон; • вначале набрать в шприц немного больше инсулина, чем нужно. Это делают для того, чтобы легче было удалить пузырьки воздуха, попавшие в шприц. Для этого слегка постучать по корпусу шприца и выпустить из него лишнее количество инсулина вместе с воздухом обратно во флакон.
Техника инъекций инсулина
Рисунок 1. Введение инсулина иглами различной длины
Скорость всасывания инсулина зависит от того, куда вводится игла. Инъекции инсулина должны всегда осуществляться в подкожный жир, но не внутрикожно, и не внутримышечно (рис. 1). Оказалось, что толщина подкожной клетчатки у лиц с нормальным весом, особенно у детей, часто меньше длины стандартной инсулиновой иглы (12–13 мм). Как показывает опыт, очень часто больные не формируют складку и делают инъекцию под прямым углом, что приводит к попаданию инсулина в мышцу. Это подтвердили специальные исследования с использованием ультразвуковой аппаратуры и компьютерной томографии. Периодическое попадание инсулина в мышечный слой может приводить к непредсказуемым колебаниям уровня гликемии. Для того чтобы избежать вероятности проведения внутримышечной инъекции, следует использовать короткие инсулиновые иглы — длиной 8 мм (Бектон Дикинсон Микрофайн, Новофайн, Дизетроник). Кроме того, эти иглы являются и самыми тонкими. Если диаметр стандартных игл составляет 0,4; 0,36 или 0,33 мм, то диаметр укороченной иглы — всего лишь 0,3 или 0,25 мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений. В последнее время предлагаются и более короткие (5–6 мм) иглы, которые чаще применяют у детей, но дальнейшее уменьшение длины увеличивает вероятность внутрикожного попадания. Для того чтобы сделать инъекцию инсулина, необходимо следующее:
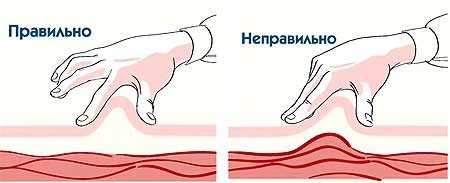
Рисунок 2. Формирование складки кожи для инъекции инсулина
• освободить на коже место, куда будет вводиться инсулин. Протирать спиртом место инъекции не нужно; • большим и указательным пальцами взять кожу в складку (рис. 2). Это делается также для уменьшения вероятности попадания в мышцу. При использовании самых коротких игл делать это не обязательно; • ввести иглу у основания кожной складки перпендикулярно поверхности или под углом 45°; • не отпуская складку (!), нажать до упора на поршень шприца; • подождать несколько секунд после введения инсулина, затем вынуть иглу.
Области инъекций инсулина
Для инъекций инсулина используются несколько областей: передняя поверхность живота, передняя поверхность бедер, наружная поверхность плеч, ягодицы (рис. 3). Делать инъекцию самому себе в плечо не рекомендуется, так как при этом невозможно сформировать складку, а значит, увеличивается риск внутримышечного введения инсулина. Следует знать, что инсулин из различных областей тела всасывается с разной скоростью (например, быстрее всего из области живота). Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы. Место инъекции должно быть каждый день новым, в противном случае возможны колебания уровня сахара крови.
Рисунок 3. Области инъекций инсулина
Следует следить также за тем, чтобы в местах инъекций не появлялись изменения — липодистрофии, которые ухудшают всасывание инсулина (см. ниже). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см.
Шприц-ручки
В последние годы, наряду с пластиковыми инсулиновыми шприцами, все большее распространение получают полуавтоматические дозаторы инсулина, так называемые шприц-ручки. Их устройство напоминает чернильную авторучку, в которой вместо резервуара с чернилами находится картридж с инсулином, а вместо пера — одноразовая инсулиновая игла. Подобные «ручки» выпускаются сейчас практически всеми зарубежными производителями инсулинов (Ново Нордиск, Эли Лилли, Авентис), а также производителями медицинского оборудования (Бектон Дикинсон). Исходно они были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные сахарным диабетом, так как они позволяют повысить качество жизни больного: отпадает необходимость носить с собой флакон с инсулином и набирать его шприцем. Особенно это значимо при современных режимах интенсифицированной инсулинотерапии, когда в течение дня больному приходится делать инъекции многократно (рис. 4).
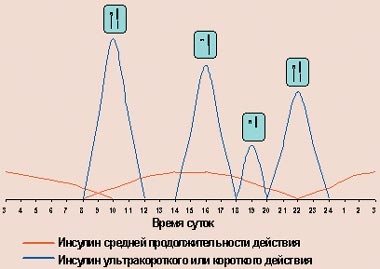
Рисунок 4. Режим интенсифицированной инсулинотерапии с помощью многократных инъекций
Однако освоить технику инъекций с помощью шприц-ручки несколько сложнее, поэтому больные должны тщательно изучить инструкцию по использованию и строго придерживаться всех указаний. Один из недостатков шприц-ручек также состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной больному дозы), многие пациенты просто выбрасывают такой картридж и вместе с ним инсулин. Кроме того, если больной вводит инсулины короткого и продленного действия в индивидуально подобранном соотношении (например, при интенсифицированной инсулинотерапии), то он лишен возможности смешать и ввести их вместе (как в шприце): приходится вводить их раздельно двумя «ручками», таким образом увеличивается число инъекций. Как и в случае с инсулиновыми шприцами, важное требование к инъекторам — возможность дозировать кратно 1 ЕД, а для маленьких детей — кратно 0,5 ЕД. Перед инъекцией пролонгированного инсулина нужно произвести 10–12 поворотов ручки на 180° для того, чтобы шарик, находящийся в картридже, равномерно перемешал инсулин. Наборным кольцом ставится необходимая доза в окошке корпуса. Введя иглу под кожу так, как было описано выше, следует нажать на кнопку до упора. Через 7–10 с (!) вынуть иглу.
В 1999 г. компания Ново Нордиск выпустила новую шприц-ручку Инново. За счет специального механизма была уменьшена длина устройства. Как и у Оптипена, доза отображается на жидкокристаллическом дисплее. Но главное отличие от всех предыдущих модификаций в том, что Инново показывает время, прошедшее с момента последней инъекции, и запоминает последнюю дозу инсулина. Также электронная система контроля гарантирует точное введение набранной дозы. Диапазон вводимых доз — от 1 до 70 ЕД, шаг дозирования — 1 ЕД. Установленная доза может быть увеличена или уменьшена простым поворотом дозатора вперед или назад без потери инсулина. Невозможно установить больше дозу, чем остается инсулина в картридже.
Смена игл
Поскольку больному, находящемуся на инсулинотерапии, за свою жизнь приходится делать огромное количество инъекций, большое значение приобретает качество инсулиновых игл. Для того чтобы обеспечить как можно более комфортное введение инсулина, производители постоянно делают иглы тоньше, короче, острее. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. Тем не менее повторное и многократное использование инсулиновой иглы ведет к повреждению ее острия и стиранию смазочного покрытия, что увеличивает болезненные ощущения и дискомфорт. Затупление иглы не только делает введение инсулина болезненным, но может стать причиной местного кровоизлияния. К тому же стирание смазки на игле способствует увеличению силы проталкивания иглы через кожу, в связи с чем возрастает опасность искривления иглы и даже ее поломки. Однако основной аргумент против многократного использования иглы — это микротравматизация ткани. Дело в том, что при повторном использовании иглы ее острие изгибается, приобретая форму крючка, что хорошо видно под микроскопом (рис. 5). При удалении иглы после введения инсулина этот крючок разрывает ткань, вызывая микротравму. Это способствует образованию у ряда больных выступающих уплотнений (плюс-ткань) в местах инъекций инсулина, т. е. липодистрофий. Помимо того, что липодистрофические уплотнения вызывают косметический дефект, они могут иметь серьезные медицинские последствия. Часто больные продолжают вводить инсулин в эти уплотнения в силу того, что уколы в этих местах менее болезненны. Однако всасывание инсулина в этих местах происходит неравномерно, в результате чего может ослабевать контроль гликемии. Довольно часто в таких ситуациях ставится ошибочный диагноз «лабильное течение диабета».
Рисунок 5. Деформация инсулиновых игл после многократного использования
Повторное использование иглы может приводить к тому, что кристаллы инсулина забивают канал, что, в свою очередь, затрудняет подачу инсулина и делает ее неадекватной.
Многократное использование игл для инсулиновых шприц-ручек может повлечь за собой еще одну серьезную ошибку. В инструкции к шприц-ручкам написано, что после каждой инъекции необходимо снимать иглу. Но большинство больных не соблюдают этого правила (в связи с тем, что бесплатно выдается недостаточное количество игл). Таким образом, остается открытым канал между инсулиновым картриджем и окружающей средой. В результате температурных колебаний происходит утечка инсулина и попадание воздуха во флакон. Наличие пузырьков воздуха в инсулиновом картридже приводит к более медленному введению инсулина по мере проталкивания поршня. В результате введенная доза инсулина может оказаться неточной. При наличии больших пузырьков воздуха количество введенного инсулина в некоторых случаях может составлять только 50–70% от набранной дозы. Для того чтобы снизить влияние этого фактора, необходимо вынимать иглу не сразу, а через 7–10 с после того, как поршень достиг своего нижнего положения, о чем и следует проинструктировать больных.
Какие же выводы можно сделать, исходя из всех вышеперечисленных наблюдений? В идеале следует рекомендовать одноразовое использование инсулиновых игл; кроме того, после каждого введения инсулина нужно немедленно снимать иглу.
Учитывая важность вышеперечисленных моментов, врачам следует периодически проверять средства введения инсулина, технику инъекций и состояние мест инъекций у каждого больного.
Инсулиновые помпы
Носимые дозаторы инсулина (инсулиновые помпы) появились в конце 1970-х гг. Следующее десятилетие характеризовалось бурным интересом к этим новым техническим средствам введения инсулина, на них возлагались определенные надежды. После накопления опыта и проведения достаточного числа научно-клинических исследований помповый «бум» спал, и эти приборы заняли свое вполне определенное место в современной инсулинотерапии. В России в настоящее время используются помпы компании Медтроник Минимед.
При использовании дозаторов происходит следующее (рис. 6): для имитации физиологической секреции через установленную в теле канюлю (место инъекции меняется каждые 2–3 дня) инсулин короткого действия подается помпой непрерывно в виде подкожной инфузии (базальная скорость), а перед едой больной вводит различные дополнительные количества инсулина (болюсное введение).
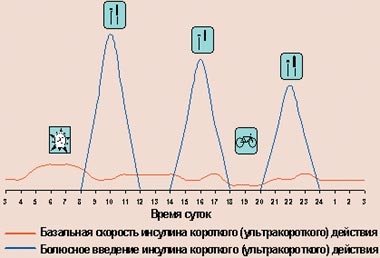
Рисунок 6. Режим интенсифицированной инсулинотерапии с помощью помпы
Таким образом, прибор представляет собой систему «открытого» типа. Это значит, что дозировку инсулина больной регулирует сам, изменяя ее в зависимости от результатов самоконтроля гликемии. Последнее и является тем звеном, которое как бы «замыкает цепочку», формируя обратную связь. Одно из главных преимуществ имеющихся носимых помп — возможность варьирования базальной скорости инфузии инсулина. Современные помпы позволяют устанавливать разную скорость для каждого часа суток, что помогает справиться с таким явлением, как «феномен утренней зари» (повышение уровня гликемии в ранние утренние часы, заставляющее больных в этом случае производить первую инъекцию инсулина в 5–6 ч утра). Также использование помп позволяет уменьшить количество инъекций, проявить большую гибкость в отношении времени приема пищи и количества потребляемых углеводов. Существуют и имплантируемые помпы, в которых инсулин попадает внутрибрюшинно, а значит, поступает в воротную вену, как это происходит при нормальной секреции инсулина.
Тем не менее многочисленные исследования показали, что значительной разницы в уровне метаболического контроля у больных, использующих дозаторы инсулина, и у тех, кто находится на режиме многократных инъекций, нет. Самым большим недостатком является высокая стоимость помп. Применение помп однозначно оправдано в определенных ситуациях, например во время беременности, у детей с лабильным течением диабета и т. д. Миниатюрного, портативного прибора, который бы не только вводил инсулин, но и имел датчик для определения гликемии, а также функцию автоматизированной подачи инсулина на основе полученных результатов, т. е. представлял бы собой искусственную b-клетку, для длительного клинического применения пока не разработано. Тем не менее экспериментальные модели уже существуют, и серийное производство таких приборов может начаться в ближайшем будущем. В связи с этим возрос интерес к применению обычных помп, так как и медицинским работникам, и больным необходимо привыкать к обращению со сложными техническими устройствами.
Таким образом, на сегодняшний день в нашем арсенале имеются средства самоконтроля и введения инсулина, которые во многом позволяют оптимизировать лечение больных сахарным диабетом. Остается лишь научить больных правильно их использовать, что представляет собой не менее трудную задачу, чем само создание этих средств.
Литература
1. Бергер М., Старостина Е. Г., Йоргенс В., Дедов И. И. Практика инсулинотерапии (при участии Анциферова М. Б., Галстяна Г. Р., Грюссер М., Кеммера Ф., Мюльхаузер И., Савицки П., Шантелау Э., Шпрауля М., Штарке А.). 1-е изд. Springer-Verlag, Berlin-Heidelberg, 1995. 2. Дедов И. И., Майоров А. Ю., Суркова Е. В. Сахарный диабет I типа: Книга для пациентов. М., 2003. 3. Дедов И. И., Суркова Е. В., Майоров А. Ю., Галстян Г. Р., Токмакова А. Ю. Терапевтическое обучение больных сахарным диабетом. М.: Реафарм, 2004. 4. Майоров А. Ю., Анциферов М. Б. Современные средства самоконтроля и введения инсулина в оптимизации лечения больных сахарным диабетом // Сборник материалов Московской городской конференции эндокринологов 27-28 февраля 1998 г. / Развитие системы обучения больных в эндокринологии: школы для больных сахарным диабетом, ожирением, остеопорозом, менопаузой. М., 1998. С. 43-49. 5. Bantle J. P., Neal L., Frankamp L. M. Effects of the anatomical region used for insulin injections on glycemia in Type I diabetes subjects. Diabetes Care, 1996. 6. Engstrom L. Technique of insulin injection: is it important? Practical Diabetes International, 1994, 11: 39.
Не рекомендуется делать следующее
- Ни в коем случае, не дотрагивайтесь до иголки пальцами, в процессе подготовки и введения лекарства. Если Вы все таки повели себя неосторожно, затронув или уронив иголку требуется ее замена. Иначе на месте укола может появиться гнойник.
- Используя маленькую иголку или вводя ее недостаточно глубоко, при уколе Вы можете попасть не в мышечную ткань, а под кожу, где быстро появиться уплотнение, которое впоследствии загноиться. Чтобы этого избежать, пока место укола не покраснело, приложите грелку, которая поможет рассасыванию.
- Никогда не стоит делать уколов стоя, в таком положении мышечная ткань расслабляются недостаточно и иголка может сломаться.
- Будьте очень аккуратны при выборе места для введения инъекции, так как случайно можно угодить в нерв, и тогда вашему пациенту придется весьма продолжительное время лечиться у невропатолога.
Как применять свечи Полиоксидоний
Лекарственные суппозитории предназначены для ректального или интравагинального использования. Общее количество свечей на курс лечения — 10 штук. Повторная местная терапия разрешена через 3–4 месяца.
В кишечник лекарство вводят 1 раз в сутки, вечером, помещая свечу 6 или 12 мг вглубь на 5–6 см. Перед процедурой желательно посетить туалет или сделать клизму. Для купирования острых симптомов применять препарат необходимо ежедневно. Для поддерживающей терапии достаточно использовать его 1 раз в 2–3 дня.
При лечении гинекологических патологий применяют суппозитории 12 мг. Их вводят перед сном, помещая во влагалище максимально глубоко. При острых заболеваниях повторяют процедуру 3–4 суток подряд, затем переходят к поддерживающему лечению: по 1 свече каждые 2–3 дня. При вялотекущих хронических болезнях рекомендуется использовать суппозитории 1–2 раза в неделю.